第七章索引
第一节 概述
胸部由胸壁和它内面包藏的内脏、神经、血管等组成。胸壁的骨骼由后方的胸椎、两侧的肋骨和前方的胸骨借骨连接构成骨性胸廓,肋间肌充填于肋间隙内。胸壁和膈共同围成胸腔。
一、胸腔
胸腔thoraciccavity经胸廓上口与颈部相通。胸廓下口有穹窿形的膈肌附着,将胸腔和腹腔分开。膈肌向上凸入胸部,顶部高达第5-6肋平面。因此胸壁不仅保护着胸部脏器,同时还保护着腹部上部的器官。新生儿胸部横切面接近圆形,左右径与前后径几乎等长。成人胸部横切面呈肾形,左右径较前后径约大1倍。
二、胸腔的分区
胸腔两侧部为胸膜囊所充满,胸膜囊包裹着左、右肺。介于两胸膜囊之间所有的器官总称为纵隔,包括心包及心脏,出入心的大血管,以及进入和通过胸腔的结构,如气管和支气管、食管、胸导管、膈神经、迷走神经等。
三、胸部常用的体表标志
颈静脉切迹:后平第2胸椎体下缘,女性略低。
胸骨角:胸骨角平面为上、下纵隔的分界面。位于此平面上的有主动脉弓起、止端,气管分叉及左主支气管与食管相交处。胸骨角的两侧连接第2肋软骨,可作为计数肋骨的标志。
剑突向后平第9胸椎,恰为食管与胸主动脉交叉高度。剑突两侧与第7肋软骨相连。
肋:除第1肋在锁骨内侧端的后方不易摸到外,其余肋均可触及。肋间隙的序数与上位肋骨序数相同。在胸前壁的下缘可摸到肋弓。肋弓与剑突共同形成向下开放的角叫胸骨下角。肋弓与剑突间的夹角为剑肋角,左侧剑肋角常作为心包穿刺的进针部位。
乳头mammary papilla:男性乳头平第4肋间隙高度,女性乳头随乳房形态不同其高度有所改变。
四、胸部的标志线
为便于描述和临床上的应用,通常胸部以下列几条垂直线作为定位和分区的标志(图7-1)。
前正中线 anterior median line:为胸骨正中的垂线。
胸骨线 sternal line:沿胸骨最宽处侧缘的垂线。
锁骨中线 midclavicular line:通过锁骨中点的垂线。
胸骨旁线 parasternal line:位于胸骨线和锁骨中线连线中点的垂线。
腋前线 anterior axillary line: 沿腋前襞的垂线。
腋后线 posterior axillary line :沿腋后襞的垂线。
腋中线 midaxillary line :腋前、后线连线中点的垂线。
肩胛线 scapulary line :两臂下垂时,通过肩胛下角的垂线。
脊柱旁线 paravertebral line: 各椎骨横突尖端的连线。
后正中线 posterior median line: 沿各胸椎棘突尖的垂线。
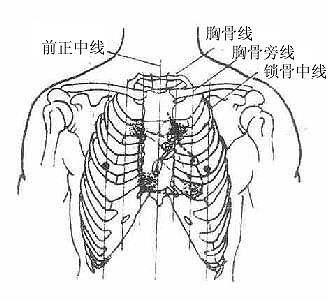
图7-1(1)胸部标志线(前面)
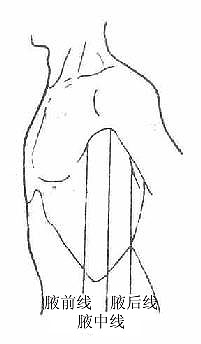
图7-1(2)胸部标志线(左侧面)
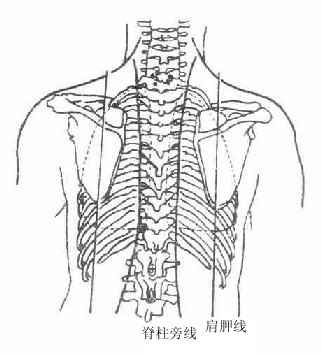
图7-1(3)胸部标志线(后面)
第二节 胸壁
胸壁浅层的肌肉为胸部上肢肌、项背肌和腹肌所覆盖(见第五章上肢的胸前部和背部)。胸壁深层结构有位于肋间隙和胸前壁内侧面的胸部固有肌及覆于其内面的筋膜、走行于肋间隙内的肋间血管、神经及胸廓内血管等。
一、胸部固有肌及胸内筋膜
1.肋间外肌intercostalesexterni位于相邻两肋之间。起于上位肋骨下缘,肌纤维斜向前下方,止于下位肋骨上缘。该肌在肋软骨间的部分移行为腱膜,称肋间外膜externalintercostal membrane, 作用为提肋助吸气。
2.肋间内肌intercostalesinterni位于肋间隙的深面。起自下位肋骨的上缘,肌纤维斜向前上方,与肋间外肌的纤维方向呈交叉状,止于上位肋骨的下缘。该肌自胸骨侧缘向后达肋角,于肋角内侧移行为肋间内膜internalintercostal membrane, 作用为降肋助呼气。
3.肋间最内肌intercostalesintimi位于肋角至腋前线的肋间隙段。肌纤维方向与肋间内肌相同。肋间血管和神经穿行于肋间内肌与肋间最内肌之间。由于肋间隙的前、后份,肋间最内肌缺如,在该处肋间神经和血管紧贴胸内筋膜走行。
4.胸横肌transversusthoracis位于胸前壁的内面。起自剑突和胸骨体下半的内面,以数个肌束呈扇形散开行向外上方,止于第2-6肋软骨内面。该肌由肋间神经支配,收缩时可降肋助呼气。
5.胸内筋膜endothoracicfascia 为衬于胸廓内面的一层致密结缔组织膜。除脊柱两侧处的部分较薄外,其它部分则较发达。向上经胸廓上口突入颈根部覆盖于胸膜顶并增厚,称为胸膜上膜。向下被复于膈肌上面的部分为膈上筋膜。在胸内筋膜和壁胸膜之间有少量疏松结缔组织。
二、胸壁的血管
1.肋间动脉intercostalarteries(又叫肋间后动脉)除第1、2肋间动脉来自锁骨下动脉的分支肋颈干外,其余9对肋间动脉和1对肋下动脉均发自胸主动脉。各肋间动脉行干相应的肋间隙内,在肋间隙后部,行于胸内筋膜与肋间内膜之间。至肋角附近,穿行于肋间最内肌与肋间内肌之间,并紧贴肋沟前行。至腋前线以前则在相应肋骨下缘下方,肋间内肌与胸内筋膜之间走行。肋间动脉行至脊柱两旁在肋骨小头下缘附近发出后支,向后穿至背部,分支至脊髓、背部肌和皮肤。肋间动脉在近肋角处还分出一肋间侧副支,向前下走行,继而沿下位肋骨的上缘前行。上9对肋间动脉及其侧副支的末端在肋间隙内与胸廓内动脉和肌膈动脉的肋间前支(又叫肋间前动脉)相吻合。如在肋间隙前部穿刺时,进针部位应在上、下肋之间刺入,而在肋角的内侧部位穿刺时,应在下位肋骨的上缘刺入。
各肋间静脉与同序数的肋间动脉伴行,位于动脉上方。肋间静脉向后汇入奇静脉、半奇静脉或副半奇静脉。
2.胸廓内动脉interalthoracic artery发自锁骨下动脉第一段的下壁,沿胸骨侧缘外侧1-2厘米处下行,居于上6肋软骨和肋间内肌的深面,胸横肌和胸内筋膜的浅面。至第6肋间隙处分为腹壁上动脉和肌膈动脉两终支。前者下行进入腹直肌鞘;后者在第7-9肋软骨后方斜向外下方,分支至心包下部和膈。在第一肋附近,从胸廓内动脉发出心包膈动脉,与膈神经伴行经肺根前方,在心包与纵隔胸膜之间下行至膈,沿途发出分支至心包和胸膜。胸廓内动脉在下行经过上6位肋间隙处发出肋间前支和穿支,前者向外侧走行并与肋间动脉终末支及其侧副支末端相吻合;后者分布于胸前壁浅结构。胸廓内动脉有两条静脉与之伴行,分支亦有同名静脉伴行(图7-2、图7-3)。
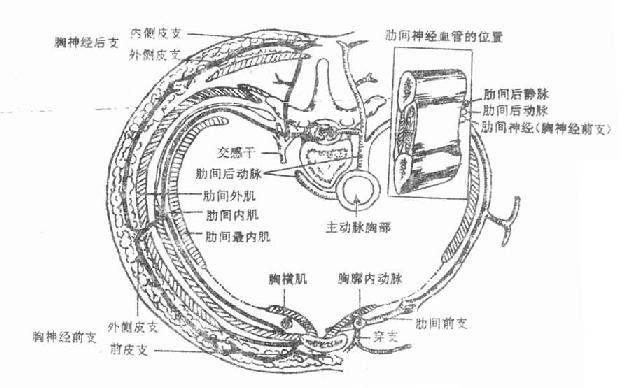
图7-2 肋间隙及其内容
三、肋间神经和肋下神经
肋间神经intercostal nerves共11对,位于相应的肋间隙内。肋下神经subcostalnerve 1对,位于第12肋下方。肋间神经和肋下神经均为胸神经前支,与肋间动、静脉伴行。在肋间隙后部,即肋角的内侧,位于肋间隙的中部,与肋间、静脉的排列次序不定。在肋角前位,位于肋间内肌和肋间最内肌之间,其排列关系自上而下为肋间静脉,肋间动脉和肋间神经。即血管行于肋沟内,神经沿肋下缘前行。
肋间神经沿途分支支配肋间肌、胸横肌等。在腋前线附近分出外侧皮支穿至皮下,第2肋间神经的外侧皮支较粗大。横过腋窝底至臂内侧,与臂内侧皮神经相连,称为肋间臂神经。肋间神经末端在胸骨侧缘向前发出前皮支,穿至胸前壁皮下。下5对肋间神经和肋下神经的前段离开肋间和肋下,向前下入腹壁,分布于腹肌和腹壁的皮肤。因此,下位肋间及肋下神经在胸部受到刺激时(如胸膜炎),可引起腹壁肌肉的反射性紧张和皮肤的疼痛。腹部手术时若过多地切断下位肋间神经,可出现支配区域的腹壁肌肉瘫痪及皮肤感觉迟钝或消失(图7-4)。
四、淋巴结
胸骨旁淋巴结,在胸骨两侧沿胸廓内血管排列。收集胸前壁、乳房内侧、膈、肝上面的淋巴回流。其输出管注入胸导管(左)及支气管纵隔干(右)。
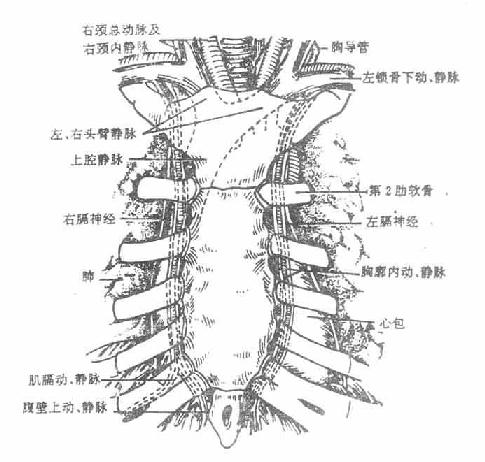
图7-3 胸廓内血管
胸前、外侧壁的解剖步骤与方法
1.观察肋间外肌
在胸前壁清除胸大肌和胸小肌的起始纤维。可选择第3或第4肋间隙,修洁浅面的肋间外肌及前面的肋间外膜,观察肋间外肌的纤维走行方向。自腋前线附近始,向前沿第3或第4肋骨下缘用刀尖划开肋间外肌(不可过深,以免损伤深面的肋间内肌),向下翻起,翻起时,可见肋间神经支配该肌的细小分支。
2.观察肋间内肌
翻开肋间外肌后,即可暴露位于其深面的肋间内肌,肌纤维自外下向内上方走行。
3.分离肋间血管和神经
在腋前线之前寻找穿出该肋间隙的肋间神经外侧皮支,用镊子轻轻夹起追踪至其穿出处,沿上位肋骨下缘以刀尖划开肋间内肌止点,将其向下翻起。沿外侧皮支追查肋间神经主干,同时分辨位于肋沟内的血管,观察它们自上向下排列的顺序为:静脉、动脉和神经。在肋间血管和神经的深面可见薄弱且不完整的肋间最内肌。追踪肋间血管和神经向前至肋间隙的前端。肋间动脉与胸廓内动脉的分支相吻合。
4.分离、探查胸廓内动脉
靠近胸骨侧缘外侧1-2厘米处清除肋间外膜和肋间内肌,显露胸廓内动脉,仔细将其与肋软骨分离。以同法在第2-6肋间隙探查胸廓内动脉。

图7-4肋间神经、血管
第三节 胸膜和胸膜腔
一、胸膜
胸膜pleura是一层薄而光滑的浆膜,具有分泌和吸收等功能。可分为互相移行的内、外两层,内层被覆于肺的表面,叫做脏胸膜visceralpleura 或肺胸膜pulmonarypleura;外层衬于胸腔壁内面,叫做胸膜parietal pleura.
1.脏胸膜
紧贴于肺的表面,与肺实质紧密结合,在肺叶间裂处深入于裂内,包被各肺叶。
2.壁胸膜
依其所贴附的部位不同可分为四个部分。包被在肺尖上方的部分叫胸膜顶cupula of pleura,呈穹窿状突入颈部,高出锁骨内侧1/3上方2-3厘米。贴附在胸壁内面的叫肋胸膜costalpleura, 与胸壁易于剥离。纵隔胸膜mediastinal pleura 呈矢状位、贴附于纵隔两侧,其中部包绕肺根后移行于脏胸膜。在肺根的下方,系于纵隔外侧面与肺内侧面之间的脏、壁胸膜移行部形成双层的胸膜皱襞,叫做肺韧带pulmonaryligment。与膈上面紧密结合的部分叫膈胸膜diaphragmtic pleura.
二、胸膜腔及胸膜的隐窝
由于胸膜脏、壁两层在肺根和肺韧带处互相移行,在左、右两肺周围各形成了完全封闭的胸膜腔pleuralcavity。胸膜腔的内压低于大气压,呈负压状态,腔内有少量浆液,以减少呼吸运动时胸膜脏、壁层间的摩擦。正常情况下,由于胸膜腔内负压及浆液的吸附作用,使脏、壁胸膜紧密地贴在一起。但在壁胸膜各部转折处,脏、壁胸膜之间有一定的间隙,称为胸膜隐窝(窦)。其中以肋胸膜和膈胸膜转折处与肺下外缘之间形成的肋膈隐窝costodiaphragmaticrecess最大且位置最深,即使深吸气也不能完全被肺所充满,因此,胸膜腔内的积液常蓄积于此。左侧肋胸膜与纵隔胸膜在前方的转折处与左肺前内缘(相当于肺的心切迹处)之间为肋纵隔隐窝costomediastinalrecess, 位于胸骨左侧第4-5肋间隙的后方。
三、胸膜的神经分布
支配壁胸膜的神经为肋间神经和膈神经,属躯体感觉神经。胸膜炎等疾患刺激神经引起的疼痛不仅可沿肋间神经向胸、腹壁放射,也可沿膈神经向颈部和肩部放射。脏胸膜的神经来自肺丛,经肺门沿肺动脉的外膜、支气管周围和小叶间隔进入肺表面,属内脏感觉神经。
四、胸膜和肺的体表投影
1.壁胸膜各部的反折线及体表投影
胸膜的前界为肋胸膜与纵隔胸膜的反折线,左、右略有不同。双侧均从胸膜顶起始,经胸锁关节后面斜向下内,至第2胸肋关节水平,向中线靠拢,并垂直向下,到第4胸肋关节处,两侧分开。右侧者向下跨过右剑肋角(剑突与肋弓之间的夹角)转向外侧,移行于下界。左侧自第4胸肋关节处转向外下,在距胸骨侧缘外侧约2.5厘米处下行,达左侧第6肋软骨中点移行于下界。两侧胸膜前界中段靠拢,下、下端各形成一个三角形的间隙,上方的间隙位于胸骨柄的后方,称为上胸膜间区(胸腺区);下方的间隙位于胸骨左缘和第4、5肋间隙前端的后方,称下胸膜间隙(心包区)。
胸膜的下界为肋胸膜与膈胸膜的反折线。右侧自第6胸肋关节、左侧自第6肋软骨中点起始,两侧均转向外下方,在锁骨中线与第8肋相交,在腋中线与第10肋相交。由此向后,几乎水平向内,达第12胸椎棘突。右侧由于膈的位置稍高,其胸膜下界亦略高。
2.肺的体表投影
肺(即脏胸膜)的体表投影前界与壁胸膜大致相同,仅左肺前界在第4胸肋关节处,沿第4肋软骨转向外侧,至左胸骨旁线稍内侧处转向下至第6肋软骨中点处移行下界,与壁胸膜前界间形成肋纵隔隐窝。肺的下界较壁膜下界在各标志线高约两个肋骨,即在锁骨中线与第6肋相交,在腋中线与第8肋相交,最后在脊柱侧方达第10胸椎棘突平面。肺下缘与壁胸膜下界间形成半环形的肋膈隐窝(7-5)。
第四节 肺
一、肺的形态和分叶
肺lungs位于胸腔内,借肺根和肺韧带固定于纵隔两侧。肺表面包有胸膜脏层,透过胸膜脏层,可观察到多边形肺小叶的轮廓。肺的颜色随年龄、职业的不骨,小儿呈淡红色,成人由于大量尘埃的吸入和沉积,多呈深灰色,并混有很多黑色斑点。肺内含有空气,呈海绵状,质地柔软。
肺的形态依空气充盈程度和胸廓的形状而变化,一般为圆锥形。每侧肺都分为上部的肺尖(apexof lung),下部的肺底(basis of lung(膈面),外侧的肋面和内侧的纵隔面及三个面交界处的前、后、下三个缘,肺底与膈穹相适应应略向上凹。肋面膨隆,与胸壁的肋和肋间隙相接触。纵隔面对向纵隔。肺的前缘anteriormarge锐利,在肋面与纵隔面之间。右肺前缘近乎垂直,右肺前缘的下半有心切迹cardiacnotch下方有一突起叫左肺小舌lingula of left lung或称舌叶。下缘也较锐利,伸向膈与胸壁所夹的间隙内。后缘圆钝。
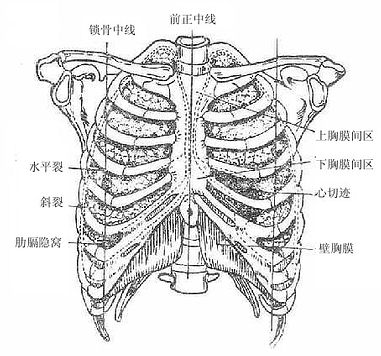
图7-5 (1)肺及胸膜的体表浅影(前面)
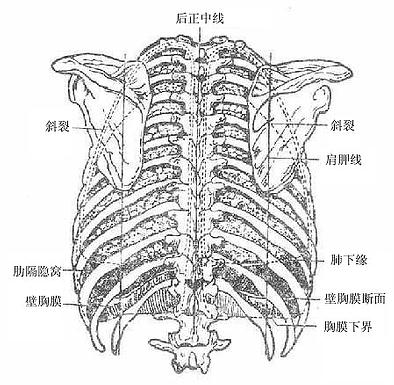
图7-5(2)肺及胸膜的体表投影(后面)
左、右肺由斜裂oblique fissure分为上、下两叶。右肺又为水平裂horizontalfissure 分为上、中、下三个叶,肺斜裂的投影位置相当于由第3胸椎棘突向外下方绕胸外侧部至锁骨中线与第6肋相交的斜线。右肺水平裂的投影为自右第4胸肋关节水平向外,达腋中线与斜裂相交。
二、肺门与肺根
肺门位于肺纵隔面中部的凹陷处,为支气管,肺动、静脉,支气管动、静脉,神经及淋巴管进出肺的门户。这些结构借结缔组织相连并被胸膜包绕形成肺根radixof lung。此处胸膜由脏层向壁层反折,呈宽松的袖状,上部包绕肺根,下部前后两层相贴形成肺韧带。两肺根各结构的位置关系由前向后相同,即肺上静脉、肺动脉和支气管。由上而下,右、左略有不同,左肺根为肺动脉、支气管、肺静脉。右肺根为上叶支气管、肺动脉、中下叶支气管和肺静脉。左、右肺下静脉位置最低(图7-6、7-7)。
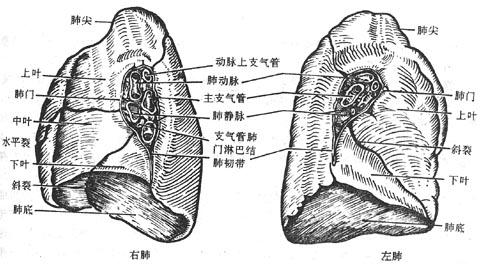
图7-6肺内侧面观(示肺门结构)
三、肺的血管、淋巴和神经
肺的血管根据功能和来源可分为组成肺循环的肺动、静脉以及属于体循环的支气管动、静脉。前者为肺的功能血管。后者为肺的营养血管。
肺动脉干pulmonary trunk起于右心室,在主动脉弓下方分为左、右肺动脉。左肺动脉横跨胸主动脉的前方,经左主支气管的前上方进入肺门。右肺动脉较长,在升主动脉和上腔静脉的后方,奇静脉弓的下方进入肺门。左、右肺动脉进入肺门后,其分支与支气管伴行。右肺上叶支气管位于动脉的上方,称动脉上支气管。其余的支气管分支均位于伴行动脉的下方,称动脉下支气管。两侧肺静脉逐级汇集成左、右肺上、下静脉。左肺上静脉收集左肺上叶的静脉血,右肺上静脉收集右肺上叶和中叶的静脉血,左、右肺下静脉分别收集两肺下叶的静脉血,最后均汇入右心房。
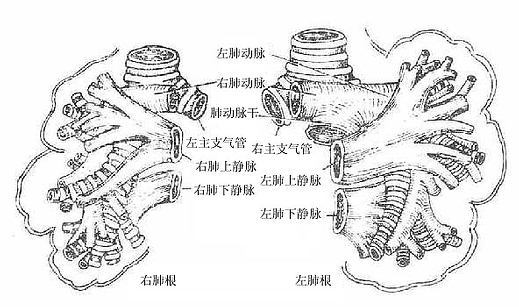
图7-7 肺根结构
支气管动脉bronchial arteries 一般每侧两条,大多数发自胸主动脉,随支气管的分支而分支,在肺内分布于支气管壁、肺动脉和肺静脉壁、小叶间结缔组织及脏胸膜等。
肺的淋巴可分为浅、深两组。浅组为分布于肺脏胸膜及其深面的淋巴管丛,由此丛汇合成淋巴管注入支气管肺(门)淋巴结。深组位于各级支气管和血管周围,并形成淋巴管丛,然后汇合成淋巴管,沿肺血管和各级支气管回流至支气管肺(门)淋巴结。两组淋巴管丛在胸膜下和肺门处有吻合。
肺的神经来自肺丛。该丛由迷走神经的肺支和来自胸2-5交感神经节发出的神经纤维组成。肺丛的分支随血管和支气管进入肺组织。迷走神经的传出纤维(副交感纤维)支配支气管的平滑肌收缩和腺体分泌。交感神经的传出纤维则使支气管平滑肌舒张,腺体分泌减少。迷走神经的传入纤维分布于支气管的粘膜、肺胸膜和肺的结缔组织,形成呼吸反射弧的传入部分。
四、肺内支气管及肺段
左、右支气管先在肺门处分出肺叶支气管lobarbronchi,各肺叶支气管入肺后再分出肺段支气管(第三级支气管)segmentalbronchi,以后再反复分支,越分越细,呈树状,故称支气管树。每支肺段支气管与所属的肺组织称为支气管肺段bronchopulmonarysegments。 肺段呈圆锥形,尖向肺门,底位于肺表面,肺段间有少量结缔组织分隔。在肺段内,肺动脉的分支与肺段支气管相伴行,但肺叶静脉的属支,即段间静脉则走行于肺段之间,接受相邻两肺段的静脉血。当肺段支气管阻塞时,该段内的空气供应断绝而致肺不张,因此,肺段在形态和功能上都有一定的独立性。临床上可根据病变的范围,施行肺段切除术。
右支气管分出上叶、中叶和下叶支气管,分别进入右肺的上、中、下三叶。右上叶支气管,向外上方,它分出尖段支气管、后段支气管和前段支气管三支。尖段支气管弯曲向上,至右肺尖。后段支气管行向后外上方、进入右肺上叶的后下部。前段支气管至右肺上叶的前下部。右中叶支气管分为外侧段支气管和内侧段支气管。分别分布于右肺中叶的外侧部和内侧部。右中叶支气管是右支气管的直接延续,先发出背段支气管,而后又发出内侧底段、前底段、外侧底段和后底段支气管,分别至右肺下叶的上部、内侧部、前外侧部、后外侧部和后部。
左支气管分出上叶和下叶支气管,分别进入左肺的上、下二叶。左上叶支气管又分成上支和下支。上支甚短立即又分为尖后段支气管和前段支气管,分别至左肺上叶的尖部、后上部和前上部。下支走向前下方,分出上舌段支气管和下舌段支气管分别进入肺小舌的上部和下部。左下叶支气管分支和分布区与右下支气管基本一致。
按上述肺段支气管的分支、分布,通常将右肺分为10个肺段,即上叶分3段,中叶分2段,下叶分5段。左肺分为9个肺段,上叶的尖段和后段合为尖后段;上、下舌段与右肺中叶的外侧段和内侧段相当,其余与右肺相同。有时左肺下叶的内侧底段和前底段也合为一个支气管肺段,称为内前底段。如此,左肺也可分为8段。各肺段的名称已述于上册39页。
胸膜和肺的解剖步骤与方法
1.打开胸前壁
沿两侧腋中线将肋间肌逐个纵行切开至肋弓处并将其剥除宽2厘米左右,注意不要伤及深面的壁胸膜。用手指探入各肋间隙,向深面推开贴附于胸壁内表面之壁胸膜,用肋骨剪尖端插入肋骨与推开的壁胸膜之间,将肋骨一一剪断。沿第1肋间隙横行切断肋间肌直至胸骨柄两侧缘2厘米处,看清楚并保留纵行的胸廓内动脉后,可直切至胸骨侧缘。用手指或刀柄插入胸骨柄侧缘,将深面结构与胸骨柄分离。用钢锯将胸骨柄横行锯断。此时可慢慢地将胸前壁向下掀起,边掀边用手指或刀柄将胸骨深面的结构和肋骨深面壁胸膜纯性分离,一侧胸廓内血管干可切断,使之附着于胸前壁后面。试保留另一侧胸廓内血管。将其自胸前壁游离。在下方因血管位于胸横肌之前,可切开该肌。掀开胸前壁时,还需将连于胸骨体上、下端的胸骨心包韧带切断。
检查胸廓内血管、胸横肌、验证肋间内肌、肋间血管及神经。清理胸廓内血管,寻认在胸骨外缘肋间隙内的肋间前支和穿支。向下清理其终支腹壁上动脉和肌膈动脉。
2.探查胸膜、胸膜腔及隐窝
沿锁骨中线纵行剪开壁胸膜,即可见肺及紧贴于肺表面的脏胸膜。手探入胸膜腔,检查壁胸膜的中部、范围及各部间相互移行的反折线。向上探查胸膜顶伸入颈部的情况及其重要毗邻,向下探查肋膈隐窝的位置、形状及与肺下缘的关系。在内侧探查肺根、肺韧带的位置。可在右侧纵隔肺根下方,左手掀起右肺下部,右手探入,用手指夹撮额状位的肺韧带。
将已掀起的胸前壁复回原位,检查肺前、下缘和叶间裂的体表投影。
3.摘除肺并解剖
将肺向外侧牵拉,在纵隔面中部找到肺根及伸向下方的肺韧带,靠近肺门,切断肺根及肺韧带后将肺取出。
辨认已摘掉肺的肺门诸结构排列顺序。用尖镊沿肺动、静脉支气管清除其周围的肺组织,在支气管分权处可见小而呈黑灰色的肺门淋巴结。继续对支气管和肺动脉及其分支清理至各肺段支气管。在剥离支气管时,注意观察与之伴行的支气管动脉,辨认各段支气管的名称和分布,并将周围剩余肺组织修理整齐,制成支气管肺段标本。
第五节 纵隔
一、概述
1.纵隔的概念和境界
纵隔mediastinum是两侧纵隔胸膜之间所有器官的总称。纵隔内的器官主要包括心包、心脏及出入心的大血管、气管、食管、胸导管、神经、胸腺和淋巴结等。它们借疏松的结缔组织互相连结,以利于各器官的活动。纵隔的前界是胸骨,后界为脊柱胸段,两侧壁为纵隔胸膜,上经胸廓上口与颈部相通,底为膈。成人纵隔稍偏向左侧。纵隔的正常位置的维持取决于两侧胸膜腔压力的平衡。当一侧胸膜腔压力增高(如气胸)、或降低(如肺不张)时,可引起纵隔的位移或摆动(图7-8、7-9)。
2.纵隔的分区
①四分法 以胸骨角平面为界,将纵隔分为上、下纵隔。下纵隔又以心包的前、后面为界分为三部:心包前面与胸骨之间为前纵隔;心包及大血管所占据的区域为中纵隔;心包后面与脊柱之间为后纵隔(图7-10)。
②三分法 将纵隔分为三个部分,以气管和气管权的前面及心包的后面的额状面为界,分为前、后纵隔,前缘隔又以胸骨角平面为界分为上、下纵隔。
以下按四分法予以描述。
二、上纵隔
上纵隔位于胸廓上口和胸骨角平面之间,前界为胸骨柄,后界为第1-4胸椎及椎间盘,两侧为纵隔胸膜。
上纵隔由前向后可分为三层:
胸骨后结构:胸腺,左、右头臂静脉和上腔静脉。
中间结构:主动脉弓及其三大分支,膈神经及迷走神经。
脊柱前结构:气管、左喉返神经和食管(图7-11)。
1.胸腺thymus
位于上纵隔的前份、气管的前方。胸腺的大小有明显的年龄特点。新生儿的胸腺上端可达甲状腺下缘,下端可遮盖于心包上部。青春期为腺体发育最盛的时期,以后则迅速退化。成年后逐渐萎缩并被脂肪组织所替代,成为有被膜的类淋巴组织。胸腺除具内分泌功能外,还在机体免疫反应中起着重要作用。胸廓内动脉分支供应胸腺。
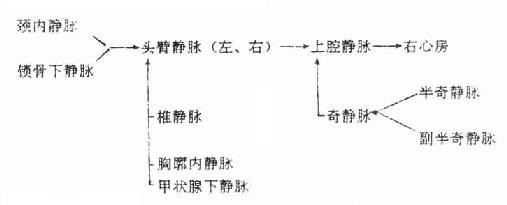
2.上腔静脉及其属支
上腔静脉superior vena cava收纳胸部、上肢、头颈等部的静脉血,它由左、右头臂静脉在第1胸肋结合处下缘的后方会合而成,沿升主动脉右侧垂直下行,于第3胸肋关节下缘平面注入右心房。约在右侧第2肋软骨的后方,接受奇静脉的汇入。
头臂静脉由锁骨下静脉和颈内静脉在胸锁关节的后方会合而成。会合处所形成的交角称静脉角,右头臂静脉较短,长约3厘米,近于垂直。左头臂静脉较长,约7厘米,经胸骨柄、胸腺的后方和主动脉弓三大分支的前方斜向右下,在右侧第1胸肋结合处下缘与右头臂静脉合成上腔静脉。
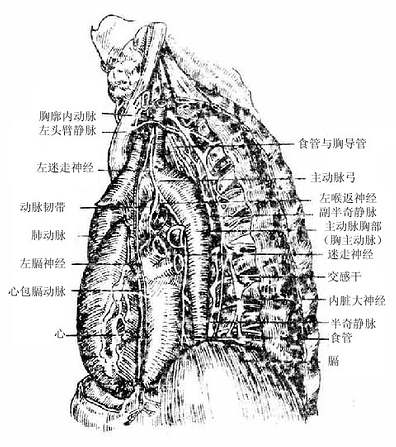
图7-8纵隔的左侧面观
3.主动脉弓及其分支
主动脉弓位于胸骨柄下半的后方,在右侧第2胸肋关节的后方起自升主动脉上端,由右前方弯向左后方,达第4胸椎体下缘的左侧移行于胸主动脉。弓的上缘可达胸骨柄中份或稍上方,下缘平胸骨角。主动脉弓上缘发出三大分支,即头臂干、左颈总动脉和左锁骨下动脉。
主动脉三大分支的前方的左头臂静脉,主动脉弓的下方是肺动脉权、左主支气管、动脉韧带及其左侧的左喉返神经和位于韧带右侧的心神经浅丛。主动脉弓的左前方有肺、胸膜、左膈神经、心包膈血管、左迷走神经和颈交感神经节发出的心支。弓的右后方由前向后的排列是气管、食管、左喉返神经、胸导管及心神经深丛。
4.气管胸段及主支气管
气管胸段的位置气管胸段位于上纵隔后部正中,长约5厘米。于胸骨角平面分为左、右主支气管,气管分杈处其腔内面有一前后向的半月形隆起,称气管隆嵴carinatracheae,是气管镜检的重要标志。小儿气管常稍偏右侧,一岁前小儿的气管分杈位置高,随年龄的增长逐渐降低。
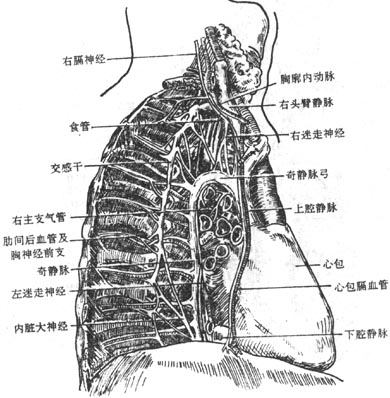
图7-9纵隔的右侧面观
气管的毗邻 前方邻接胸腺、左头臂静脉和头臂干;左侧邻主动脉弓、左颈总动脉和左锁骨下动脉;右侧邻接头臂干、右头臂静脉、上腔静脉及奇静脉弓、右胸膜囊、右迷走神经等;后方是食管。气管和食管左侧间的沟内有左喉返神经上行。
主支气管mainbronchus左、右主支气管下方的夹角一般为65-80°,女性稍大于男性。左主支气管细而长,近水平位,长约5厘米,由气管杈处斜向左下外方,平第6胸椎高度,经左肺动脉的后方,胸主动脉的前方入肺门。右主支气管粗而短,较陡直,长约3厘米,约平第5胸椎高度,经右肺动脉和升主动脉后方入肺门。由于右主支气管与气管的方向较接近,故气管异物常坠入右肺下叶支气管内。
三、前纵隔anterior mediastinum
为心包与胸骨体之间的潜在间隙,其中有纵隔前淋巴结、胸廓内动脉的分支、由上纵隔向下延伸的胸腺及疏松结缔组织。
四、中纵隔middle mediastinum
为心包和心脏所在的部位。此外,还有出入心的大血管、膈神经、心包膈血管、心神经丛及淋巴结等。
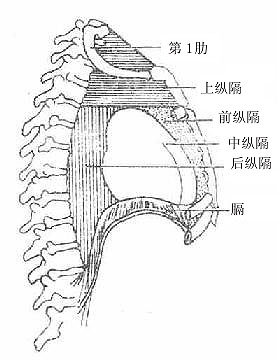
图7-10 纵隔的分部
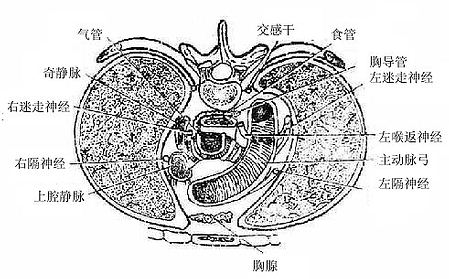
图7-11 上纵隔 (平第4胸椎横断面)上面观
1.心包pericardium
为包裹心脏及大血管根部的囊状结构,由内、外两层构成。外层叫纤维心包fibrouspericardium,由致密结缔组织构成,上方附着于大血管的根部并与血管外膜相续;下方附着于膈的中心腱;前方与胸骨体间有胸骨心包上、下韧带,以固定心包。内层为浆膜心包serouspericardium,分为脏、壁两层。壁层衬于纤维心包的内面,脏层附于心肌层外面,即心外膜。脏、壁两层在大血管根部相互移行。两层间的腔隙为心包腔pericardialcavity内含少量浆液,心脏搏动时起润滑作用。心包腔在一些部位腔隙较大,叫做心包窦。主要有位于左、右肺静脉根部及下腔静脉的左侧与心包后壁之间的心包斜窦obliquepericardial sinus;位于升主动脉和肺动脉后方与上腔静脉和左心房前壁之间的心包横窦transversepericardial sinus,其大小可容一横指通过。在心直视手术时,可在横窦处暂时中断主动脉和肺动脉的血流。另外,浆膜心包壁层的前部移行于下部处与心尖之间形成的隐窝,即使心脏搏动时亦不进入其内,称为心包前下窦,其深度约1-2厘米,为心包积液时进行穿刺的部位(图7-12)。
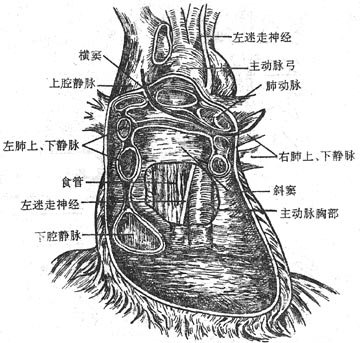
图7-12 心包及心包窦
2.心脏heart
(一)心的位置、毗邻和体表投影
心位于中纵隔内、裹以心包。约2/3在正中线的左侧,1/3居于正中线的右侧。前方平对胸骨体和第3-6肋软骨,后面平对第5-8胸椎。心前方的大部分为胸膜和肺遮盖,仅前下部有一个三角区域(相当于左肺心切迹处)隔以心包与胸骨体下半及左侧第4-5肋软骨相贴。因此,心内注射多选择在胸骨左缘第4肋间隙进针,可免刺伤胸膜和肺而引起气胸。心的两侧面与左、右纵隔胸膜及肺的纵隔面相邻,其间有膈神经、心包膈血管通过。心的后方有胸主动脉、食管、胸导管、迷走神经及纵膈后淋巴结等。心的下方为膈的中心腱,上方有进出心的大血管。
心边界的体表投影可依下述点及其连线确定。
左上点:左侧第2肋软骨下缘,距胸骨左缘约1.2厘米。
右上点:右侧第3肋软骨上缘,距胸骨右缘约1厘米。
右下点:右侧第6胸肋关节。
左下点:左侧第5肋间锁骨中线内侧1-2厘米,即心尖搏动处。
左、右上点连线为心上界,左、右下点连线为心下界。左上、下点微凸向左侧的弧线为心左界,右上、下点间微凸向右的弧线为心右界。此外,由左侧第3胸肋关节与右侧第6胸肋关节的连线,标志心房和心室的分界线(图7-13)。
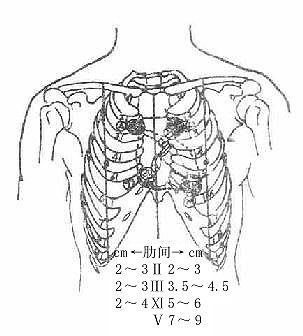
图7-13 心的体表投影及心界叩诊
A——主动脉瓣听诊区P——肺动脉瓣听诊区
T——三尖瓣听诊区 M——二尖瓣听诊区
(二)心脏的外形
心脏外形近似倒置的圆锥形,比自身握紧的拳头略大,长轴与身体正中线约成45°角。可分为朝向右后上方的心底,和朝向左前下方的心尖,以及对向胸廓的胸肋面和坐于膈肌上的膈面。近心底处有一环形的沟,称冠状沟coronarysulcus是心房和心室外面的分界。冠状沟前部被肺动脉隔断,沟内有供养心壁的血管及脂肪组织。
心底basis ofheart 居于右后止方、大部分由左心房、小部分由右心房构成。左、右各有两条肺静脉注入左心房,上、下腔静脉分别开口于右心房的上部和下部。
心尖 apex of heart 圆钝,由左心室构成,朝向左前下方,平对左侧第5肋间隙,锁骨中线内侧1-2厘米处。由于心尖邻近胸壁,因此在胸前壁左侧第5肋间隙常可看到或摸到心尖的搏动。
胸肋面sternocostal surface朝左前上方,此面有一浅沟,自冠状沟向下达心尖右侧,称前室间沟anteriorinterventricular groove, 它是左、右心室表面的分界。胸肋面主要由右心房和右心室构成,左心耳和左心室仅参与构成其左侧的一小部分。膈面diaphragmaticsurface膈心包与膈中心腱部相邻。有一浅沟自冠状沟延至心尖右侧称后室间沟posteriorinterventricular groove。后室间沟与冠状沟的交点称房室交点crux。膈面主要由左心室后壁组成,右心室后壁只构成其一小部分。心脏的左缘圆钝,又称左侧面,由左心室及其上方的左心耳构成,斜向左下。右缘垂直,由右心房构成,向上延续为上腔静脉。下缘近水平,较锐,大部分为右心室,仅心尖处由左心室构成(图7-14(1)、图7-14(2))。
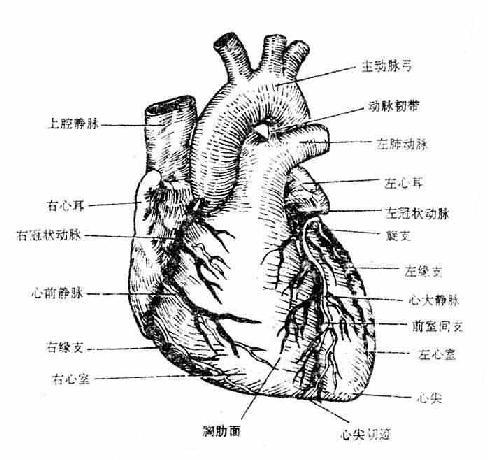
图7-14(1)心脏的外形及血管(前面)

图7-14(2)心脏的外形及血管(后面)
(三)心腔
心系中空的肌性器官,被房间隔和室间隔分为互不相通的左、右二半,各半又以房室口分为心房和心室。因此,心腔可分为右心房、右心室、左心房和左心室。
(1)右心房right atrium位于心的右上部,壁薄腔大。其前部呈锥形突出,遮于主动脉根部右侧,称右心耳rightauricle。右心房可分为前、后二部,前部为固有心房,后部为腔静脉窦venacaval sinus。两部在心表面以叫做界沟terminal sulcus的浅沟分界。心房内面与界沟对应处,形成的一条纵形的肌肉隆起,称为界嵴terminalcrest。固有心房内面有从界嵴向前发出的平行肌隆起,叫做梳状肌pectinatemuscles,右心耳内面的肌隆起则交织成网。腔静脉窦内壁光滑,其后上部有上腔静脉口,后下部有下腔静脉口,前下部有房室口。下腔静脉口与房室口之间有冠状窦口,口的下缘有冠状窦瓣。在下腔静脉口的前内侧缘有一镰状皱襞称下腔静脉瓣。在右心房的后内侧壁,房间隔的下部有一浅窝称卵圆窝ovalfossa,为胎儿时期的卵圆孔在出生后闭锁形成的遗迹(图7-15)。
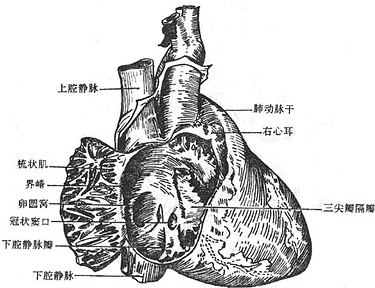
图7-15 右心房内面观
(2)右心室right ventricle位于右心房的前下方,是心腔最靠前方的部分,靠近胸骨和左侧第4、5肋软骨的后面,故心内注射多在第4肋间隙旁胸骨左缘注入该室。由于右心室的内侧壁-室中膈凸向右心室,故室腔横切面呈半月形。
右心室腔按功能可分为流入道和流出道,二部以室上嵴supraventricularcrest为界。流入道的入口为右房室口,流出道的出口称肺动脉口。室上嵴是介于两口之间的弓形肌性隆起。其作用是在心室收缩时帮助缩窄右房室口,室上嵴肥大可引起漏斗部狭窄。
右房室口位于右心室的后上方,呈卵圆形,周径11厘米左右,约可容自身的三个手指尖。口周缘为结缔组织构成的纤维环,环上附有三个近似三角形的帆状瓣膜,叫做右房室瓣rightatrioventricular valve或称三尖瓣tricuspid valve,按部位分为前瓣、后瓣和隔侧瓣。瓣膜的尖端指向室腔,瓣的边缘与室面通过数条结缔组织细索——腱索tendinouschorda连于乳头肌。乳头肌papillary muscles是从室壁突向室腔的锥状肉柱,有前、后、内侧(隔侧)三组,分别称前、后、和隔侧乳头肌。前乳头肌较大,起于室前壁的中部;后乳肌位置、大小不恒定;隔侧乳头肌最小,有时缺如。由一个乳头肌起始的腱索分别连于相邻两个瓣膜的相对缘。当心室收缩时,血液推顶瓣膜,封闭房室口。由于乳头肌的收缩,腱索牵紧瓣膜,使之不能翻入右心房,从而防止血流的逆流,右心室壁上还有纵横交错的肌隆起,称肉柱trabeculaecarneae。右心室还有一束肌肉从室中隔连至前壁前乳头肌根部,称隔缘肉柱septomarginaltrabecula(又称节制带 moderator band)。右心室腔向右上延伸的流出道部分向上缘渐变细,呈倒置的漏斗形,叫做动脉圆锥conusarteriosus或漏斗infundibulum(图7-16)。
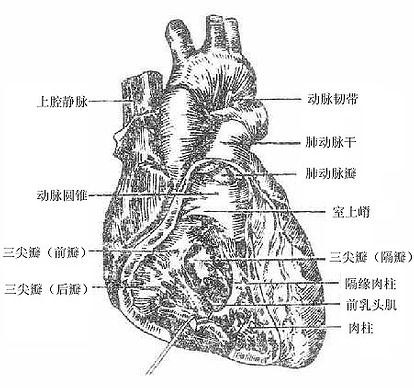
图7-16 右心室
肺动脉口的周缘附有三个袋状半月形的瓣膜叫做肺动脉瓣valvesof pulmonary trunk,分别叫前半月瓣、左半月瓣和右半月瓣。每个瓣游离缘的中央有一小结节,称半月瓣结nodulesof semilunar valves。心室收缩时,瓣膜顺血流方向开向肺动脉,心室舒张时,瓣膜关闭,以防止血流倒流回右心室(图7-17)。
(3)左心房left atrium构成心底的大部分,位于主动脉和肺动脉起始部的后方,其向左前方突出的部分称左心耳leftauricle。左心房有四个静脉入口,左、右各二,开口于左心房的后壁。左心房的出口为左房室口,位于左心房的前下部。左心房腔前部(即左心耳部分)梳状肌发达,而后部腔壁光滑。
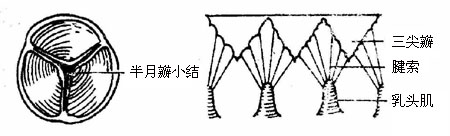
图7-17 肺动脉瓣和三尖瓣
(4)左心室left ventricle 位于右心室的左后下方,其壁厚约右心室的2-3倍。由于室间隔凸向右心室,左心腔的横切面呈圆形。左心室腔也分为流入道和流出道。流入道的内口称左房室口,左房室口较右房室口小,位于左心室的右后上方。口周缘纤维环上附有两个近似三角形的瓣膜叫做左房室瓣leftatrioventricular valve或称二尖瓣mitral valve。前(尖)瓣较大,位于前内侧,介于主动脉口和左房室口之间,借此将左心室腔分为流入道和流出道两部分。后(尖)瓣较小,位于后外侧。前、后瓣底部的内、外侧端连合分别称前外侧连合和后外侧连后。二尖瓣的边缘和心室面也有腱索连于乳头肌。左室乳头肌较右室者大,分前、后两组(个)。前乳头肌起于左心室前壁中部,后乳头肌起于后壁的内侧部。每个乳头肌发出的腱索均连于两个瓣膜的相对缘上,
左心室流出道壁光滑无肉柱,称主动脉前庭aorticvestibule。它的出口为主动脉口,位于左房室口的前侧,其周缘的纤维环上附有三个半月形袋状的瓣膜,称主动脉瓣aorticvalves,分别叫做左半月瓣、右半月瓣和后半月瓣。瓣膜大而坚韧,半月瓣小结也较显著。瓣膜与动脉壁之间的内腔膨大称主动脉窦aorticsinus。在主动脉右窦和左窦处分别有右冠状动脉和左冠状动脉的开口。心室收缩时,血液推动左房室瓣,关闭左房室口,同时冲开主动脉瓣,血液射入主动脉。心室舒张时,主动脉瓣关闭,阻止血液倒流回左室,同时二尖瓣开放,左房血液流入左室。左右两侧的心房、心室收缩与舒张同步,两侧房室瓣和两动脉瓣的启闭也是同步的(图7-18)。
(四)心壁的构造
心壁由心内膜、心肌和心外膜三层组成。
(1)心内膜endocardium 菲薄且光滑,衬于心的内面,与血管内膜相延续。在房室口与动脉口,心内膜折叠成瓣膜,其间有少量疏松结缔组织。主动脉和肺动脉瓣内一般无血管,而二尖瓣和三尖瓣的基部则有小血管分布。
(2)心肌myocardium是心壁的主要部分,心房肌较薄,心室肌较厚,而左心室肌最厚。心房肌和心室肌均附着于纤维环,它们不相连续。因此,心房肌和心室肌可不同时收缩。
ⅰ纤维支架,由致密结缔组织构成。为心肌纤维束及瓣膜提供了附着点,在左、右房室口,主动脉口和肺动脉口处形成纤维环fibrousring。在左房室口之前、主动脉口之后形成左纤维三角lift fibroustrigone。在左、右房室口之间,主动脉口后方形成右纤维三角rightfibrous trigone。右纤维三角向下向前伸展延续于室中隔膜部。
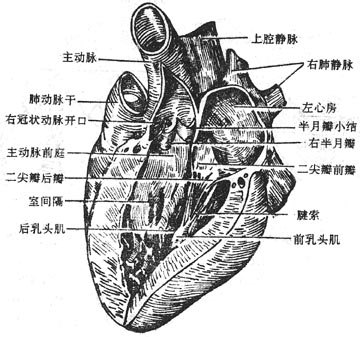
图7-18 左心房和左心室
ii心房肌:分浅、深二层,浅层为环绕两心房的横行肌纤维,有些伸入房间隔;深层为各房所固有,为袢状纤维束,从前向后跨越心房,其两端均附于纤维环,并以环状肌束,围绕于静脉口及心耳等处。
iii心室肌:分为三层,浅层斜行,肌纤维在心尖部捻转形成心涡,然后进入深部移行为纵行的深层肌,形成肉柱和乳头肌;中层为环形,位于浅、深层之间,分别环绕在左、右心室,左室环形肌特别发达。(图7-19、7-20)
(3)心外膜 epicardium 被复在心肌层的表面,为浆膜心包的脏层。
(4)房间隔和室间隔
房间隔interatrial septum介于左、右心房之间,由于左心房位于右心房的左后方,故房间隔呈斜位,约与正中矢状面成45°角。房间隔的两侧面为心内膜,中间夹有结缔组织,并含部分肌束。房间隔在卵圆窝处最薄,主要由结缔组织构成,房间隔缺损多发生于此。
室间隔interventricular septum位于左、右心室之间,也成45°斜位。室间隔可分为肌部和膜部。肌部构成室间隔的绝大部分,膜部为位于室间隔后上部约1.5-2.0厘米直径的卵圆区,由两层心内膜及其间的结缔组织构成,缺乏肌纤维,厚约1毫米。膜部的右侧面被三尖瓣的隔侧瓣附着缘分上、下两部。上部分隔右心房和左心室,因此该部又称房室隔。下部分隔左、右心室。室间隔膜部的成因是由于胚胎时期左、右心室相通,在发育过程中室间隔自下向上生长,上缘留有室间孔,隆生前室间封闭,形成室间隔膜部,而将左、右心室完全分隔。如发育受阻,则形成室间隔缺损(图7-21)。
(五)心传导系
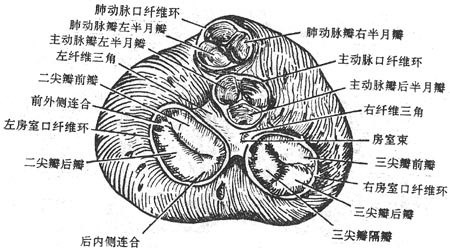
图7-19纤维环
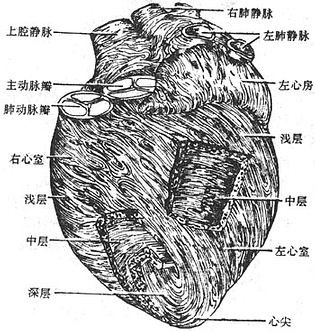
图7-20心肌层
心传导系位于心壁内,由特殊分化的心肌细胞组成。其功能是产生并传导冲动,以维持心的正常节律性搏动。它受交感神经和迷走神经双重支配。心传导系由窦房结、房室结、房室束及其分支组成。
(1)窦房结sinoatrial node位于上腔静脉与右心房交界处前方的心外膜深面,呈梭形。人的窦房结由于结细胞团和致密结缔混杂在一起,使结没有明显的界限。结中央有窦房结动脉穿过。
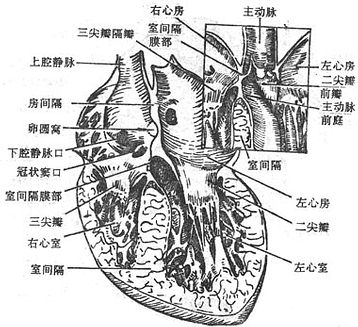
图7-21 房间隔和室间隔
(2)房室结atrioventricular node位于房中隔下部右心房侧心内膜下,呈扁椭圆形,较窦房结小。房室结接受窦房结传来的冲动,并把它传到房室束。在正常情况下,房室结不产生冲动,但当窦房结病损或出现传导障碍时,亦可产生冲动。
(3)房室束atrioventricular bundle又名His束,呈圆索状。它从房室结前端发出并向前穿右纤维三角,沿室间隔膜部的后下缘前行,在室间隔肌部上缘分为左束支leftbundle branch和右束支right bundle branch,分别沿室间隔左、右侧心内膜深面下行。左束支呈扁带状,下行一段后又分为前支和后支,分别至前、后乳头肌的根部,再分为许多细小分支,形成浦肯野氏(Purkinje)纤维网,分布于乳头肌及室壁等处的心内膜下,最后连于一般心肌纤维。左束支在前、后支之间还发出间隔支,分布于室间隔在侧面中、下部的心肌。右束支较左侧者细,呈圆索状,经室间隔右侧面薄层肌束的深面行向前下,再经隔缘肉柱至右室前乳头肌根部,亦分成许多分支,散成Purkinje纤维网。
有些学者根据解剖、生理、生化和临床的研究认为,在窦房结与房室结之间还有结间束相连,能将窦房结产生的冲动较快地传至房室结,一般认为,结间束有三条,即前结间束、中结间束和后结间束。但这些结间束在形态学方面的证据尚不充分。有些作者研究还证明在心房和心室之间,除借正常的传导束联系外,在某些人还有副传导束的存在,如由心房直接与心室肌束联系,由房室结、房室束或左、右束支发出直接至室间隔肌的传导束等。使心室肌可以提前接受冲动而收缩。这种人常有阵发性心动过速,心电图检查显示不正常波形,称为预激症候群(图7-22、7-23)。
(六)心的血管、淋巴管和神经
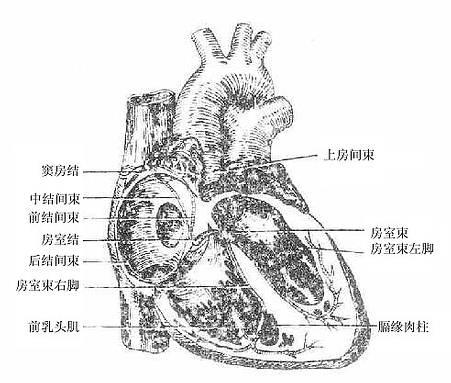
图7-22 心传导系
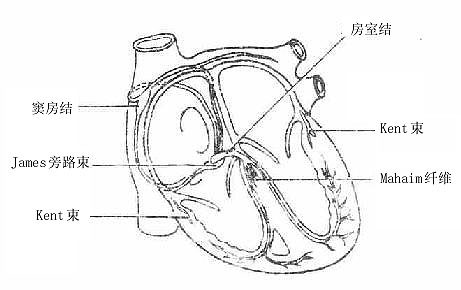
图7-23 变异的副传导束
(1)心的动脉
心壁由左、右冠状动脉的分支供血。左冠状动脉leftcoronary artery一般较右冠状动脉粗。起于主动脉左窦,经左心耳与肺动脉根部之间向左行,随即分为前室间支和旋支。前室间支anteriorinterventricular branch沿前室间沟下行,绕过心尖切迹,终于后室间沟下部,与右冠状动脉的后室间支吻合。旋支circumflexbranch沿冠状沟横行向左, 绕心左缘至膈面。旋支最恒定的分支是左缘支,沿心的左侧缘下行。此外,尚发出窦房结支和房室结支。左冠状动脉主要分布于左心房、左心室、右心室前面的一部分、室间隔前上2/3和房室束的左束支。
右冠状动脉right coronary artery起于主动脉右窦,在右心耳和肺动脉根部之间入冠状沟,向右行绕过心右缘经冠状沟后部至房室交点处常分为二支。一支较粗。为主干的延续,向下弯行,移行为后室间支posteriorinterventricular branch沿后室间沟下行,终于后室间沟的下部,与前室间支末稍吻合。另一支较细,自冠状沟房室交点处向左,然后向下分布于左室后壁,形成右冠状动脉的左室后支。右冠状动脉的主要分支有动脉圆锥支、右缘支以及窦房结支和房室结支等。动脉圆锥支为右冠状动脉向右室壁发出的第一个分支,与前室间支的相应分支相吻合,是左、右冠状动脉间的一个重要的侧支循环通路。右缘支恒定发达,沿心下缘行走,是冠状动脉造影时辨认分支的一个标志。窦房结支起于右冠状动脉近侧段,沿右心耳内侧面上行至窦房结。房室结支一般在房室交点处起于右冠状动脉的主干或其分支并分布于房室结和房室束的近侧部。右冠状动脉主要分布于右心房、右心室、室间隔的后1/3及左室后壁等(图7-24)。
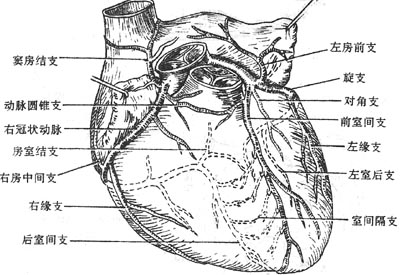
图7-24 心冠状动脉模式图
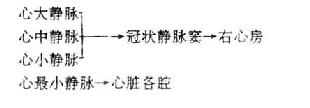
(2)心的静脉
心壁静脉大部分汇集成数条静脉,注入冠状窦,开口于右心房,部分细小的静脉直接开口于各心腔。冠状窦coronarysinus位于冠状沟的后部,长约3-5厘米。冠状窦的主要属支有:心大静脉,位于前室间沟,上行至冠状沟,再向左绕过心左缘至心后面注入冠状窦的左端。心中静脉,位于后室间沟,向上注入冠状窦右端。心小静脉,行于右冠状沟内,绕过心右缘向左注入冠状窦右端。左房斜静脉(Marshall斜静脉)在左心房后面斜行向下,注入冠状窦左侧端。另外,还有心前静脉2-3支,起于右心室前壁,越过冠状沟,直接开口于右心房。数目甚多的心最小静脉,从心肌层直接注入各心腔。
(3)心的淋巴管
在心内膜下、心肌层和心外膜下细小的淋巴管分别构成丛,并相互连通。一般由深向浅汇流至心外膜下丛,最后汇集成左、右淋巴干,注入气管支气管淋巴结和纵隔前淋巴结。
(4)心的神经
心的神经来自心丛,包括交感神经纤维、副交感神经纤维和感觉神经。交感神经来自颈交感节和上位胸交感节的节后纤维,支配房肌、心室肌、心传导系统以及心冠状动脉。交感神经兴奋使心跳加快,房、室收缩力增强,心冠状动脉扩张。副交感神经节前纤维来自迷走神经干及其分支,在心丛内的神经节细胞换元后支配心房肌、心室肌、心传导系统和冠状动脉。副交感神经兴奋与交感神经的作用相拮抗,可使心跳跳慢,房、室收缩力降低和冠状动脉收缩。心的感觉纤维随迷走神经进入延髓,其主要作用是反射性地调节减慢心率。随交感神经第1-5胸神经后根入脊髓的纤维含有传递痛觉的纤维。
五、后纵隔posterior mediastinum
位于心包后面与下8个胸椎之间,上平胸骨角平面,下方至膈。后纵膈的内容有:食管、胸主动脉、胸导管、奇静脉和半奇静脉、左右迷走神经、交感干及其发出的内脏大、小神经等(图7-25)。
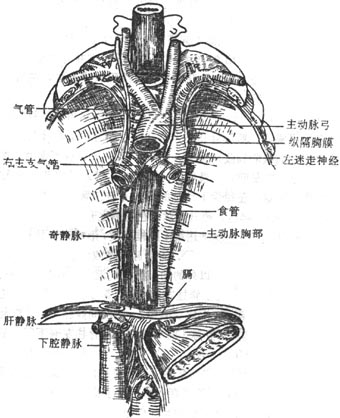
图7-25 后纵隔的内容
1.食管esophagus上端平第6颈椎下缘起于咽,下端平第11胸椎高度与胃贲门相续,可分为颈、胸、腹三段,共中穿经上纵隔和后纵隔的部分为胸段。食管胸段在上纵隔居中线略偏左。在主动脉弓的右后方下行,入后纵隔偏向右侧,并沿胸主动脉的右侧继续下行,约至第7胸椎高度,食管斜跨胸主动脉的前面至其左前言,平第10胸椎高度穿膈的食管裂孔入腹部。食管胸段在平第4胸椎下缘处,行经主动脉弓和左支气管的后方时,因受这些器官压迫而形成第2个生理性狭窄,约距中切牙25厘米。此外,食管在起始处和穿过膈肌食管裂孔处也分别出现第1和第3个生理性狭窄,第1个狭窄约距中切牙15厘米,第3个狭窄约距中切牙40厘米。这些狭窄处常是异物滞留和癌的好发部位。
食管胸段的毗邻,前方由上向下是气管、左喉返神经、左主支气管、心包和膈。后方为胸椎体,食管与脊柱间构成食管后间隙。间隙内有奇静脉、右侧肋间动脉和静脉、半奇静脉及胸导管。左侧邻左颈总动脉、左锁骨下动脉、主动脉弓、胸导管上段和纵隔胸膜。右侧邻纵隔胸膜和奇静脉弓。食管下段被迷走神经的分支所包绕。供应食管胸段的血液在上纵隔来自支气管动脉的分支,后纵隔段主要来自胸主动脉的分支,亦有来自第5-7肋间动脉及隔上动脉的分支。各动脉间虽有吻合,但不丰富。食管的静脉与动脉伴行,其大部汇入奇静脉和半奇静脉。食管下段的静脉可与胃左静脉的食管支吻合,从而与门静脉系沟通,是门上腔静脉系间的重要侧副循环。故当门静脉高压时,部分门静脉血可通过食管下段的静脉网注入奇静脉和半奇静脉。
2.胸主动脉thoracic aorta于第4胸椎下缘左侧续于动脉弓,沿脊柱左前方下行,经左肺根后方贴近食管左侧,在平第8-9胸椎处经食管后方并与之交叉,在第12胸椎体前面穿膈肌的主动脉裂孔进入腹腔。胸主动脉的左侧有纵隔胸膜遮盖,左后方有半奇静脉,右侧上份有食管、胸导管和奇静脉。
3.胸导管thoracic duct起自乳縻池,在主动脉的右后方沿脊柱前方上行,穿膈主动脉裂孔入后纵隔。在后纵隔内,胸导管初位于脊柱的右前方,奇静脉与主动脉之间,食管的后方。此段胸导管常为右侧纵隔胸膜所覆盖。上行到第4-5胸椎平面时,逐渐从胸主动脉和食管的后方越过中线至脊柱的左前方,最后出胸廓上口,进入颈根部,注入左静脉角。胸导管在上纵隔处位于食管的左侧,左锁骨下动脉的后方并与左侧纵隔胸膜相贴(图7-26)。
4.奇静脉azygos vein起自右腰升静脉,在右侧上升至第7-8胸椎高度,接受左侧的半奇静脉和副半奇静脉的横干。奇静脉达第4胸椎高度,形成奇静脉弓archof azygos vein转向前行,跨越右肺根上缘,注入上腔静脉。奇静脉沿途收纳食管、纵隔、心包和支气管来的静脉,还接受右侧的除第1肋间静脉以外的肋间静脉的汇入。半奇静脉hemiazygosvein起自左腰升静脉,穿膈主动脉裂孔,上行于脊柱左前方,至第8胸椎平面转向右行注入奇静脉。副半奇静脉accessoryhemiazygos vein汇集左侧第4-7肋间静脉(上位其余肋间静脉由最上肋间静脉收集),有时收纳左主支气管静脉。副半奇静脉在脊柱左侧下行,于第7胸椎平面注入奇静脉。
5.交感干sympathetic trunk胸部交感干位于脊柱两侧,奇静脉和半静脉的外侧,其上段位于肋小头及肋间静脉的前面,下段则渐内移,位于胸椎体的两侧。胸交感干与脊神经间以白交通支和灰交通支相连系。白交通支中大部分由胸髓交感神经元发出的节前纤维构成,至胸交感节与节后神经元形成突触连接,节后神经元发出的节后纤维主要经灰交通支回到胸神经,随胸神经分布于胸、腹壁的血管、汗腺和竖毛肌。灰交通支一般位于白交通支的内侧。此外,从第5-9胸交感干神经节发出内脏大神经,从第10、11(12)胸交感节发出内脏小神经。二者均为交感神经节前纤维构成,向下穿膈,参与腹腔丛的构成,并与腹腔神经节的节后神经元形成突触连接。
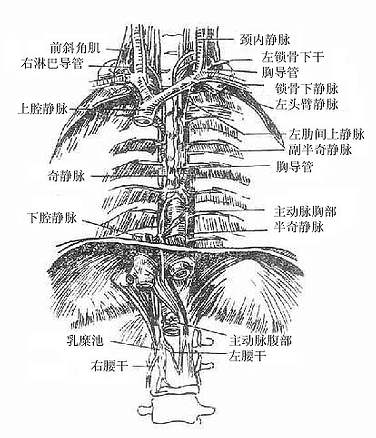
图7-26 胸导管和奇静脉
六、胸腔脏器的淋巴管淋巴结
胸腔脏器的淋巴管回流至以下三群淋巴结。
1.纵隔前淋巴结
位于头臂静脉和主动脉弓发出的三大分支的前方,汇集胸腔前部、胸腺、膈的前份、部分心包、心和纵隔胸膜的淋巴,此外,部分肝膈面的淋巴管也可回流于此群淋巴结。其输出管注入支气管纵隔淋巴干。
2.纵隔后淋巴结
位于心包之后,食管和主动脉之前,汇集食管胸段、心包的后部和膈后部的淋巴。其输出管汇入支气管纵隔淋巴干或直接汇入胸导管(7-27)。
3.肺、支气管、气管的淋巴结
肺淋巴结在肺内沿支气管和肺动脉的分支排列,其输出管汇入位于肺门的支气管肺淋巴结(肺门淋巴结)。此淋巴结的输出管汇入位于支气管杈下方和左、右主支气管周围的气管支气管淋巴结。气管支气管淋巴结还接受支气管、气管、食管和心的淋巴管的汇入。它的输出管汇入位于气管两侧的气管旁淋巴结。左、右气管旁淋巴结的输出管分别汇成左、右支气管纵隔干,右侧者注入右淋巴导管,左侧者注入胸导管。
纵隔的解剖步骤与方法
1.按下列顺序观察纵隔诸结构的位置、毗邻。
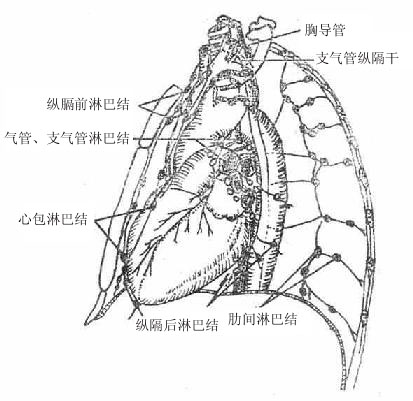
图7-27 胸腔内的淋巴回流
(一)左侧观
由于心包偏向左侧,并有主动脉故称动脉侧。以肺根为中心,肺根的上方有主动脉弓及由弓上缘发出的左颈总动脉和左锁骨下动脉。胸导管和食管上段位于左锁骨下动脉的右后方。肺根后方有胸主动脉及左迷走神经。前方有心包、心脏和位于心包两侧的膈神经及心包膈动脉。下方有食管下段。左膈神经和左迷走神经在左颈总和左锁骨下动脉之间下行。向下方,膈神经越过迷走神经斜向内侧并在肺根前方下行,而迷走神经则在肺在肺根后方下行。左迷走神经行经主动脉弓下方时发出左喉返神经。左肺动脉与主动脉弓间有动脉韧带相连。食管经过纵隔全长。在主动脉弓以上,左锁骨下动脉和脊柱间的三角区内可见到胸导管的上段与食管的左缘。在胸主动脉、心包和膈之间的三角区内见到迷走神经和食管的左缘。
(二)右侧观
此面上、下腔静脉显而可见,故称静脉面。以肺根为中心,根的上方有奇静脉弓和气管,前上方为上腔静脉、右头壁静脉和头臂干,后方有食管、右迷走神经、胸导管和奇静脉。下方有下腔静脉和食管右缘。个别结构观察不清者,待后纵隔解剖后再仔细观察。
2.观察组成肺根的主要结构
支气管、肺动、静脉,注意它们彼此的关系,比较左、右侧的差别。试寻找支气管动脉,并清除淋巴结。撕除两侧纵隔胸膜和胸后壁的胸膜,解剖和检查纵隔面上的其它结构。
3.解剖右侧纵隔
右肺根上方有奇静脉弓跨过并汇入上腔静脉。食管在右肺根和心包的后方,右迷走神经在肺根的后方下行,形成丛围绕食管,分离并显露下腔静脉和右膈神经、右侧胸交感干和交感神经节以及内脏大、小神经。将食管牵向前方,在脊柱前寻找奇静脉,该静脉的左侧为壁薄且管径不均匀的胸导管。
4.解剖左侧纵隔
左肺根上方循主动脉弓追踪其至肺根后方移行为胸主动脉。注意左迷走神经越过主动脉弓左侧时,发出左喉返神经勾绕主动脉弓返行向上。左迷走神经在肺根后方下行形成丛围绕食管。分离并显露左膈神经、左侧胸交感干以及从交感节发出的内脏大、小神经。
在胸后壁内面选1-2个肋间隙检查肋间血管和神经的位置排列关系,清理出2-3个交感神经节与肋间神经间的白交通支(外侧)和灰交通支(内侧)。
5.解剖心包
沿左、右膈神经前方纵行剪开线或用刀划开心包至膈的稍上方,再于膈的稍上方水平切开心包,贯通上述两切口的下端、将三切口连成“┗┚”形片翻起。伸手指入心包腔内探查浆膜心包脏、壁层的转折。拉起心尖、探查心后方的心包斜窦,注意左心房与食管的位置关系。继而可将手指探入上腔静脉和升主动脉之间伸向左方,指尖从肺动脉和左心耳间露出,手指探过的间隙即为心包横窦。以及┗┚形切口下方的残余部与心尖间的心包前下窦。
6.摘除并解剖心脏
在心包腔内紧贴心包反折缘,逐一剪断进出心包的诸动、静脉后,取出心脏。
(一)解剖心血管
在心前面沿前室间沟,用刀尖轻轻划开浆膜性心包脏层(心外膜),用尖镊剔除血管周围的脂肪组织,观察冠状动脉前室间支及心大静脉的走行、分布。沿冠状沟清理左、右冠状动脉及伴行的静脉,在冠状沟后部,寻认一短而粗的静脉,即冠状窦。冠状窦右端的小静脉即心小静脉。清理后室间沟的脂肪,观察右冠状动脉后室间支及心中静脉。
(二)解剖右心房
自右心耳尖循右心房上缘切至上腔静脉下端,再沿界沟的右侧2-3毫米处向下切至下腔静脉附近,转向左侧达冠状沟,将切开之【形的右心房壁向左翻起,检查内部构造,注意卵圆窝及冠状静脉窦口的位置。
(三)解剖右心室
在动脉圆锥上部做一横切口,转而沿室间沟之右方切向心下缘。在横切口的右端向右下方沿冠状沟之左侧切至心下缘,然后将此梯形的右室前壁翻向下。仔细观察腔内瓣膜、腱索、乳头肌、肉柱等结构。在肺动脉起始处略上方,横切肺动脉前壁,再于切口两端向下纵切适至肺动脉口梢上方。掀开“ㄇ”形管壁,观察肺动脉口。
(四)解剖左心房
在左房部位沿冠状沟稍上作横切口,由切口两端再向上各剪一纵切口,向上翻起“┗┚”形房壁,观察左房内腔结构,注意各开口部位及名称。
(五)解剖左心室
从心尖切迹的左侧开始,分别沿前、后室间沟之左侧约3-4毫米处切至冠状沟。沿切口将左心室分向两侧,观察瓣膜、腱索、乳头肌等。探查室间隔肌部和膜部。以切开肺动脉的同样方法切开主动脉管壁观察与肺动脉相似的主动脉瓣,注意其位置排列及冠状动脉的开口。
第六节 胸部小结
胸椎、12对肋骨和肋软骨与胸骨借软骨、韧带和关节连接成扁圆锥形的胸廓,构成了胸腔的骨性基础。胸廓上附丽有胸部上肢肌(已述于上肢)和胸部固有肌(肋间外肌、肋间内肌、肋间最内肌和胸横肌,还有附于背面的背部上肢肌、背部肋骨肌(已述于上肢)和背部固有肌(竖脊肌),此外,胸廓还为腹部肌提供了起止点。膈肌封闭于胸廓下口,将胸、腹腔分隔。
胸部是生活中每一时刻都在运动着的体部。胸腔内容纳着许多重要器官,两侧胸膜囊包着肺,中间的心包裹包着心脏。众所周知,肺是机体和外界进行气体交换的场所,面肺扩张和回缩即容积的增加和缩小,是随着胸廓容积的变化而变化的。在吸气时,主要吸气肌肋间外肌收缩,使肋骨上提,胸廓的横径和矢状径增大。另一主要吸气肌膈肌收缩,使膈穹下降,胸腔的垂直径加大,结果胸腔容积增大,胸膜和肺随之扩张。因而凡能使肋骨上提的肌肉者可协助吸气,如胸部上肢肌和后上锯肌,都参与深吸气活动。胸膜可减少肺运动中的磨擦。在呼气时,肋间内肌收缩加之重力作用使肋骨下降,胸腔的横径和矢状径缩小,同时膈肌舒张,膈穹上升,胸腔的垂直径缩小,肺容积随胸腔容积而缩小。心脏是循环系统的机能中心器官,它的节律性收缩起着泵的作用,推动着人体的血液循环。在纵隔中还有一些运动度不大的器官,如气管与支气管、食管、胸腺等。此外,还有与心脏相连的大血管干,淋巴结、淋巴干和胸导管,以及分布于体壁和脏器的神经。
一、胸部的血管
1.肺循环

2.体循环的动脉干及其分支

3.体循环的静脉干及其属支
4.冠状循环
左主动脉→ 左冠状动脉 → 左心房、左心室、室间隔的前2/3,部分右室前壁。
右主动脉→ 右冠状动脉 → 右心房、右心室室间隔的后1/3,部分左室后壁
5.其它
胸廓内动、静脉
最上肋间动、静脉
二、胸部的淋巴结和淋巴管
1.乳房的淋巴回流
乳房外侧部→ 腋胸肌淋巴结群
乳房上部 →腋淋巴结尖群
内侧部 →胸骨旁淋巴结
内下部 →膈上淋巴结(与肝上面的淋巴结有联系)
2.胸壁的淋巴回流

胸后壁淋巴管→ 肋间淋巴结→ 纵隔后淋巴管→ 胸导管
3.胸腔脏器的淋巴回流
胸腺、心包、心、膈、肝上面的淋巴管→纵隔前淋巴结
食管、胸主动脉的淋巴管→纵隔后淋巴结→胸导管
肺淋巴管→肺淋巴结→支气管肺淋巴结→气管支气管(上、下)淋巴结→气管旁淋巴结
4.支气管纵隔干

三、胸部的神经
1.躯体神经
膈神经(C3、4(5)前支)肌支:膈肌
感觉支:胸膜壁层、心包壁层、膈下面、肝胆带等
胸神经前支(肋间神经和肋下神经)
肌 支:肋间肌及腹前外侧壁肌
感觉支:胸腹壁皮肤T2胸骨角平面
胸、腹膜壁层T4乳头平面
T6剑突平面
T8肋弓平面
T10脐平面
T12耻骨联合与脐连线中点平面
2.内脏神经
胸交感干位于胸部脊柱的两侧,它们都有白交通支和灰交通支与胸神经相连。节前纤维起始于脊髓胸段,经前根加入胸神经,再经白交通支与相应的交感节相连,大部分节前纤维与节细胞发生突触连接,从节细胞发出的节后纤维部分经灰交通支回到胸神经,随胸神经及其分支分布于胸腹壁的血管平滑肌、汗腺和竖毛肌。部分节后纤维可襻附于邻近的血管壁,随之分布于各器官。
一部分节前纤维并不立即与相应的神经节内的节细胞发生突触连接,它们在交感干内上升或下降到另一些交感节,与节内的神经元形成突触。最明显的例子是从上位胸髓来的交感节前纤维,上升到颈部各节,与节内神经元形成突触。此外,有的节前纤维仅穿过神经节,然后汇成独立的神经,如从T5-9交感节穿行组成的内脏大神经和T10、11交感节穿行组成的内脏小神经。它们穿膈脚抵达腹腔神经丛,在该丛的腹腔神经节及其副节(如肠糸膜上节、肾节等)内,与节细胞形成突触连接。颈交感节和上4胸节的节后纤维,支配胸部呼吸器官、心脏和食管。在分布于肺和心之前,分别形成肺丛和心丛。交感神经的作用是使心率加快,冠状动脉舒张;使气管、支气管平滑肌舒张,血管收收缩,粘膜腺分泌减少;食管、胃、肠蠕动减缓。
胸部的副交感神经来自左、右迷走神经。左、右迷走神经干在颈部发出心支和喉返神经的心支参加心丛的构成;左、右迷走神经干在胸部经过肺根后方时,发出许多细支形成左、右肺丛,并在食管形成食管前、后丛,最后又组成前、后干随食管一并穿过食管裂孔入腹腔。迷走神经的作用是使心率减慢,冠状动脉收缩;气管、支气管平滑肌收缩,粘膜腺体分泌增加;食管、胃、肠蠕动增强。
胸腔内脏的感觉纤维大部分伴随交感纤维走行,进入胸髓上段;小部分伴迷走神经直行,入于延髓。