第八章索引
腹部位于胸部和骨盆之间,其上界可触及的体表标志有剑突、肋号;下界有耻骨联合上缘、耻骨结合、髂前上棘和髂嵴,还有张于髂前上棘和耻骨结节间的腹沟韧带。
腹部包括腹壁、腹腔和腹腔器官。腹壁以腋后为界分为前方的腹前外侧壁和后方的腹后壁。腹腔的顶为膈所封闭,借之与胸腔分离,向下经骨盆入口续于盆腔。腹腔器官包括消化器官的大部、部分泌尿器官及脾等,由于膈穹向胸腔膨隆,所以一些腹腔器官(如肝、胃、肾等)的上部与胸部相重叠。另外,一些器官(如小肠、乙状结肠)部分经骨盆上口落入盆腔中。
为了便于描述腹腔脏器的位置和进行体表触摸,常将腹部以两条水平线和两条垂直线划分为九个区。上水平线为通过两侧肋弓最低点的连线,下水平线是通过两侧髂嵴最高点的连线。两条垂直线分别通过两侧腹股沟韧带的中点。九个区的名称是:腹上区和左、右季肋区;脐区(腹中区)和左、右腰区;腹下区和左、右腹股沟区(图8-1)。
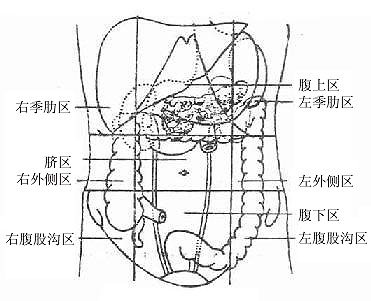
图8-1 腹部的分区
第一节 腹前外侧壁
一、腹前外侧壁层次
腹前外侧壁是腹部手术的入路部位,了解它的层次和结构特点在医学实践中具有重要意义。
1.皮肤
腹前外侧壁皮肤薄而有弹性,易与深部的组织分离。除腹股沟区皮肤移动性较小外,其余则有较大的移动性,以适应腹、盆部脏器容积的变化。腹部中点稍下方为脐,为胎儿与母体联系的脐动、静脉以及卵黄囊管和脐尿管等结构所通过。胎儿娩出脐带脱落后,脐的局部封以致密的结缔组织板,叫做脐筋膜,向深部直接与腹膜壁层相连,形成了腹壁最薄弱的部位,也是疝的好发部位。
2.浅筋膜
由脂肪组织和疏松结缔组织构成。脐平面以下,浅筋膜可分为两层。浅层为脂肪层,叫做Comper氏筋膜,由脂肪组织构成,厚度因人的胖瘦而异,向下与股部浅筋膜相延续;深层为膜性层,由疏松结缔组织构成,叫做Scarpa氏筋膜,在中线处与腹白线相愈着,向下在腹股沟韧带下方约一横指处附着于股部的阔筋膜而形成盲囊,但向内下方经耻骨联合和耻骨结节间续于会阴浅筋膜(Colle氏筋膜)。所以,当尿道环部损伤尿外渗时,尿液通过会阴浅筋膜与深筋膜间的间隙扩散,可向上达于腹壁Scarpa氏筋膜的深面,但却不能越过前正中线,也不能下达于股部。
(一)浅动脉
腹前壁下半部有两条较大的浅动脉,即在股前部解剖中已经寻找过的腹壁浅动脉superficialepigastricartery和旋髂浅动脉superficial iliac circumflexartery,均起自股动脉,前者上行越过腹股沟韧带走向脐部;后者分布髂前上棘附近。由于这些浅动脉走行于浅筋膜的浅、深层之间,故在此部切取带血管蒂的皮瓣时,宜保留足够的浅筋膜组织。此外还有来自肋间动脉、肋下动脉、腰动脉等的细小分支。(图8-2)
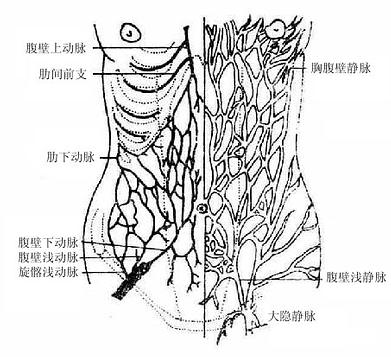
图8-2腹前外侧壁的浅血管
(二)浅静脉
腹前壁的浅静脉甚丰,互相吻合成网,尤以脐区最发达(图8-2)。脐以上的浅静脉经腹外侧部的胸腹壁静脉汇入胸外侧静脉,再汇入腋静脉。脐以下的浅静脉经腹壁浅静脉和旋髂浅静脉汇入于大隐静脉,回流于股静脉,从而沟通了上、下腔静脉系的血液。脐区的浅静脉与深部的腹壁上、下静脉之间有吻合,此外还与门静脉的属支附脐静脉相吻合。所以当门脉高压症时,门静脉的血液可经脐周的静脉网回流,致使脐周静脉怒张、弯曲,貌似希腊海蛇女神的卷发,故称海蛇头。
(三)浅淋巴管
脐以上的浅淋巴管注入腋淋巴结;脐以下者注入腹股沟浅淋巴结;肝脏的淋巴管可沿肝圆韧带至脐。
(四)皮神经
来自第7-11肋间神经、肋下神经和髂腹下神经。它们都发出外侧皮支的前皮支。外侧皮支在腋中线穿深筋膜浅出;前皮支在前正中线旁开2-3厘米处穿腹直肌鞘前层浅出。
腹前外侧壁皮肤的感觉神经分布呈现明显节段性。第7肋间神经分布于剑突平面,第10肋间神经分布脐平面,第1腰神经前支分布于腹股沟韧带的上方(图8-3),所以当胸椎或脊髓胸段发生病变时可从腹壁感觉障碍的平面来判定病变的部位。但每一神经分布区域的皮肤同时还受其上、下邻近神经的支配。如脐平面主要受第10肋间神经分布,但也有第9和第11肋间神经支配。因此只有当胸髓或胸神经损伤三个节段以上时,才产生一个节段皮肤的感觉消失。
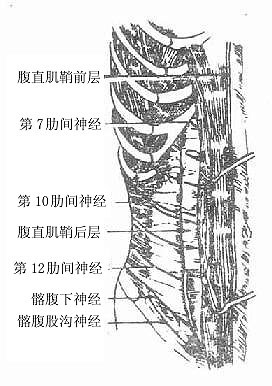
图8-3 腹前壁的神经
3.深筋膜
腹前外侧壁的深筋膜与此部位的阔肌分层相适应也分为若干层,覆盖于肌肉的表面或充填于相邻的两层肌肉之间,并衬于最内层肌肉的内面。一般临床上计算腹壁层次时,只计数表面的腹外斜肌筋膜和最内面的贴于腹横肌内面的腹横筋膜。
4.腹前外侧壁肌
腹前外侧壁肌由紧靠前前正中线两侧纵行排列的腹直肌和两侧的三层阔肌组成(8-4)。
(一)腹前外侧壁各肌的起止和作用。

图8-4腹前外侧壁的肌肉
| 肌肉 |
起点 |
止点 |
作用 |
神经支配 |
| 腹直肌 |
第5-7肋软骨和剑突前面 |
耻骨嵴和耻骨联合前面 |
脊柱前屈,胸廓下降,增加腹压 |
第5-11肋间神经、肋下神经 |
| 腹外斜肌 |
下8肋骨外面 |
髂嵴前部、耻骨联合并形成腹股沟韧带;借腱膜止于腹白线 |
增加腹压,使脊柱前屈、侧屈及回旋 |
第5-11肋间神经肋下神经 髂腹下神经和髂腹股沟神经(L1) |
| 腹内斜肌 |
腰背筋膜、髂嵴、腹股沟韧带外侧1/3 |
借腱膜止于腹白线和下3肋;下部肌纤维形成提睾肌 |
| 腹横肌 |
腰背筋膜、髂嵴、腹股沟韧带外侧1/2 |
借腱膜止于腹白线,下部纤维形成提睾肌 |
(二)腹直肌和腹直肌鞘
腹直肌rectus abdominis位于前正中线两侧,居腹直肌鞘内。为上宽下窄的长带状肌,有3-4个腱划(多数位于脐上)将肌分为4-5个肌腹,是发生过程中肌节愈合的遗痕。腱划与腹直肌鞘前层愈合紧密,但不与鞘的后层粘连。
腹直肌鞘sheath of rectus abdominis由腹部三层阔肌的腱膜包被腹直肌而形成,其中腹内斜肌腱膜分为前、后两片,分别包被于腹直肌的前后面,即前片与腹外斜肌腱膜构成腹直肌鞘前层,后片与腹横肌腱膜构成腹直肌鞘后层,后层的上份还有腹横肌的肌质部参加,但后层并不完整,在脐下约4-5厘米处缺如,形成一个弧形游离缘,叫做弓状线(半环线)。弓状线以下部分腹直肌后面直接与腹横筋膜相贴。三层腹阔肌的腱膜在弓状线下方均从腹直肌前面跨过参与腹直肌鞘前层的构成(图8-5)。
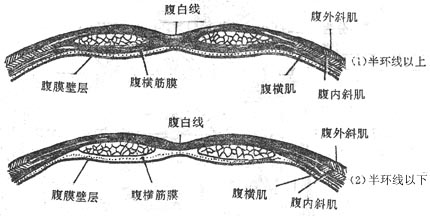
图8-5腹直肌鞘
两侧腹直肌鞘的纤维在腹部正中线互相交织,形成白线lineaalba。白线中部为脐环。自脐向上的白线较明显,宽约1厘米,脐以下因两侧腹直肌互相靠拢而变窄。白线组织坚实且血管少。
(三)腹阔肌
从浅向深由腹外斜肌、腹内斜肌和腹横肌三层组成。腹外斜肌obliquusexternusabdominis的纤维方向由外上斜向内下,在距腹直肌外缘约一横指处移行为腱膜,形成半月线。腹内斜肌obliquusinternusabdominis的纤维方向与腹外斜肌并叉,由外下斜向内上,但其下部纤维几近水平,在腹直肌外侧缘处移行为腱膜。腹横肌transversusabdominis纤维由后外向前内平行,也在腹直肌外侧缘处变为腱膜,但其上部肌纤维在腹直肌后方向内侧延伸参与构成腹直肌鞘后层。由于三肌的纤维交织排列,增加了腹壁的强度。
5.腹横筋膜transverse fascia
为深筋膜的最内层,是腹内筋膜衬于腹横肌深面的部分,上与膈下筋膜相续,后方连于髂腰筋膜,向下附着于髂嵴内缘及腹股沟韧带,并在腹股沟韧带中点上方随精索突出形成漏斗状的腹环。
6.腹膜外组织
为充填于腹膜壁层和腹横筋膜之间的脂肪层,向后与腹膜后腔的疏松结缔组织相续。
7.腹膜壁层
详见本章第二节。
二、腹股沟区
腹股沟区为腹下部外侧的三角区,左右各一。上界为两侧髂前上棘的连线,下界为腹股沟韧带,内侧界为腹直肌外侧缘。此区由于有精索或子宫圆韧带通过致使腹壁肌肉留有裂隙。即腹内斜肌、腹横肌的下缘内侧部游离,不与腹股沟韧带相连,而且腹外斜肌肌质部移行于腱膜,并生有裂隙,当人体站立时,此区比腹壁其它部分承受较大的压力,所以是疝的好发部位。
1.层次
(一)皮肤
(二)浅筋膜 分为浅层的Comper氏筋膜和深层Scarpa氏筋膜两层。
(三)腹外斜肌筋膜和腱膜(图8-6)
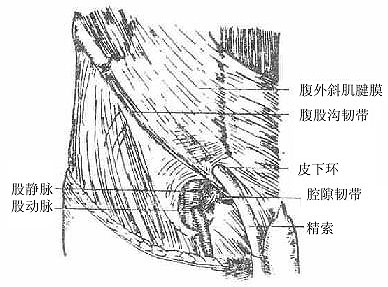
图8-6 腹外斜肌腱膜
腹外斜肌在此区移行为腱膜,下缘形成一条外侧附着于髂前上棘,内侧附着于耻骨结节的向后上方卷曲增厚的边缘,叫做腹股沟韧带inguinalligament。在耻骨结节的外上方,腱膜形成一个三角形裂隙叫腹股沟管浅环superficialinguinal ring或皮下环。其内侧脚附着于耻骨联合,外侧脚附着于耻骨结节。外侧脚的部分纤维向内侧翻转,经内侧脚的后方参与腹白线的构成,叫做反转韧带reflectedligament.。此外,腹股沟韧带内侧端一部分纤维向下后方反转附着于耻骨梳,叫做腔隙韧带lacunarligament。覆于耻骨梳的筋膜叫耻骨梳韧带(Cooper氏韧带)。这些韧带在疝修补术时具有重要意义。腹外斜肌筋膜覆于腹外斜肌腱膜表面,二者愈合甚紧密不易分离,但在皮下环处,可见其从两脚之间跨过,并包被于精索的表面形成精索外筋膜。
(四)腹内斜肌和腹横肌下部纤维(图8-7)
腹内斜肌和腹横肌下部纤维多互相愈着,尤其在下缘处难于分离,从髂前上棘和腹股沟韧带外侧部起始后呈拱形向下内侧行,历经精索的前方、上方跨过,移行为腱膜,叫做腹股沟镰inguinalfalx,经精索后方抵止于耻骨梳。所以腹内斜肌和腹横肌的游离下缘,构成腹股沟管前壁的一部分、上壁以及后壁的一部分。部分纤维随精索下降,形成包绕精索和睾丸的肌肉襻叫做提睾肌。
(五)腹横筋膜
腹横筋膜在腹股沟区较致密,其内侧部构成腹股沟管的后壁。在腹股沟韧带中点上方约1.5厘米处,该筋膜呈漏斗状突出包在精索表面叫做精索内筋膜。漏斗的上口即构成腹股沟管深环deepinguinalring,位于腹壁下动脉的外侧。
腹横筋膜的深面依次为腹膜外组织和腹膜壁层。
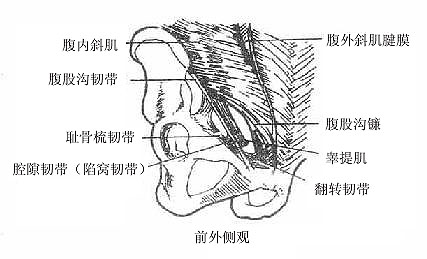
图8-7 腹股沟区的韧带
2.腹股沟管
腹股沟管inguinal canal是位于腹股沟韧带内侧半上方的肌肉裂隙,是胚胎时期睾丸或子宫圆韧带下降时所遗留的通道。
(一)腹股沟管的管壁和开口
腹股沟管可以理解为具有典型的上、下、前、后四壁和内、外两口的管形结构,居于腹股沟韧带上方的内侧半。腹外斜肌腱膜构成管的前壁及外口;外口即浅环或称皮下环,是腹外斜肌腱膜在耻骨结节外上方的三角形裂隙。腹外斜肌腱膜下缘卷曲增厚的部分一腹股沟韧带构成管的下壁;腹横筋膜构成管的后壁和内口,内口即深环或叫腹环,位于腹股沟韧带中点上方约一横指处。腹内斜肌和腹横肌的弓状下缘主要构成上壁,其外侧份则加强由腹外斜肌腱膜构成的前壁,而其内侧份一腹股沟镰则加强由腹横筋膜构成的后壁。
由于腹股沟管是斜行的肌肉和腱膜裂隙,所以当腹压增加时管的前后壁则被压扁而互相靠近。由于腹阔肌收缩,腹内斜肌和腹横肌的弓状下缘变得平直,从而使上壁向下壁(腹股沟韧带)靠拢,管的口径变小。同时,腹横肌收缩带动其深面的腹横筋膜形成的深环向外上方移动,环口缩窄,使腹腔内容不致从腹股沟管疝出。但在腹肌发育薄弱伴有长期腹压增加(如慢性咳嗽)时,则腹腔内容可经此薄弱区疝出。
(二)腹股沟管的内容
男性腹股沟管有精索通过,精索由输精管、睾丸动脉、蔓状静脉丛和淋巴管、腹膜鞘突的残余部分等组成。在腹股沟管深处腹横筋膜复于精索表面下降,称为精索内筋膜;来自腹内斜肌和腹横肌弓状下缘的肌纤维也随精索下降,形成包绕精索和睾丸的网状细肌束,叫做提睾肌;当精索通过腹股沟管浅环的裂隙时,腹外斜肌筋膜又包在提睾肌的周围形成精索外筋膜。输精管在精索中位于精索动、静脉的内后方。女性子宫圆韧带出腹股沟管后即分散为纤维结构,止于耻骨结节和大阴唇的皮下组织。
(三)腹股沟管的成因(图8-8)
在胚胎早期睾丸原基位于脊索的两侧,居于腹后壁腹膜和腹横筋膜之间。由于腹膜囊向颅侧推移,其尾侧部分形成成对的鞘突,位于将来发育成阴囊的部位。睾丸尾侧端生有胚性结缔组织构成的睾丸引带,随鞘突下降直抵阴囊底部。随着胚胎的生长睾丸引带相对缩短而牵引睾丸逐渐向尾侧移位。至胚胎第三个月时睾丸下降到髂窝内,七个月时下降到腹股沟管深环处。一般在出前降入阴囊内,此时鞘突形成鞘膜囊包被睾丸形成固有鞘膜的脏层(直接被覆于睾丸外膜的表面)和壁层,鞘突与腹膜囊相连接的部分则闭锁成鞘韧带。如在发生过程中由于某种因素的影响睾丸停留于腹后壁或下降的中途,称为隐睾症。又如鞘突未闭,鞘膜囊腹膜腔相通致使腹膜腔内液体蓄积于鞘膜囊内而形成鞘膜积液,或腹腔内容物沿开放的鞘突疝出,形成先天性腹股沟斜疝。由于一般右侧睾丸下降速度较左侧者慢,鞘突闭合的时间也晚,故右侧先天性斜疝多于左侧。
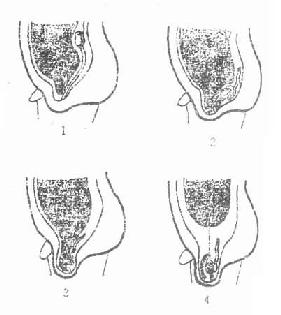
图8-8 睾丸下降过程
(四)腹股沟疝
腹股沟区由于先天性鞘膜和后天腹部肌肉组织发育薄弱等内因,加以腹压增加等外因,使腹腔内容(如肠袢、大网膜等)经薄弱的腹壁疝出而构成腹股沟疝。其中经腹股沟三角直对腹股沟浅环疝出者叫腹股沟直疝。历经腹股沟管深环、腹股沟管、腹股沟管浅环疝出者叫做腹股沟斜疝。其中疝入未闭锁的鞘膜囊者,叫先天性斜疝。而鞘突已闭锁,腹腔内容物经腹股沟管全程疝出者,叫后天性斜疝。
(五)腹股沟三角
腹股沟三角inguinaltriangle 又叫海氏三角Hesselbach’s triangle。由腹壁下动脉、腹直肌外侧缘和腹股沟韧带围成。三角的底(深面)是腹横筋膜和腹股沟镰,浅面正对腹股沟管浅环。肌肉发育薄弱的人腹直肌细窄,腹股沟三角扩大,当腹压增加时易形成直疝。
三、腹前外侧壁的神经、血管和淋巴管
1.腹前外侧壁的神经
分布于腹前外侧壁的神经为第7-12胸神经的前支以及来自腰丛的髂腹下神经、髂腹股沟神经和生殖股神经。(图8-3、8-9)
(一)7-12胸神经前支
第7-11胸神经前支叫做肋间神经interostal nerves。第12胸神经前支叫做肋下神经subcostalnerve。在胸廓下缘分别由各相应的肋间隙或第12肋前端进入腹壁,在腹横肌和腹内斜肌之间斜向内下方走行至腹直肌的外侧缘处进入腹直肌鞘。这些神经除支配腹前外侧壁诸肌外,在腹直肌鞘内还向前发出前皮支,穿过腹直肌和腹直肌鞘前层分布于腹前壁的皮肤。在腋中线附近还发出外侧皮支,分布于腹外侧部皮肤。
(二)髂腹下神经
髂腹下神经iliohypogastricnerve(T12L1)起于腰丛,从腰大肌外缘穿出后行于腹横肌与腹内斜肌之间至骼前上棘内侧2-3厘米处穿过腹内斜肌,行于腹内斜肌和腹外斜肌腱膜之间至腹股沟管浅环上方穿过腹外斜肌腱膜,分布于耻骨联合上方的皮肤。该神经支配行程沿途的腹前外侧壁肌。
(三)髂腹股沟神经
髂腹股沟神经ilioinguinalnerve(T12L1)位于髂腹下神经下方一横指处并与之平行走行,穿出腹内斜肌后入于腹股沟管,居于精索或子宫圆韧带的前外侧,出皮下环分布于阴囊或大阴唇。
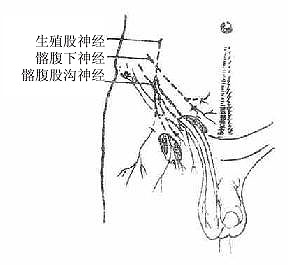
图8-9腹股沟区的神经
(四)生殖股神经
生殖股神经genitofemoralnerve(L1-2)自腰大肌前面穿出,沿该肌下降,分为生殖支和股支。生殖支又名精索外神经,经深环入腹股沟管,与精索或子宫圆韧带伴行,在精索的内侧出浅环,分布于提睾肌和阴囊肉膜。股支又名腰腹股沟神经,伴髂外动脉下降,穿股血管鞘前壁或卵圆窝分布于股三角区的皮肤。
2.腹前外侧壁的动脉
腹前外侧壁的深动脉包括腹壁上、下动脉,第10、11肋间动脉与下动脉,腰动脉。
(一)第10、11肋间动脉,肋下动脉和腰动脉呈节段性地行于腹横肌和腹内斜肌之间,供给腹前外侧壁肌肉。
(二)腹壁上动脉
腹壁上动脉superiorepigastric artery是起于锁骨下动脉的胸廓内动脉的终支,行于腹直肌与腹直肌鞘后层之间,分支供给腹直肌,并向前穿过腹直肌及肌鞘前层至腹前壁皮下。
(三)腹壁下动脉
腹壁下动脉inferior epigastric artery在腹股沟韧带上方起自髂外动脉,在腹横筋膜深面与腹膜壁层之间经腹股沟管深环的内侧行向内上方,在弓状线(半环线)进入腹直肌鞘并沿腹直肌深面上行。腹壁下动脉与腹壁上动脉可在腹直肌后面或腹直肌内形成吻合。
(四)旋髂深动脉
旋髂深动脉为髂外动脉的分支,沿腹股沟韧带行向外上,在髂前上棘附近穿腹横肌入于腹内斜肌和腹横肌之间供给腹外侧壁肌肉。
3.腹前外侧壁的静脉
腹前外侧壁的深静脉与同名动脉伴行。其中腹壁上、下静脉和旋髂深静脉分别上、下行汇流入胸廓内静脉和髂外静脉;肋间静脉和肋下静回流于奇或半奇静脉;腰静脉回流至下腔静脉和腰升静脉。
4.腹前外侧壁的淋巴管
腹前外侧壁的深淋巴管伴随静脉回流,上部的淋巴管回流至肋间淋巴结或胸骨旁淋巴结;中部者汇入腰淋巴结;下部的回流入髂外淋巴结。
腹前外侧壁的解剖步骤与方法
本区以双侧髂前上棘连线为界划分为上部的腹前外侧区和下部的腹股沟区。
1.腹前外侧区
(一)皮肤切口和翻皮瓣
(1)从前正中线沿肋弓向外下方做斜切口,至与腋中线相交处。
(2)沿前正中线自剑突向下做直切口,环绕脐至耻骨联合上缘。
(3)沿两侧髂前上棘连线做横切口,将横切口上方的皮瓣从内侧向外侧翻至腋中线。
(二)观察腹壁浅筋膜
寻找腹壁浅动、静脉和皮神经,浅静脉内有淤血,浅动脉内有红色乳腋灌注,可做为标志。
在前正中线旁开2-3厘米处寻找并分离1-2支胸神经前皮支及伴行的动、静脉;在腋前线寻找胸神经的外侧皮支。
在外侧部寻找行向胸部的胸腹壁静脉。
(三)沿上述皮肤切口切开浅筋膜,成层向外侧翻起,观察腹外斜肌筋膜及其深面的腹外斜肌
纤维方向,以及肌纤维与腱膜的移行部位。
(四) 腹阔肌解剖
自腹直肌外缘沿肋弓向外下方至腋前线切断腹外斜肌纤维,沿腋前线向下切至髂前上棘,再转向内侧横行切至直肌外缘,将腹外斜肌及其腱膜片(呈匚形)向内侧翻起,观察其深面的腹内斜肌纤维的行向后,再将腹内斜肌依上法翻起(切口比腹外斜肌者略小以显示层次)。观察其深面的腹横肌的纤维方向,注意肌质部与腱膜的移行部位,上部的肌纤维一直向内侧延伸,参加腹直肌鞘后层的构成。在腹内斜肌与腹横肌之间有第10、11肋间神经和肋下神经走行,可用刀柄将之推向腹横肌表面;第7-9肋间神经可在肋弓深面觅得。将腹横肌按较腹内斜肌略小的切口翻开,暴露其深面的腹横筋膜。
(五)腹直肌及其鞘的解剖
沿前正中线旁开2厘米处纵向切开腹直肌鞘前层,向两侧翻开,观察腹直肌的纤维行向及肌腹间的腱划。平髂嵴高度横断腹直肌,向上、下两端翻起,观察肋间神经从鞘的外侧缘进入,节段性地支配腹直肌的情况,提起腹直肌下半观察腹直肌鞘后层在下1/4处缺如,形成弓状线,在弓状线下方用刀柄略向深部压,可见该部腹直肌后面直接与腹横筋膜相贴。在弓状线下方将腹阔肌的腱膜由外侧向内侧尽可能分离,观察它们参与构成腹直肌鞘前、后层的情况。
在腹直肌鞘内清理腹壁上、下动脉及其伴行静脉的行径和吻合。
2.腹股沟区
(一)将该区皮瓣自前正中线翻向外下方。
(二) 将浅筋膜浅层(脂肪层,Comper氏筋膜)与深层(膜性层,Scarpa氏筋膜)分别翻向外下方,用刀柄或手指伸入浅膜深层的深面,即它与腹外斜肌筋膜之间,向下方探查,可见它在腹股沟韧带下方一横指处与深面的阔筋膜愈合成盲囊,而向内下方则可通入阴囊(或大阴唇)。
在耻骨结节上方3-4厘米外寻找髂腹下神经的前皮支。分离在股前外侧区解剖时已经观察过的腹壁浅动脉和旋髂浅动脉。
(三)观察腹外斜肌腱膜及其表面的筋膜。腹外斜肌腱膜下缘向深面卷曲,架子髂前上棘和耻骨间结节之间,叫做腹股沟韧带。其内侧端上方有精索(可子宫圆韧带)自深面穿出,用刀柄或圆头镊钝分精索的外侧和内侧,暴露由腹外斜肌腱膜形成的裂口一腹股沟管浅环及其内侧脚和外侧脚,在两脚之间可见有腹外斜肌筋膜覆盖并包被于精索或子宫圆韧带的表面。
(四)在浅上方约3厘米处寻找髂腹下神经穿腹外斜肌腱膜的浅出处,在它的下方,寻找与它平
行的髂腹股沟神经。
(五)沿用腹直肌鞘外侧缘切开腹外斜肌腱膜,将该层向下方翻起,注意保持浅环的完整,清除腹内斜肌表面的筋膜并观察纤维的行向,及其与腹股沟韧带的关系,然后沿腹外斜肌腱膜切口切断腹内斜肌腱膜,将之翻向外下方,并注意保护其深面的肋下神经、髂腹下神经和髂腹股沟神经,可用刀柄将之推向腹横肌表面。清理腹横肌表面的筋膜,观察肌纤维的行向及其与腹股沟韧带的关系,腹内斜肌和腹横肌在下缘处愈合,很难分离。观察此二肌的游离下缘形成拱形的腹股沟镰跨越精索的情况,即拱形下缘的外侧部位于精索的前方,然后跨越精索的上方,内侧部绕到精索的后方,末端形成腱膜,参与构成腹直肌鞘并部分止于耻骨梳。再按同法切断腹横肌腱膜并将之向外下方翻起,暴露其深面的腹横筋膜。在相当于腹股沟韧带中点的上方1.5厘米处可见输精管与精索血管的交汇,此处即腹股沟管深环,观察腹横筋膜在该处包被输精管及精索内血管移行为精索内筋膜的情况。深环的内侧缘有纵行的窝间韧带加强,顺窝间韧带纤维的行向分离腹壁下动脉,并在该动脉的内侧观察腹股沟三角的境界。
综合观察腹股沟管四壁、两口的构成和位置。
(六)追踪髂腹股沟神经穿腹内斜肌进入腹股沟管,行经精索的前外侧,出皮下环至阴囊。在精索的内侧寻找生殖股神经生殖支。
(七)将精索提起,观察腹股沟浅环外侧脚部分纤维缶下外方反折,形成腔隙(陷窝)韧带的情况;部分纤维经精索后方折向内上方止于腹白线,形成翻转韧带。
第二节 腹膜和腹膜腔
一、腹膜的结构和功能概述
腹膜peritoneum属于浆膜,由对向腹膜腔表面的间皮及其下面的结缔组织构成,覆盖于腹、盆腔壁的内面和脏器的外表,薄而透明,光滑且有光泽。依其覆盖的部位不同可分为壁腹膜parietalperitoneum或腹膜层和脏腹膜visceralperitoneum或腹膜脏层。前者被覆于腹壁、盆壁和膈下面;后者包被脏器,构成脏器的浆膜。两者互相延续构成腹膜囊。男性腹膜囊是完全封闭的,女性由于输卵管腹腔口开口于腹膜囊,因而可经输卵管、子宫和阴道腔而与外界相通。腹膜脏层与脏层,脏层与壁层之间的不规则腔隙,叫做腹膜腔peritonealcavity。腹膜腔内含少量浆液,有润滑和减少脏器运动时相互摩擦的作用。(图8-10)。
腹膜除对脏器有支持固定的作用外,还具有分泌和吸收功能。正常情况下腹膜可分泌少量浆液,以润滑脏器表面,减少它们运动时的摩擦。由于腹膜具有广阔的表面积,所以有较强的吸收能力。在病理情况下,腹膜渗出增加则可形成腹水。
腹膜具有较强的修复和愈合能力。因而在消化道手术中浆膜层的良好缝合可使接触面光滑,愈合速度加快,且减少粘连。如果手术操作粗暴,腹膜受损则术后并发粘连。由于腹膜具有这一特征,腹膜还具有防御机能,一方面其本身具有一些防御或吞噬机能的细胞,另一方面,当腹腔脏器感染时,周围的腹膜形成物尤其是大网膜可迅速趋向感染病灶,包裹病灶或发生粘连,使病变局限不致迅速蔓延。
二、腹膜与脏器的关系
根据脏器表面被腹膜覆盖的多少可将腹、盆腔脏器分为三种类型(图8-11):
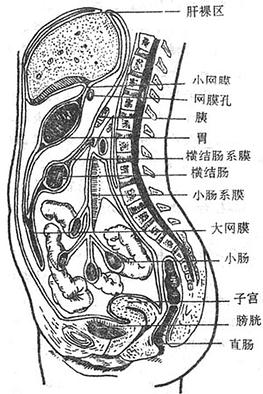
图8-10腹膜及腹膜腔(矢状面)
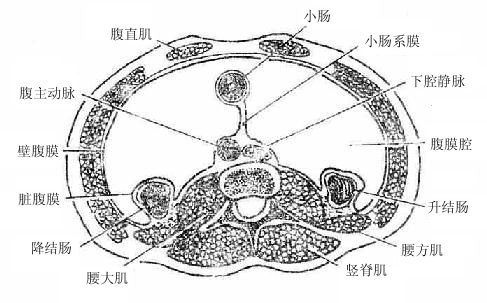
图8-11腹膜与脏器的关系
1.腹膜内位器官:这些器官几乎全部为腹膜所包被,如胃、空肠、横结肠、乙状结肠、脾、卵巢、输卵管等。
2.腹膜间位器官:器官的大部分或三面均为腹腊所覆盖者,叫腹膜间位器官,如肝、胆囊、升结肠和降结肠、子宫和膀胱等。
3.腹膜外(后)位器官:器官仅有一面被腹膜覆盖,叫做腹膜外位器官。由于这些器官大多位于腹膜后腔,仅前被覆腹膜,故又称腹膜后位器官。如胰腺、十二指肠的降部和水平部、肾上腺和输尿管等。
了解脏器和腹膜的关系,在外科手术中可根据情况选择最佳的手术入路。
三、腹膜形成物
腹膜从壁层向脏层移行,或从一器官移行于另一器官,构成双层的腹膜结构。两层腹膜间常有血管、神经和淋巴管走行。这些形成物偏大其本身结构特点和特定脏器联属而分别命名为韧带、网膜和系膜。另外,腹膜在一些特定部位形成小而浅的隐窝或大而深的陷凹,在覆盖一些血管或韧带时形成向腹腔内隆起的皱襞。
1.肝镰状韧带
肝镰状韧带falciformligament of liver 呈镰刀状,一端起于脐以上的腹前壁正中线稍偏右侧和膈下面的壁腹膜,另一端连于肝的膈面,借之将肝从外形上分为左、右两叶。该韧带的游离下缘肥厚,内含由脐至肝门的脐静脉索(由胚胎时脐静脉闭锁构成),特名为肝圆韧带roundligament of liver。
2.肝冠状韧带和左、右三角韧带
肝冠状韧带coronaryligament of liver 为由膈下面的壁腹膜连于肝的膈面的腹膜构成,呈冠状位,由前后两层构成。前层可视为镰状带的左、右两层分别向左、右侧的延续,后层则可理解为腹后壁的壁腹膜从膈下面向肝上面的反折。冠状韧带前、后两层之间有一定距离,这部分肝脏因无腹膜被覆故名肝裸区。此处肝的被膜直接与膈下筋膜愈合。在肝冠状韧带的左、右两端处,前后两层互相靠近,叫做左、右三角韧带leftand right triangular ligament。
3.小网膜
(图8-12)
小网膜lesseromentum是联系于肝门与胃小弯、十二指肠上部之间的双层腹膜结构,呈冠状位,含脂肪组织处较厚,其余部分薄而稀疏,呈网眼状。小网膜的左侧部为肝胃韧带hepatogastricligament,系于肝门与胃小弯之间,内含胃左、右动静脉,胃上淋巴结和胃的神经等。右侧部为肝十二指肠韧带hepatoduodenalligament,系于肝门与十二指肠上部之间,其游离右缘肥厚,有胆总管(紧右侧游离缘)、肝固有动脉(位于胆总管的左侧)和门静脉(位于上述二管的后方)走行于其中。
4.大网膜
(图8-12)
大网膜greateromentum由自胃大弯双层垂下至盆腔上口高度再向后上反折至横结肠的共四层腹膜构成。成体大网膜四层互相愈合,呈门帘状遮于腹腔下部器官的前方。大网膜疏薄,含有多少不等的脂肪,常呈筛网状。其中前两层自胃大弯下降至横结肠前方并与之愈着,叫做胃结肠韧带gastrocolicligament内有胃网膜血管走行。大网膜组织内含有吞噬细胞,有重要的防御功能。当腹腔器官发生炎症时,大网膜的游离部向病灶处移动,并包裹病灶以限制其蔓延。小儿大网膜较短,故当下腹部器官病变时(如阑尾炎穿孔),由于大网膜不能将其包围局限,常致成弥漫性腹膜炎。
5.胃脾韧带
(图8-13)
胃脾韧带gastrolienicligament为连于胃底部和脾门间的双层腹膜结构,与大网膜的左端相续,内含胃短动脉,为脾动脉向胃底的分支。
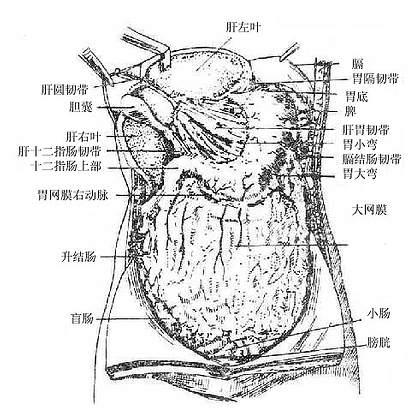
图8-12网膜
6.脾肾和脾膈韧带
(图8-13)
为系于脾门和左肾前面、膈的双层腹膜结构,其中反折至左肾前面的叫脾肾韧带splenorenalligament,其上端部分附于膈叫脾膈韧带splenophrenicligament 。脾膈韧带上部为自胃贲门和食管腹段系于膈,叫做胃膈韧带gastrophrenicligament。脾肾韧带内有脾血管走行,胰尾亦位于该韧带内。
7.网膜囊和网膜孔
(图8-13)
小网膜、胃后壁和腹后壁腹膜之间的扁窄间隙叫做网膜囊omentalbursa(又称Winslow’s囊)。囊的前壁由上向下依次为小网膜、胃后壁和胃结肠韧带;后壁是覆盖于胰、左肾和左肾上腺前方的腹后壁腹膜,下方还有横结肠及其系膜;上壁为膈下面的腹膜和肝尾叶;下壁为大网膜前两层与后两层的愈合部;左壁为脾、胃脾韧带、脾肾韧带和脾膈韧带;右侧借网膜孔与大腹膜腔相通。
网膜孔omentalforamen(又称Winslow’s孔)上界为肝尾叶,下界为十二指肠的上部起始段(球部),前界为肝十二指肠韧带的游离缘,后界为覆盖下腔静脉的腹后壁腹膜。网膜孔一般仅可通过1-2个手指。
网膜囊的结构和毗邻特点在医疗实践中具有重要意义。如胃溃疡胃后壁穿孔时内容物常局限于网膜囊内,形成上腹部局限性腹膜炎,继之常引起粘连,如胃后壁与横结肠系膜或与胰腺粘连,从而增加了胃手术的复杂性。胃后壁、胰腺疾患或网膜囊积液时均须进行网膜囊探查,一般采取切开胃结肠韧带的入路,但由于邻近器官的炎性病变粘连,胃结肠韧带与其深面的横结肠系膜可发生粘连,在切开胃结肠韧带时应予特别注意。
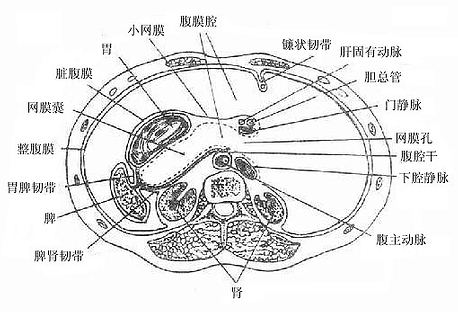
图8-13腹腔横断面(通过网膜孔)
8.小肠系膜
(图8-14)
小肠系膜mesentery是将空、回肠连于腹后壁的双层腹膜结构,呈扇形,附着于肠壁的一缘与小肠长度一致,可达6-7米,而附于腹后壁的一端,长度仅16厘米左右——即肠系膜概radixof mesentery。由于肠系膜两缘的差异甚大,故肠系膜形成许多皱褶,系膜的两层间有小肠血管及其分支、淋巴管和神经走行,并含有脂肪和淋巴结。由于回肠的系膜较长,所以肠系膜扭转多发生于该部。
9.阑尾系膜
阑尾系膜mesoappendix呈三角形,将阑尾系于小肠系膜下端。在其游离缘中有阑尾血管走行。
10.十二指肠悬韧带
十二指肠悬韧带suspensory ligament ofduodenum(又叫Treitz’s韧带)是联系于横结肠系膜根与十二指肠空肠曲之间的腹膜皱襞,内含十二指肠悬肌,该肌由纤维和结缔组织构成,起于右膈肌脚,止于十二指肠空曲上部后面,有悬吊固定十二指肠空肠曲的作用。手术时常以此韧带做为判定空肠起端的标志。
11.横结肠系膜
横结肠系膜transversemesocolon 将横结肠系于腹后壁,系膜根为横位,右端起自结肠右曲,向左依次横过右肾、十二指肠降部、胰头、胰体、左肾至结肠左曲。系膜中含有结肠血管、淋巴管、淋巴结和神经等。横结肠系膜根常做为划分腹腔上、下部的标志。此外,由膈连至结肠左曲的腹膜皱襞叫膈结肠韧带phrenicocolicligament,对脾起承托作用。
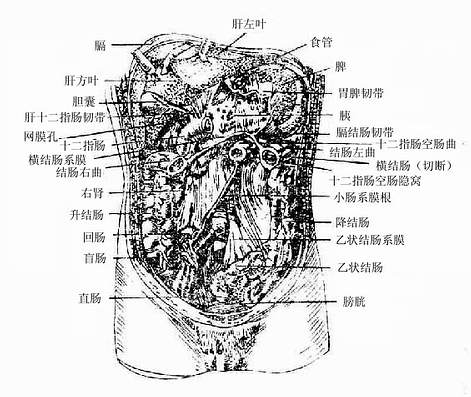
图8-14 腹膜形成物
12.乙状结肠系膜
乙状结肠系膜sigmoid mesocolon位于左髂窝,将乙状结肠系于盆壁。系膜根附着于左髂窝和骨盆的左后壁,内含乙状结肠的血管、淋巴管、淋巴结和神经等。由于乙状结肠活动度较大,加之系膜较长,故易发生系膜扭转而致肠梗阻。
13.腹后壁的隐窝
在十二指肠空肠曲、盲肠和乙状结肠系膜根附近,常形成隐窝,如在十二指肠空肠曲左侧的十二指肠空肠隐窝,在回肠与盲肠的连接处有位于回肠上、下方的回盲上、下隐窝和位于盲肠后方的盲肠后隐窝,在乙状结肠系膜根左侧的乙状结肠间隐窝等。这些隐窝一般均较浅,但腹腔病变时残余的血液、脓液的积存部位,术中冲洗腹腔时应予注意。在肝右叶后缘与右肾、结肠右曲之间有较大的隐窝叫肝肾隐窝hapatorenalrecess仰卧位时是腹腔的最低部位,上腹部的脓液及渗出液多聚积于此。
14.盆腔的陷凹
(图8-10)
腹前壁腹膜经盆腔覆于器官表面,然后移行于腹后壁腹膜,在盆腔脏器之间形成深的陷凹。在男性膀胱与直肠之间有大而深的直肠膀胱隐凹rectovesicalpouch。在女性由于子宫存在于直肠和膀胱的中间,在子宫与膀胱,子宫与直肠间各形成一个隐凹。前者较小而浅叫做膀胱子宫隐凹vesicouterinepouch;后者大而深叫做直肠子宫陷凹rectouterinepouch(又称Douglas窝),陷凹的底部与阴道后壁上份相邻,腹膜渗出液、脓、血等因重力作用常积存于此处,可经阴道后壁穿刺抽取。在直肠子宫陷凹的两侧腹膜形成自子宫颈后方连至骶骨前面的弧形皱襞叫做直肠子宫襞rectouterinefold。
15.腹前壁下份的腹膜皱襞和窝
(图8-15)
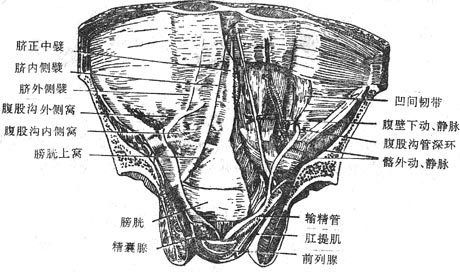
图8-15腹前壁内面的皱壁和窝
腹前壁下份从内面观形成5条向脐部集中纵行的皱襞,它们是位于正中的脐正中襞medianumbilical fold ;位于脐正中襞两侧成对的脐内侧襞medialumbilicalfold;以及最外侧的一对脐外侧襞lateralumbilical fold。脐正中襞是胚胎时期脐管闭锁形成的脐正中韧带,其表面覆以腹膜而形成;脐内侧襞内含有闭锁的脐动脉的远侧段;脐外侧襞内含腹壁下动脉,故又名腹壁下动脉襞。五条皱襞在膀胱上方和腹股沟韧带上方形成三对浅凹,由内侧向外侧依次是膀胱上窝、腹股沟内侧窝和腹股沟外侧窝,腹股脃内侧窝和腹股沟三角(海氏三角)位置相当,与腹股沟管浅环(皮下环)相对;腹股沟外侧窝则与腹股沟管深环(腹环)相对。此外,在俐股沟内侧窝的下方隔着腹股沟韧带还有一个浅凹,叫做股窝,为股环覆以腹膜而形成。。
四、腹膜腔的分区
以横结肠及其系膜为界可将腹膜分成结肠上、下两大区。
1.结肠上区
(图8-16)
此区位于膈肌与横结肠及其系膜之间,又称膈下间隙。首先它可被肝脏分为肝上和肝下两个间隙。
(一)肝上间隙被肝镰状韧带分为右肝上间隙和左肝上间隙;右肝间隙又被肝冠状韧带分为较大的右肝上前间隙和较小的右肝上后间隙。此外,冠状韧带前后层间的肝裸区与膈下筋膜间充以疏松结缔组织,叫做膈下腹膜外间隙,肝脓肿可经此间隙溃破入胸腔。
(二)肝下间隙借肝圆韧带划分为右肝下间隙(肝肾陷窝)和左肝下间隙。左肝下间隙又可被胃及小网膜分为左肝下前间隙和左肝下后间隙(网膜囊)。上述七个间隙发生的脓肿统称为膈下脓肿,但以右肝上后间隙多见,右肝下间隙和右肝上前间隙次之。
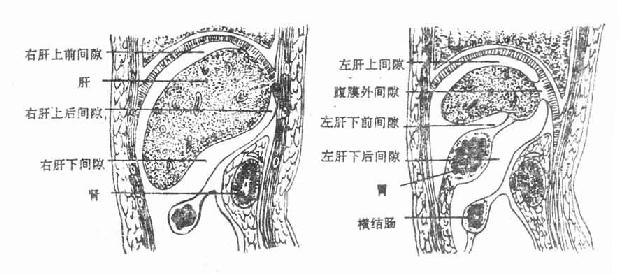
图8-16 结肠上区

2.结肠下区
(图8-17)
此区包括四个间隙,即左、右结肠旁(外侧)沟和左、右肠系膜窦。右结肠旁沟与膈下间隙相通,左结肠新闻社沟由于膈结肠韧带的存在而与膈下间隙有一定程度的阻隔;左、右结肠旁沟分别经左、右髂窝通入盆腔的陷凹。
横结肠及其系膜以下,升、降结肠间的区域被小肠系膜根妥为左、右两个间隙。右侧者叫右肠
系膜窦,呈三角形,周界几乎是封闭的,为小肠褥所占据;左侧者叫左肠系膜窦,呈向下开口的斜方形,向下与盆腔的凹相通。
五、腹腔消化器官和腹膜的形态发生概况
1.原始消化管和原始腹膜腔
人胚第三周时胚盘向腹侧卷折形成圆柱状胚体,卵黄囊的背侧份在胚体内形成颅尾方向纵行的原始消化管或称原肠primitivegut。由内胚层上皮构成管腔的内表面,周围以脏壁中胚层。它们从颅侧向尾侧可人灵前、中、后肠三段。前肠颅侧端封以口咽膜,后肠尾侧端封以肛膜。它们分别于胚胎第四周和第八周破裂,原肠两端遂与外界相通。中肠借卵黄柄连于脐,以后中肠生长迅速,卵黄囊则渐缩小,卵黄柄逐渐变细而闭锁。
腹腔消化器官中食管腹段、胃和十二指肠(胆总管开口处以上部分)由前肠尾端发生;中肠演化成小肠、盲肠、升结肠和横结肠的右侧2/3部;后肠演化为结肠其余部分和直肠肛管齿线以上部分。
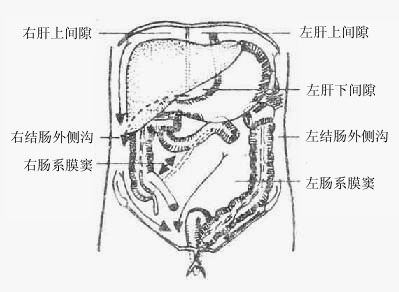
图8-17腹膜腔间隙的沟通
包于肠周围的脏壁中胚层发展成从体腔中线背侧延伸至腹侧的双层隔膜,将体腔分为左、右两半。原肠被包在两层隔膜之间。在原肠背侧的叫背系膜dorsalmesentery,位于原肠腹侧的叫腹侧系膜ventralmesentery。它们分别将原肠系于背侧和腹侧体壁上。以后中、后肠的腹侧系膜消失,致使左、右体腔通过前肠腹侧系膜的游离缘尾侧而互相交通。
2.胃十二指肠的发生及其腹、背侧系膜的演化
前肠尾侧端的胃原基首先呈梭形膨大,继之背侧缘增长形成胃大弯,腹侧缘生长较慢形成胃小弯。十二指肠原基形成凸向腹侧的C字形褥,并向腹侧系膜中生出肝突,进入原始横膈的间充质中。这样,胃十二指肠的腹侧系膜被肝分为肝前部和肝后部两部分。此外十二指肠壁还向腹侧系膜中伸出腹侧胰突。
胃背侧系膜上份的间充质中有脾原基发生,遂将此处的背侧系膜分成两部分,居于胃大弯和脾之间的部分将来演发为胃脾韧带;位于脾和腹后壁之间的部分将来演变为脾肾和脾膈韧带。胃背侧系膜的下份迅速增长,呈兜状(四层)向尾侧垂下,形成大网膜。后两层上份与横结肠及其系膜融合而消失。此外在十二指肠背侧系膜中由十二指肠壁伸出背侧胰突。
3.胃、十二指肠转位及系膜调整
胃、十二指肠及其腹侧和背侧系膜在发生过程中经历了一次转位才达到成体的位置。一方面胃的腹侧系膜生长缓慢,肝在腹侧系膜中迅速发育,并固定于腹的右上方,导致胃的前缘(小弯)被拉向右侧;另一方面胃背侧系膜生长较快,胃的后缘(大弯)及背侧系膜被推至左侧。即胃向右转90°使胃由矢状位转为冠状位,胃右面变为后面,而左面变成前面,左半侧腹膜腔扩大成为胃前面的大腹膜腔,而右半侧腹膜腔则缩小为胃和小网膜后面的网膜囊。
在胃转位的同时,胃的上端向左偏移,而下端向右偏移并略上提。
十二指肠随着胃的转位也向右旋转90°,由矢状位变为冠状位。原来向前凸弯的C形肠褥转为向右凸弯,其背侧系膜连同其内的胰腺贴于腹后壁腹膜,背侧系膜消失,只保留覆盖于最表面的一层与腹后壁腹膜相续。十二指肠腹侧系膜由于肝的发生而被分为两部分,连于腹前壁和肝之间的部分演化为肝镰状韧带和肝冠状韧带前层。连于肝与十二指肠之间的部分为肝十二指肠韧带,也由矢状转为冠状位。原来的游离下缘转为游离右缘。由于十二指肠贴于腹后壁使原来经游离下缘广泛相通的左、右腹膜腔,其交通部位缩小,即为十二指肠贴壁而阻断,形成位于肝十二指肠韧带游离缘后方的网膜孔。
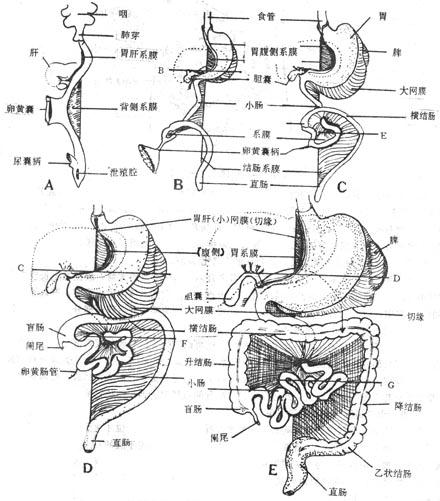
图8-18胃肠及腹膜发生过程
B、C、D、E、F、G示图8-19各图的切面部位
4.肠的发生及其系膜改建
人胚第四周末自十二指肠尾端至泄殖腔是一条简单的直管,背侧以系膜固定于腹后壁正中线上。由于肠管生长速度较腹壁快,最初形成U形肠袢,其弯曲处与卵黄囊相连。以卵黄囊蒂为界将之划分为近侧段的降脚和远侧段的升脚。在第五周末卵黄囊蒂脱离肠袢并逐渐消失。有人的肠壁上该处留有突出的盲囊,在成体位于距回盲端的半米左右的回肠壁上,叫做Meckel氏憩室。在第六周时距升脚的起始部不远处有盲肠突形成,是盲肠和阑尾的原基,将来大、小肠的分界处。以后肠管不断增长而逐渐盘曲,发生了以肠系膜血管为中轴的逆时针方向旋转,即升脚经降脚的腹侧,盲肠突喷发到腹腔的右上方,居于肝的下方。此后,原肠在三个地方急剧增长,一是降脚迅速增长并盘曲,形成小肠褥;二是靠近盲肠原基的升脚迅速增长,使盲肠原基下降至右髂窝,引出升结肠;三是位于左髂窝的升脚部分迅速增长,形成乙状结肠。
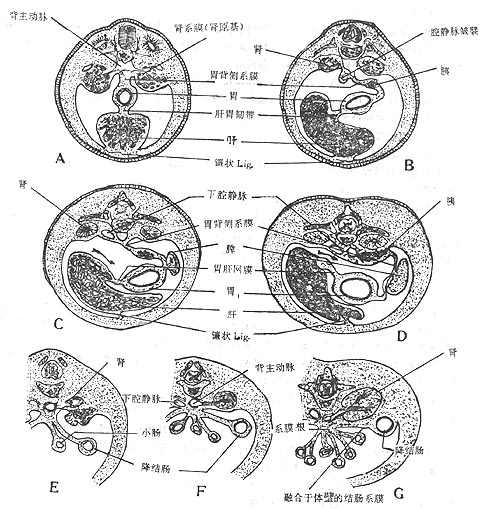
图8-19 胚胎横切面示胃肠转位及系膜改建
A-D示网膜囊的形成过程 E-G示系膜与体壁腹膜壁层的融合过程
小肠在演化过程中一度生长很快,背侧系膜系于小肠部分也随之迅速增长,但系于体腔后壁的部分却生长缓慢,使小肠系膜渐成扇形。小肠系膜根的附着部位从正中线渐向右移位,自十二指肠空肠曲斜向右下方达于右髂窝。
结肠的背侧系膜演化随着升脚的转位和增长可分为三种情况:①升结肠和降结肠的背侧系膜与腹后壁腹膜相贴,进一步粘连、消失、使升、降结肠变为腹膜间位器字。②横结肠背侧系膜随着降脚逆时针方向扭转,系膜根由垂直位转为横位。③乙状结肠的背侧系膜经过粘连、移位,其系膜根移向左髂窝。
5.内脏位置异常
在胚胎发育过程中,因某种因素的影响,致使内脏的扭转与一般的方向相反,从而造成内脏位置异常或称内脏反位。又可分为部分器官反位或内脏完全反位两种。
腹膜与腹膜腔的解剖步骤与方法
1.打开腹膜腔
自剑突向两侧沿肋弓切开至腋中线,再向下切至髂前上棘,将腹前外侧壁向下方翻起。翻起时可见肝镰状韧带,自脐和腹前壁连于肝的膈面和肝门,可在靠近腹前壁处切断之,并剪断韧带游离下缘内的肝圆韧带。
2.原始腹膜腔和脏器的观察
打开腹膜腔后,可见贴附于腹内筋膜内面光滑的膜,即腹膜壁层;覆盖于脏器表面的光滑的浆膜为腹膜脏层。另外在器官与器官之间或器官与腹壁之间有腹膜形成物(韧带、网膜、系膜)相连。腹膜壁层与脏层、脏层与脏层之间的潜在腔隙即腹膜腔,正常情况下,仅有少量浆液存在,腹膜腔的形态随器官盈虚、运动等因素而变化。
在两侧肋弓围成的胸骨下角内,可见到肝膈面的一部分露出。肋下缘与右销赃骨中线相交处可见胆囊底。肝下缘与左肋弓之间可见到胃体及胃大弯的一部。自胃大弯向下垂有帘子状的大网膜,成人几乎复盖了胃下方全部的腹部脏器。小儿大网膜较短,仅能覆盖一部分脏器。
将大网翻起,可见蟠曲的小肠袢,小肠袢周围有大肠围绕,即居于右髂窝的盲肠和阑尾、右侧的升结肠、上方的横结肠、左侧的降结肠和左髂窝的乙状结肠等。
3.检查腹膜腔上部的腹膜形成物
肝镰状韧带一端已从腹前壁切下,将右侧肋弓上提,将肝推向下方,可见镰状韧带呈上宽下窄的镰刀状。用手指搓捻其游离下缘,内含结缔组织索即肝圆韧带。将手指插入肝膈面与膈之间,指尖可触及肝镰状韧带两层分别向左、右侧分开,系于膈与肝上面之间,构成冠状韧带的前层,沿此层向左、右可探查到位于其两端的左、右三角韧带。绕过左三角韧带的游离缘可摸到冠状韧带的后层。
将肝推向右上方,可见肝门与胃小弯和十二指肠上部间有薄而疏松的小网膜(左侧的肝胃韧带和右侧的肝十二指肠韧带)。
沿胃大弯下方约2厘米处,剪开大网膜前2层,将右手食指由切口伸入胃后面的网膜囊,在胃底部和脾门之间,用拇指和食指夹撮胃脾韧带,再用左手沿脾与膈之间向绕过脾后缘,与右手食指间探查脾肾韧带。在脾的下方可见从结肠左曲连于膈的膈结肠韧带。
4.探查网膜囊和网膜孔
将右手食指自胃大弯下缘的切口伸入网膜囊,依次探查囊的上壁为肝左叶和膈下面的腹膜,下壁即大弯切口处、大网膜前两层和后两层的愈着部,左界为胃脾韧带和脾肾韧带,右界为小网膜游离右缘后方的网膜孔。再将左手食指伸入网膜孔,使左、右食指在网膜囊内会合,证实网膜孔为网膜囊右侧的开口。摸触网膜孔的四界,前界为小网膜(肝十二指肠韧带)的游离右缘;后界为覆盖下腔静脉的腹后壁腹膜;上界为肝尾叶;下界为十二指肠上部。
5.观察扇形的小肠系膜后将小肠袢推向左侧,检查小肠系膜根自第二腰椎左侧,斜向右下至右骶髂关节前方。
6.循大肠走向依次观察阑尾系膜、横结肠系膜及乙状结肠系膜的附着部位以及升、降结肠三面被覆腹膜的情况,升、降结肠外侧的结肠旁沟。
7.观察腹膜的陷窝和陷凹,将手伸至右肾的上方,探查右肾与肝之间的肝肾隐窝,该处常有液体蓄积,是平卧位时腹膜腔的最低点。将小肠袢推向右侧,并将横结肠向上翻起,在横结肠系膜根部可见一腹膜皱襞,延伸到十二指肠空肠曲上部,即Treitz韧带(十二指肠悬韧带)。在盆腔,腹前壁腹膜向腹后壁腹膜移行,男性在膀胱和直肠间形成直肠膀胱陷凹;女性则形成膀胱子宫陷凹和直肠子宫陷凹,后者较深,当半坐位时是腹膜腔的最低点。
8.依次从正中线向两侧观察腹前壁下部的腹膜皱襞和窝。它们是脐正中襞、成对的脐内侧襞和脐外侧襞(腹壁下动脉壁)以及位于它们中间的成对的膀胱上窝、腹股沟内侧窝以及位于脐外侧襞外侧的腹股沟外侧窝。
9.按讲义观察腹膜腔分区,注意它们的位置和通向。
第三节 腹主动脉的奇数脏支和门静脉
腹主动脉为降主动脉的腹段,在第十二胸椎平面,膈肌主动脉裂孔处续于胸主动脉,沿腰椎体左前方下,至第4腰椎下缘增面分为左、右髂总动脉而终。腹主动脉的分支按其所供给的部位区分为脏支和壁支两类。分布于脏器的脏支,有的成对发出,供给成对的泌尿生殖和内分泌器官;不成对的奇数脏支有腹腔干、肠系膜上动脉和肠系膜下动脉,它们主要供给腹腔消化器官和脾脏。
腹腔器官的静脉回流基本可以分为两种情况,一是从成对器官回流的静脉,大多直接汇入下腔静脉。消化器官和脾的静脉血汇合成门静脉,入肝后与肝动脉血共同汇入肝血窦,再汇合成肝静脉,经第二肝门汇入下腔静脉。
一、腹腔干
腹腔干celiactrunk是腹主动脉发出的第一个无对(奇数)支,在膈肌稍下方,约平第十二胸椎处起于腹主动脉的前壁。长约2-3厘米,发出胃左动、肝总动脉和脾动脉等三支(图8-20、8-21)
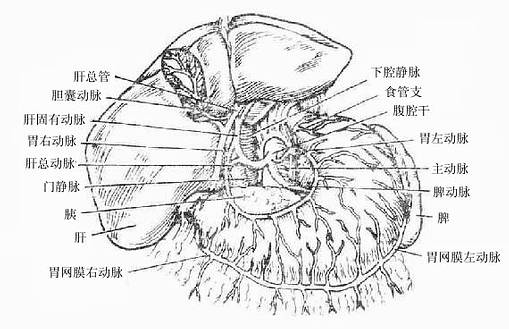
图8-20腹腔干及其分支
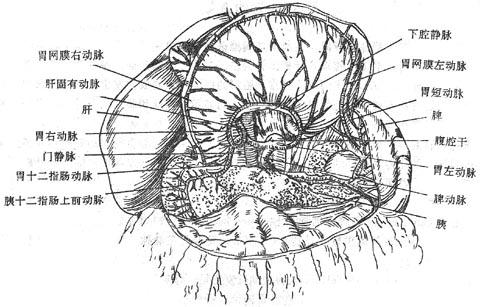
图8-21腹腔干及其分支
1.胃左动脉leftgastric artery
从腹主动脉发出后,行向左上方,至胃贲门处向上发出食管支供给食管腹段,本干急转向右,在肝胃韧带内沿胃小弯右行,陆续发出5-6条胃支,供给胃体小弯左半部。胃左动脉在胃小弯中部常与胃右动脉吻合。此外,胃左动脉有时发出肝左副动脉,分布于肝左叶。肝左副动脉一般多取代肝左叶外侧段动脉,有时甚至完全取代肝固有动脉左支(肝左动脉),故胃手术结扎胃左动脉应予注意,以确保肝的血液供应。
2.肝总动脉
肝总动脉common hepatic artery较短,自腹腔干发出后,在腹膜后沿胰头上缘行向右前方,至十二指肠上部分为肝固有动脉和胃十二指肠动脉。
(一)肝固有动脉properhepatic artery从肝总动脉发出后,在小网膜游离缘(肝十二指肠韧带)内走行,位于胆总管和肝管的左侧,门静脉的左前方,上升至肝门附管分为肝右动脉和肝左动脉,有时尚有肝中动脉。此外,在靠近起始部发出胃右动脉。
(1)胃右动脉rightgastric artery起自肝固有动脉,在小网膜内沿胃小弯左行,与胃左动脉吻合。发出胃支分布于小弯右半的前、后壁,还分出小支到十二指肠上部。胃右动脉有时起自肝总动脉或胃十二指肠动脉。
(2)肝右动脉righthepatic artery分出后,开始居于胆总管的后方,有时也可见位于胆总管或胆囊管的前方,行向右上方,经胆囊三角自肝门入肝,供给肝右叶。在胆囊三角处发出胆囊动脉cysticartery,经胆囊管上方至胆囊颈,分为深、浅两支。浅支分布于胆囊下面,深支至胆囊上面常有小支至与胆囊相邻的肝组织。胆囊动脉常见二支者,发出部位也有时变异。胆囊三角为肝下面与胆囊管和肝总管围成的尖向下的三角形,又称Calot三角。
(3)肝左动脉lefthepatic artery自肝总动脉分出后行经左肝管和门静脉左支之间入肝左叶,常有小支至肝方叶。
(4)肝中动脉不恒定,起自肝总动脉或肝左、右动脉,主要分布于肝方叶。
(二)胃十二指肠动脉gastroduodenalartery自肝总动脉发出后,行经十二指肠上部的后面,至幽门下缘处分为胃网膜右动脉和胰十二指肠上前、上后动脉。
(1)胃网膜右动脉rightgastroepiploic artery自胃十二指肠动脉处发出后,在大网膜前两层之间(即胃结肠韧带内)沿胃大弯左行,与胃网膜左动脉吻合。在起始部发出幽门支,分布于幽门。沿途向上发出胃支,分布于胃大弯右半部的前、后面,与胃右动脉的胃动吻合;向下发出网膜支,分布于大网膜。网膜支中有几条比较粗大,称为大网膜左、中、右动脉。大网膜中动脉一般分为2-3支,分别与大网膜左、右动脉吻合成弓。弓的位置主要位于大网膜的远侧部,亦有少数位于大网膜中间部或近侧部。
(2)胰十二指肠上前和上后动脉搏胰十二指肠上前动脉anteriorsuperiorpancreaticoduodenal artery为胃十二指肠动脉的终支之一,沿胰头前面和十二指肠降部之间的沟内下行,与胰十二指肠下动脉的前支吻合。沿途分小支至胰头和十二指肠。胰十二指肠上后动脉posteriorsuperiorpancreaticoduodenal artery在胰头后面与胰十二指肠下动脉后支吻合。
(3)十二指肠上动脉supraduodenal artery是胃十二指肠动脉的小分支,分布于十二指肠上部。此支发出部位不恒定,有时缺如。
(4)十二指肠后动脉retroduodenalarteries为2-3个细小支,分布于十二指肠上部的后面。
3.脾动脉splenicartery
是腹腔干最大的分支,发出后在腹膜(网膜囊后壁)后方沿胰腺上缘迂曲左行,经脾肾韧带抵达脾门,分为2-3支入脾。沿途分出下列分支:
(一)胰支(图8-22)为多数小支,分布至胰。其中两条较大。
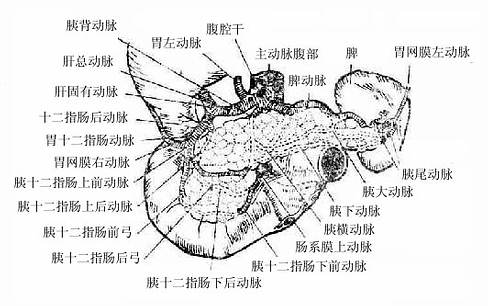
图8-22胰、脾的动脉
胰背动脉dorsalpancreatic artery发自脾动脉的起始部,分为左、右两支。右支至胰头,与胰十二指肠上前动脉吻合;左支进入胰腺内,与胰腺管平行向左,叫做胰横动脉。
胰大动脉greatpancreatic artery约在胰腺左、中1/3交界处起自脾动脉,进入胰腺实质内分为左、右两支,右支与胰背动脉左支吻合,左支与其它胰支吻合。
(二)胃短动脉shortgastric arteries一般为3-4支,为脾动脉末端的分支,有时起于脾支,在胃脾韧带内行向右上方,分布于胃底的前、后壁。
(三)胃网膜左动脉leftgastroepiploic artery在脾门附近发自脾动脉,行经胃脾韧带向右下入于大网膜第一、二层之间。沿胃大弯右行,与胃网膜右动脉吻合。沿途向右下方发出胃支,分布于胃体的前、后壁,向下发出网膜支。胃短动脉斜向右上,而胃网膜左动脉发出的胃支斜向右下,因此,在此两种胃支间有明显的少血管区,可做为临床胃大部手术切除时确定部位的标志。些外,胃网膜左、右动脉吻合处胃支小而稀疏,也可作为胃适量切除时的依据。
二、肠系膜上动脉
肠系膜上动脉superiormesenteric artery约在第一腰椎高度起自腹主动脉前壁,在脾静脉和胰头的后方下行,跨过胰腺钩突的前方,在胰腺下缘和12指肠水平部之间进入小肠系膜根,斜行向右下,至右髂窝处其末端与回结肠动脉的回肠支吻合。肠系膜上动脉的主干呈向左侧稍凸的弓状,从弓的凸侧依次发出胰十二指肠动脉和十余支空、回肠动脉,从弓的凹侧依次发出中结肠动脉、右结肠动脉和回结肠动脉(图8-23)
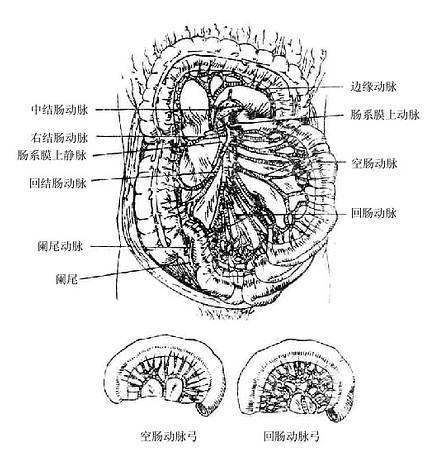
图8-23 肠系膜上动脉
1.胰十二指肠下动脉
胰十二指肠下动脉inferiorpancreaticoduodenal artery细小,经肠系膜上静脉的后方行向右上,分为前、后两支,分别与胰十二指肠上前和上后动脉吻合。此动脉有时起自第一空肠动脉。
2.空、回肠动脉
发自肠系膜上动脉的凸侧,约12-16支,行于肠系膜内。上位的分布于空肠叫做空肠动脉jejunalarteries;下位的分布于回肠叫做回肠动脉ilealarteries。每条脉都分为升、降二支与相邻的肠动脉的升、降支吻合,形成第一级动弓。动脉弓的分支再吻合成二级弓,依次可形成三、四、五级弓。由最末一级动脉弓发出许多细小的直(管)动脉,自小肠系膜缘进入小肠壁,但这些动脉间的吻合甚少,尤其小肠系膜缘血运较差。一般在空肠近侧段仅有一级动脉弓,以后动脉弓级数渐增多,至空肠末段和回肠近侧段可多达4-5级,但到回肠末段又减少至1-2级。直(管)动脉空肠者长而粗大,回肠者短而细小。
3.中结肠动脉
中结肠动脉middlecolic artery在胰头下缘起于肠系膜上动脉的凹侧,随即进入横结肠系膜,行向右前方;分为左、右二支。右支行向右上,至结肠右曲处与右结肠动脉的升支吻合;左支向左行,与左结肠动脉的升支吻合,称为Riolan动脉弓。左、右支在行程中发出小支分布于横结肠。
4.右结肠动脉
rightcolicartery在中结肠动脉起点下方起自肠系膜上脉,或与中结肠动脉共干起始,经腹后壁腹膜深面右行,在靠近升结肠左缘处分为升、降支。升支上行与中结肠脉右支吻合;降支下行与回结肠动脉的上干吻合。该动脉发出小支分布于升结肠上2/3部和结肠右曲。
5.回结肠动脉
回结肠动脉ileocolicartery为肠系膜上动脉凹侧最下方的分支,在腹后壁腹膜深面斜向右下行,一般分为上、下两干。上干与右结肠动脉降支吻合;下干下行与肠系膜上动脉的末端吻合成弓(图8-24)。沿途分支如下:
(一)结肠支colicbranch又称升支,斜向右上行,分布于升结肠下1/3部。
(二)盲肠前、后动脉anteriorand posterior cecal arteries发出生向右下行,分别行经盲肠前、后方,分布于肠壁。
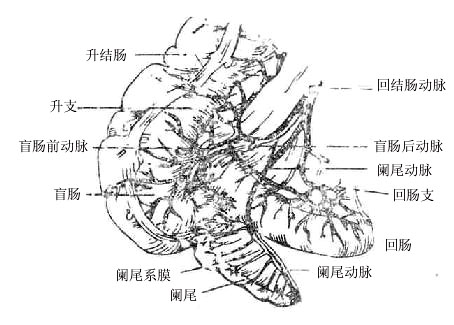
图8-24回结肠动脉
(三)回肠支ilealbranch为下干的延续,向下至回肠末端附近与肠系膜上动脉的终支吻合,但吻合不甚充分,在行右半结肠切除术结扎回结肠动脉时,需同时将回肠末段一并切除,以免因血流供应不足引起不良后果。
(四)阑尾动脉appendicularartery多起自下干或回肠支,向下经回肠末端的后方入于阑尾系膜,沿系膜游离缘行至阑尾尖,沿途分小支至阑尾。
三、肠系膜下动脉
肠系膜下动脉inferiormesenteric artery在平第3腰椎高度起自腹主动脉前壁,在腹后壁腹膜深面行向左下方,在左髂窝从髂总动、静脉前方越过,经左输尿管内侧入于乙状结肠系膜,末端下降移行为直肠上脉,沿途发出左结肠动脉和乙状结肠动脉(图8-25)。
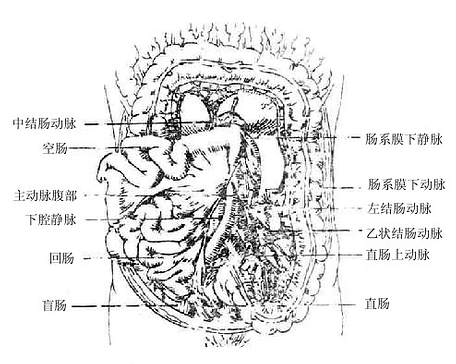
图8-25 肠系膜下动脉
1.左结肠动脉
左结肠动脉leftcolic artery为肠系膜下动脉最上方的分支,在腹后壁腹膜深面左行,从前方跨过左睾丸(或卵巢)血管,左输尿管和左腰大肌,至降结肠的右缘附近分为升、降支。升支在左肾前面行向左上方,至结肠左曲与中结肠动脉左支吻合;降支与乙状结肠动脉的升支吻合。
2.乙状结肠动脉
乙状结肠动脉sigmoid arteries常为2-3支,发出后入乙状结肠系膜,至乙状结肠附近,每条动脉分为升、降二支,互相吻合成动脉弓。最上一支的升支与左结肠动脉的降支吻合,最下一支的降支与直肠上动脉多无吻合。分支布于降结肠下部及乙状结肠。
3.直肠上动脉
直肠上动脉superiorrectal artery为肠系膜下动脉的末支,在乙状结肠系膜内下行,经髂总动脉前方入盆腔,在第三骶椎高度直肠后方分为左、右两支,沿直肠两则下行,分布于直肠上部。在直肠壁内与髂内脉的分支直肠下动脉吻合。
四、门静脉系
门静脉portal vein 是一个短而粗的静脉干,长约6厘米,直径约1.5厘米,由脾静脉和肠系膜上静脉在胰颈后方汇成,斜向右上行,进入肝十二指肠韧带的游离缘内,居于胆总管和肝固有动脉的后方,上行至第一肝门,分为左、右二支入肝。在肝内反复分支,最后形成小叶间静脉,与肝动脉的分支小叶间动脉共同汇入肝血窦,门静脉是肝脏血液的主要来源(约占70%)。门静脉起|源于腹腔消化器官(消化管和胰)、脾等的毛细血管,经逐级汇集最后形成门静脉,入肝后再反复分支最后汇入肝血窦,因此是介于两端毛细血管间的静脉系。门静脉无静脉瓣,故当门静脉高压时,血液则可经属支逆流。
1.门静脉的合成(图8-26)
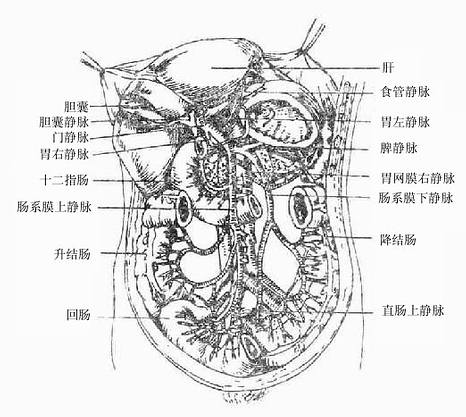
图8-26门静脉及其属支
门静脉在胰颈后方约相当于第二腰椎高度,下腔静脉的前方,由肠系膜上静脉和脾静脉以直角汇成。肠系膜下静脉汇入脾静脉者占52.02%;肠系膜下静脉汇入肠系膜上静脉者占24.60%;或由脾静脉,肠系膜上、下静脉共同汇成门静脉,占13.29%。
2.门静脉的主要属支
(一)肠系膜上静脉superior mesenteric vein位于同名动脉的右侧并与之伴行,除收集同名动脉分布区的血液外,还收纳胃十二肠动脉分布区的血液。
(二)脾静脉splenic vein由脾的数支静脉全盛,在胰腺后方走行,除收集同名动脉分布区的血液外,还接受肠系膜下静脉的汇入。
(三)肠系膜下静脉inferior mesenteric vein收纳同名动脉分布区的血液,居于同名动脉的左侧,在胰腺后面汇入脾静脉,有时汇入肠系膜上静脉或直接汇入门静脉(在脾静脉和肠系膜上静脉汇合的交角处)。
(四)胃左静脉left gastric vein也叫胃冠状静脉,与同名动脉伴行并收集同名动脉分布区的血液,沿胃小弯左行再转向右后汇入门静脉干。在贲门处食管静脉丛有小支汇入胃左静脉,其主支食管静脉汇入奇静脉或半奇静脉,从而使门静脉系和上腔静脉系沟通。
(五)胃右静脉right gastric vein与同名动脉伴行,汇入门静脉干。胃右静脉常接受幽门前静脉的汇入,该静脉在手术中常用以做为确定幽门的标志。
(六)胆囊静脉cystic vein收集胆囊壁的血液,汇入门静脉干或其右支。
(七)附脐静脉paraumbilical veins为数条细小的静脉,起于脐周静脉网,沿肝圆韧带走行,汇入门静脉或其左支。
门静脉的血液在门静脉中并不完全混合。来自肠系膜上静脉的血液主要沿门静脉的右侧回流,经门静脉右支入于肝右叶,而来自脾静脉和肠系膜下静脉的血液则沿门静脉左侧半部经左支注入肝左叶。因此,胃肠道感染或阿米巴原疾病(多见于右半结肠)累及肝脏时肝脓肿多见于右半肝。
3.门静脉系和上、下腔静脉系间的吻合和侧副循环。
门静脉系和上、下腔静脉系间存在着广泛的侧支吻合,这些吻合在正常情况下处于闭锁状态。但在门静脉压力升高时,则形成门一腔静脉系的侧副循环路,使门静脉血液部分经过侧副循环回流于上、下腔静脉(图8-27)。其具体途径如下:

图8-27门静脉和上、下腔静脉系间的吻合
(一)通过食管静脉丛的门一上腔静脉侧副循环。
门静脉→胃左静脉→食管静脉丛→奇静脉→上腔静脉。
(二)通过直肠静脉丛的门一下腔静脉侧副循环

(三)通过脐周静脉网形成门一上、下腔静脉侧副循环

当门静脉高压时,上述静脉丛或静脉怒张则可形成食管静脉曲张、痔和腹壁静曲张。
此外,尚可通过Retjius静脉与下腔静脉形成侧枝吻合。Retjius静脉是腹膜后位或间位消化器官(如升、降结肠、十二指肠、胰和肝裸区)的小静脉。它们与下腔静脉的属支(如肾静脉、睾丸静脉、腰静脉和膈下静脉等)之间形成吻合。当门静脉高压时这些小静脉曲张,在行门腔静脉分流手术时应予注意。
腹腔干、肠系膜上、下动脉和门静脉的解剖步骤与方法
1.解剖和观察腹腔干的分支和分布
横结肠上区各脏器的血液均由腹腔干的分支供给。由于腹腔干由腹主动脉发出后很快就分为胃左动脉、肝总动脉和脾动脉,而且位置较深,周围有腹腔丛和腹腔神经节,较难暴露,故本次只解剖观察其分支。本干留待腹后壁解剖时再行观察。
(一)解剖胃左动脉
将肝前缘向右上方推,将胃向下拉,尽可能加大肝、胃之间距离,使肝胃韧带张紧。在胃小弯近贲门处撕去肝胃韧带前层,寻觅胃左动脉。沿胃小弯向右追踪胃左动脉,并观察其向胃前、后壁发出的胃支。在贲门附近,寻找胃左支脉向左上方发出的食管支。再撕去腹后壁腹膜(网膜囊后壁)沿胃左动脉干追踪至其始处,注意查看有无肝左副动脉从胃左动脉干起始。在解剖胃左动脉时,注意观察与之伴行的胃冠状静脉和沿食管前面下行至胃小弯的迷走神经前干及其发出的胃前支。
(二)解剖肝总动脉
撕去肝十二指肠韧带前层的腹膜,寻找位于胆总管左侧的肝固有动脉,沿该动脉向左下方追踪,暴露肝总动脉。撕去网膜囊后壁的腹膜,继续向左追踪肝总动脉主干至其起点。在十二指肠上部剖验其分为肝固有动脉和胃十二指肠动脉两支。
(1)肝固有动脉在小网膜游离缘上升,至肝门分为左、右两支入肝。右支在胆囊三角处发出胆囊动脉至胆囊。注意观察胆囊动脉的支数和发出部位有无变异。肝固有动脉在靠近起始部发出胃右动脉,追踪至胃小弯并剖露其发出的胃支。
(2)胃十二指肠动脉经十二指肠上部后面下行,至幽门下缘处,分为胃网膜右动脉和胰十二指肠上前、上后动脉。胃网膜右动脉沿胃大弯左行,撕去大网膜(胃结肠韧带)第一层,即可查明。同时观察其向胃和网膜发出的分支。胰十二指肠上前和上后动脉分别行于胰和十二指肠前、后间沟内,可单独起始也可能共干起始。
(三)解剖脾动脉
在胃大弯下方一厘米处,胃网膜右动脉下方剪开胃结肠韧带。注意勿损伤其深面的横结肠系膜,将胃向上翻起,暴露网膜后壁。撕开腹后壁腹膜,在胰腺上缘处找到粗大迂曲的脾动脉。它沿胰腺上缘左行,经脾肾韧带到达脾门,分出几条脾支入脾。脾动脉发出脾支前,在靠近脾门处发出几条胃短动脉,经胃脾韧带至胃,将胃脾韧带前层撕开即可看到。脾动脉在该处还发出胃网膜左动脉。行经胃脾韧带入于胃结肠韧带,沿胃大弯右行,末端与胃网膜右动脉吻合。途中向胃和网膜分别发出分支。注意观察胃短动脉和胃网膜左动脉胃支的走行方向。脾动脉行程中向胰腺发出数点胰支,其中较大者为胰背和胰大动脉。
2.解剖和观察肠系膜上动脉
将横结肠向上翻起并将小肠袢推向左下方。使小肠系膜充分暴露于脊柱前方,可见自胰下缘行向回肠末端的凹向右上方的弧形隆线。沿隆线方向切开小肠系膜,寻找肠系膜上动脉及居于其右侧的肠系膜上静脉,在血管上端沿胰下缘横行切开腹后壁腹膜,将胰体略提起,清理肠系膜上脉的根部。肠系膜上动脉根部周围有腹腔神经丛缠络和肠系膜上淋巴结覆盖,可边清除边观察。
自肠系膜上动脉左侧撕去一层小肠系膜,选择空、回肠动脉各一支,解剖肠系膜动脉弓及直管动脉,对比观察动脉弓级数和直管动脉的粗细及长短,并观察肠系膜淋巴结,在肠系膜动脉起始部寻找胰十二指肠下动脉。
撕去一层横结肠系膜,解剖中结肠动脉及其伴行静脉。
撕去肠系膜上动脉右侧的腹后壁腹膜,清理肠系膜上动脉右侧壁的分支,从上而下为中结肠动脉、右结肠动脉及回结肠动脉,并依次追踪至肠缘。同时注意观察其伴行的静脉。在剖析回结肠动脉时,注意观察阑尾动脉搏的起始和行径。
3.解剖和观察肠系膜下动脉
将小肠袢推向右侧,在腹后壁左下方透过腹后壁腹膜可见一条弧形隆起,沿隆起切开腹后壁腹膜,即暴露出肠系膜下动脉主干。肠系膜下动脉干上段无静脉伴行,根部周围有神经丛和淋巴结。在肠系膜下动脉左壁自上而下依次发出左结肠动脉、乙状结肠动脉和直肠上动脉。
左结肠动脉大部有伴行静脉,注意其深面有睾丸(卵巢)动脉和左输尿管经过,分离时不可过深,以免损伤。
切开乙状结肠系膜追踪乙状结肠动脉及其伴行静脉。沿肠系膜下动脉主干向下追踪直肠上动脉至小骨盆入口处。
4.解剖和观察门静脉
在肝十二指肠韧带游离缘内将前已解剖的肝固有动脉牵向左侧,将胆总管和肝总管推向右侧。在二者后方寻觅粗大的门静脉主干。沿主干向上追踪至肝门附近,可见其分为左、右二支入肝。胆囊静脉一般汇入于右支。自主干向下追踪至胰,注意行程中有细小的胃左和胃右静脉汇入。
将胰头略向上方掀起,沿肠系膜上静脉向上追查,可见脾静脉与之汇合成门静脉的情况。脾静脉位于胰腺后方,注意观察它的重要属支一肠系膜下静脉的注入部位和行程。汇成门静脉各属支的收纳范围与同名动脉的分布范围相当,已在解剖动脉时同时观察过,同学们应进行综合归纳。
第四节 腹腔消化器官和脾
一、食管腹部
食管腹部abdominalpart of esophagus 甚短,约1-2厘米,在通过食管裂孔处构成第三狭窄(距中切牙约40厘米)。下端与胃贲门相续,其左、右缘分别与胃大、小弯相续,左缘与胃底向左上方的膨隆间的夹角叫做贲门切迹。食管前、后面有迷走神经前、后干走行。
食管腹部由胃左动脉及膈下动脉的分支供给,静脉回流经胃静脉入于门静脉。食管腹部的淋巴回流至胃左淋巴结。
二、胃
胃stomach 是消化管的膨大部分,能分泌胃液和内分泌素,具有收纳、搅拌和进行初步消化的功能。
1.形态和分部(图8-28)
胃的形态、位置随体型和充盈程度而异,中等充盈的胃呈扁平的曲颈囊状,可分前后两壁、上下两缘和出入两门。胃前壁朝向前上方,对向腹膜腔。胃后壁朝向后下方,对向网膜囊,是网膜囊前壁的一部分。两壁移行处的上缘叫做胃小弯lessercurvature呈凹向右上方的弧形。下缘较长叫胃大弯greatercurvature,长度约为小弯的4-5倍,为凸向左下方的弧形。胃小弯有肝胃韧带附着,位置较为恒定,小弯的最低点有明显向右的转折角,叫做角切迹angularincisure。胃的近侧端与食管相续,叫做贲门cardia。远侧端与十二肠上部连接,叫做幽门pylorus。幽门与十二指肠相接处表面有一浅沟,内有幽门前静脉通过,是手术中判断幽门和十二指肠分界的标志。
胃分为底、体、幽门三部。胃底fundusof stomach为贲门平面以上向左上方膨出的部分。又称胃弯,一般为气体所充满。小儿此部尚未发育,故胃呈管状。胃体bodyof stomach为介于胃底和角切迹之间的部分,从角切迹向远侧称为幽门部pyloricpart ,临床上称为胃窦。幽门部又被大弯一个不明显的浅沟(中间沟)分为左侧的幽门窦和右侧的幽门管。幽门部和胃小弯是溃疡的好发部位。
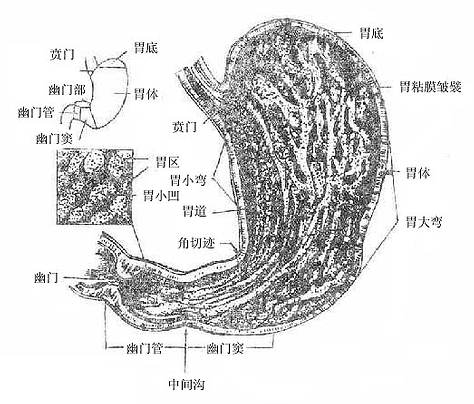
图8-28胃的形态、分部和粘膜
2.位置和毗邻
中等充盈的胃大部分位于左季肋区,小部分位于腹上区。贲门和幽门的位置较固定。贲门位于第11胸椎左侧,距正中线约2.5厘米处。幽门在第一腰椎右侧,距正中线2厘米处。胃大弯的位置随胃充盈的情况而异,其下缘最低点可降至脐或脐以下平面。
胃前壁右侧部为肝左叶下面所遮盖。胃底部紧邻膈和脾。前壁左下方在剑突下方左、右肋弓之间下直接与腹前壁接触,是胃的触诊部位。胃后壁隔网膜囊与众多器官相邻接,由下向上依次是横结肠、胰、左肾和肾上腺、脾等。这些器官构成胃床。
3.胃壁的构造(图8-28、29)
胃壁由粘膜、粘膜下组织、肌膜和浆膜等4层构成。胃粘膜在胃空虚时形成许多皱襞,近小弯部有4-5条较为恒定的纵皱襞,食糜可经皱襞间的纵沟流向十二指肠,这些纵沟称为胃道。胃粘膜表面有许多小沟,纵横交错,将粘膜分隔为直径1-6毫米大小不等的小区,叫做胃区gastricareas。每一胃区用放大镜观察时可见许多小凹,叫做胃小凹gastricpits小凹底部有数个胃腺的开口。胃粘膜层有许多胃腺,有分泌消化酶、盐酸和激素的作用。在胃与十二指肠交界处胃粘膜覆于幽门括约肌的表面,形成环形的粘膜皱襞,叫幽门瓣pyloricvalve。胃粘膜下组织发达,在胃充盈和蠕动时起缓冲作用,便于胃粘膜的延伸和变位。肌膜较厚,由内斜、中环、外纵三层平滑肌交织组成。纵行肌仅分布于大、小弯处。中环形肌层发达,布于全胃,在幽门处明显增厚,形成幽门括约肌sphincterof pylorus,可控制胃内容不致过快地排入十二指肠和防止 内容的逆流。贲门处无明显的括约肌。内斜肌层薄弱不完整,自贲门左侧向胃前、后壁放散。浆膜为腹膜脏层。
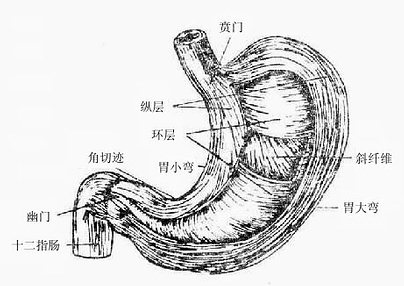
图8-29胃的肌层
4.胃的血管
胃的动脉(图8-30)均为腹腔干的分支(已述于第三节),在胃的大、小弯形成2个动脉弓。在胃小弯的小网膜内由胃左和胃右动脉吻合构成,在胃大弯的胃结肠韧带内由胃网膜左、右动脉吻合构成。胃底部由胃短动脉供给。上述各动脉发出的胃支穿肌层入于粘膜下组织,吻合成丰富的血管网。故胃切除术结扎血管时残余胃的血液供给一般不受影响。
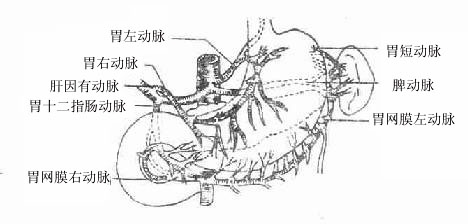
图8-30胃的动脉
行胃部分切除术时常以动脉的胃支做为标志,在胃大弯由于胃短动脉向右上方斜行,而胃网膜左动脉发出的胃支则行向右下方,二者间形成少血管区,常为大弯侧的定点。如从胃小弯胃左动脉的第一、二胃支之间至大弯上述定点行胃大部切除,则可切除全胃的3/4,而若从小弯胃左动脉第三、四胃支之间至大弯定点切除胃,则切除范围相当于1/2。

图8-31胃的静脉
胃壁的静脉汇成胃左、右静脉,胃网膜左、右静脉和胃短静脉,与同名动脉伴行。前二者直接汇入门静脉,后三者分别经肠系膜上静脉和脾静脉间接汇入门静脉。其中胃左静脉在贲门处接受食管静脉支的汇入,该支与奇静脉的食管支都起源于食管下段粘膜下层的食管静脉丛,因此是门、上腔静脉间重要的侧副循环径路。
5.胃的淋巴管和淋巴结
胃的淋巴管丰富。各层内的毛细淋巴管网直接或互相吻合后汇入附近的淋巴结群。由于相互间的吻合密切,因而胃髓某一部位的癌症可累及各局部淋巴结群。胃的淋巴引流及淋巴结分群大体与血管走行相一致(图8-32)。
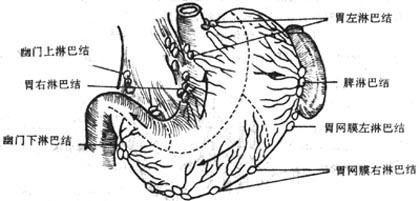
图8-32胃的淋巴引流
(一)胃左、右淋巴结leftand right gastric lymph nodes 位于小网膜内,沿胃小弯排列于胃左、右动脉和贲门周围,由纳小弯胃体、胃底右侧部、贲门和食管腹段的淋巴管。其输出管注入腹腔淋巴结。
(二)胃网膜左、右淋巴结left and right gastroomental lymph nodes位于胃结肠韧带内,沿胃网膜左、右动脉排列,接纳胃体大弯侧的淋巴管,其输出管汇入幽门淋巴结或腹腔淋巴结。
(三)幽门淋巴结pyloric lymph nodes位于十指肠上部上方胃右动脉起始部的周围,十二指肠上部与降部的夹角以及胃十二指肠动脉的分叉处。可分为幽门上、下、后三组。收集胃幽门部、十二指肠上部和胰头的淋巴管,其输出管汇入腹腔淋巴结。
(四)脾淋巴结splenic lymph nodes位于脾门处,胃底的大部及胃体大弯侧的上1/3部的淋巴管汇入,其输出管汇入腹腔淋巴结。
胃的淋巴管与邻近器官如食管、十二指肠、肝、胰和横结肠等的淋巴管存在着广泛的吻合,因此胃癌易向这些器官转移,此外也可通过胸导管或沿食管淋巴管转移到左锁骨上淋巴结。
6.胃的神经(图8-33)

图8-33胃的神经
胃的运动神经为交感和副交感神经。交感神经来自脊髓第6-9胸节,经内脏大神经至腹腔神经节,由节细胞发出的节后纤维经腹腔丛随血管分支布于胃壁(血管壁、平滑肌、腺体)。其作用使胃蠕动减慢,胃液分泌减少,括约肌紧张,血管舒张,副交感神经纤维来自左、右迷走神经,在第4胸椎水平以下,在食管壁形成食管丛,然后又重新组合成前干(以左迷走神经纤维为主)和后干(以右迷走神经纤维为主)经食管裂孔随食管进入腹腔。前干行于食管腹段的右前方,位于浆膜和肌膜间,在贲门附近分为胃前支和肝支。肝支经小网膜右行参加肝丛的构成。胃前支伴胃左动脉沿胃小弯走行,沿途分出5-6个小支与胃左动脉的胃支相伴到胃前壁,在角切迹附近以鸦爪形的分支分布于幽门窦和幽门管的前壁。后干行于食管的右后方,在贲门附近分为胃后支和腹腔支。腹腔支沿腹膜后胃左动脉干右行,参加腹腔丛的构成。胃后支在胃前支深面沿胃小弯走行,沿途发出小支至胃后壁,在角切迹附近以鸦爪支分布于幽门窦和幽门管的后壁。副交感神经使胃蠕动加强,胃腺分泌增加,括约肌开放。
交感神经与副交感神经在肌层间和粘膜下层分别形成肌间神经丛(Auerbach’s神经丛)和粘膜下神经济管理(Meissner’s神经丛),副交感神经在此二丛的神经内换神经元后,发出的节后纤维与交感神经节后纤维共同支配平滑肌、腺体等效应器官。临床上胃、十二指肠溃疡时采用选择性迷走神经切断术,即式断迷走神经的胃前、后支,保留肝支和腹腔支,以减少胃的分泌和蠕动,但术后出现胃排空障碍。近年来有人主张行高选择性迷走神经切断术,即仅切断胃前、后支向胃体发出的小支,而保留分布于幽门部的鸦爪支,使术后胃仍具有良好的排空工能。
胃的感觉神经伴随交感、副交感神经走行。一般认为传递痛、温觉纤维伴交感神经进入脊髓第6-9胸节,而传递其它感觉如饥饿、膨满、恶心等的感觉纤维伴随迷走神经进入延髓。
三、十二指肠
十二指肠duodenum是小肠的起部,长约20-25厘米(相当于十二个横指)。上端续于幽门,下端终于十二指肠空肠曲。全角呈C字形包绕着胰头。除始末两端外绝大部分为腹膜后位,在平第一腰椎与第三腰椎之间紧于腹后壁。可分为上部、降部、水平部和升部等四部(图8-34)
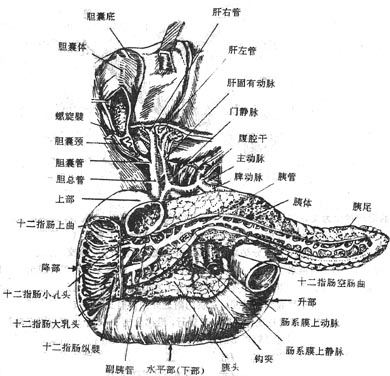
图8-34胆道、十二指肠和胰
1.十二指肠各部
十二指肠上部自幽门向右并稍向上后行,达胆囊颈部长约5厘米。在与幽门相挡的起始段,除后面外其余均有腹膜被覆。而远侧段仅前方有腹膜遮盖。
降部长约7厘米,在胆囊颈下方(十二指肠上曲)续于上部,于第1-3腰椎右侧下行,至第3腰椎下缘转向左,移行于十二指肠水平部。
水平部长约10-12厘米,横行向在,横过右输尿管、下腔静脉和第三腰椎体的前方,至腹主动脉前面移行于升部。
升部仅长2-3厘米,起始后沿脊柱左侧上升至第二腰椎左缘,急转向前下形成十二指肠空肠曲duodenojejunalflexure续于空肠。该曲借十二指肠悬肌固定于腹后壁。十二指肠悬肌suspensorymuscle of duodenum 由平滑肌、横纹肌和结缔组织共同构成,上起于右膈脚,下附于十二指肠空肠曲的后面。此韧带表面有腹膜被覆形成皱襞,叫做十二肠悬韧带(Treitz韧带),是手术中确定空肠起点的重要标志。
2.十二指肠的毗邻
上部的上缘有肝十二指肠韧带系于肝门,前上方与肝方叶、胆囊颈相靠近;下方与胰头相贴;前方为胆囊,故胆囊炎时常与十二肠上部粘连;后方有胆总管、门静脉、胃十二指肠动脉经过,与下腔静脉间仅隔以薄层的结缔组织。
降部前方邻肝和横结肠,横掼肠系膜附着于其中部;后方与右肾、下腔静脉相邻,外侧缘邻近结肠右曲,内侧缘与胰头、胆总管邻挡,胆总管和胰腺管斜穿肠壁汇合后开口于后内壁。
水平部后面有下腔静脉、腹主动脉经过;前面有肠系膜上动、静脉跨过;上方贴胰;下方邻空肠。
升部前面邻小肠袢;后面与左交感干和左腰大肌相邻;右侧为肠系膜上动、静脉和胰头;左侧有左肾及左输尿管,上方靠近胰体。
3.十二指肠的结构特点
十二指肠壁具有消化管典型的四层结构。上部的起始端(约2厘米)肠粘膜较平坦,故管壁薄、管腔大称为十二指肠前庭。在钡餐X线透视时上部的第一环皱襞与幽门瓣间形成底向幽门的三角形阴影,叫做十二指肠球部或冠部,是十二指肠溃疡的好发部位。十二指肠其余各部管壁较厚,有较密集的皱襞,在降部中段后内侧壁有一纵皱襞,叫做十二指肠纵襞,由胆总管和胰管斜穿肠壁所引起,纵襞下端形成十二指肠大乳头,是胆总管和胰管的共同开口处,其上方约2-3百米处有一小乳头,为副胰管的开口处。
4.十二指肠的血管、淋巴和神经
十二指肠的脉主要来自胰十二指肠上前、上后和下动脉所形成的胰十二指肠前、后动脉弓,此外还由胃十二指肠动脉发出的十二指肠上动脉、后动脉供给。
静脉汇入于胰十二指肠上前和上后静脉,前者经胃网膜右脉,注入肠系膜上静脉,后者则于胆总管左侧直接汇入门静脉,故于此处手术暴露胆总时,应予注意。
十二肠的淋巴回流至胰十二指肠前、后淋巴结。其输出管汇入幽门下淋巴结。
神经主要来源于肠系膜上丛、肝丛和腹腔丛。
四、肝脏
1. 肝脏的形态、位置和毗邻(图8-35、36、37)

图8-35肝的膈面

图8-36 肝的脏面
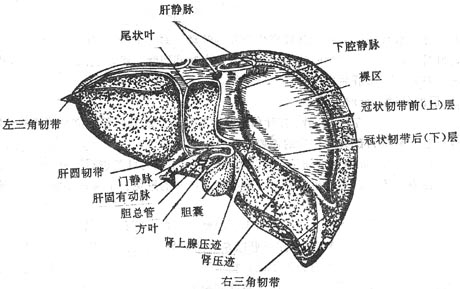
图8-37 肝的后面
肝脏hepar是人体最大的腺器官,呈红褐色,质地柔而脆,呈楔形,分为上、下两面,前、后、左、右四缘。
肝上面隆凸,与膈穹相对,叫做膈面。表面借镰状韧带分为左、右两叶。右叶大而厚,左叶小而薄。肝上面后部冠状韧带前、后层间有一无腹膜被覆的三角区,叫做肝裸区bareearea of liver,借结缔组织与膈相连。肝下面凹陷,与腹腔脏器接触,叫做脏面。生有H形沟,左纵沟较窄,其前半部有肝圆韧带,是脐静脉闭锁后形成的索条;后半部有静脉韧带,由静脉导管萎缩形成。右纵沟较宽,其前半部为胆囊窝,容纳胆囊;后半部为腔静脉窝,下腔静脉从此穿过,肝左、中、右静脉在此注入下腔静脉,故称不第二肝门。横沟有肝管、淋巴管、神经、门静脉及肝动脉的分支出入,叫做肝门portahepatis或第一肝门。这些进出肝门的结构,周围为结缔组织所包绕,叫做肝蒂。在行半肝切除术时,常需在此分离、结扎、切断肝管、肝动脉、门静脉的相应分支,同时在第二肝门处理相应的肝静脉。肝下面左纵沟的左侧为左叶,右纵沟的右侧为右叶,两纵沟之间的部分又被横沟分为前方的方叶和后方的尾叶。肝下缘锐利,生有两个切迹,右侧者为胆囊切迹,左侧者为肝圆韧带切迹。
肝的大部分位于右季肋区,小部分位于腹上区和左季肋区。除腹上区外均被肋骨、肋软骨所遮盖。肝的上界与膈穹基本一致,在右锁骨中线平第5肋,在前正中线越过胸骨体与剑突交界处,在左锁骨中线相当于第5肋间隙水平。肝下界右侧与右肋弓一致,在右侧第8、9肋软骨结合处低于肋弓,继而斜向左上经左侧第7、8肋软骨结合处,至左侧锁骨中线第5肋间隙与上缘相交会。
肝的位置随呼吸和体位的不同而变化,立位和吸气时下降,卧位和呼气时回升。在前正中线其下界突出于剑突下2-3厘米,而与腹前壁相接触,故在此可触及肝脏下缘。在深吸气时,肝脏下缘下降,于右肋弓下缘亦可触及。小儿肝脏相对较大,下界低于肋弓,但正常不超过肋弓下2厘米。
肝的毗邻:肝右叶上面与右膈肋窦隔膈肌相对。右叶下面中部接近肝门处与十二指肠上曲相邻,前部与结肠右曲相邻,后部邻右肾及肾上腺,方叶下部接幽门;左叶下面与胃前壁相邻,后上部邻食管腹部。
2. 肝内管道系统及肝的分叶、分段
肝内管道包括Glisson系统和肝静脉系统。
(一)Glisson系统由互相伴行的门静脉、肝固有动脉,肝笔的各级分支被结缔组织所包绕而构成,是肝依据结构分叶、分段的基础。其中门静脉将胃肠道吸收的营养物携带入肝,供血量约占70%左右。肝固有动脉供给氧含量较高的血液。肝管及各级胆管是排出胆汁的导管系统。
(1)门静脉的分支门脉分为左、右两支。左支较细长,分布于左半肝,主干沿横沟左行叫横部,至左纵沟弯向前上方,移行于脐部。横部的分支有尾状叶,1-3支,分布于尾状叶左侧半。脐部的分支有外侧支和内侧支,外侧支多为二支,分别至左外侧叶上段和下段;内侧支也多为二支,分别至左内侧叶的上部和下部。门静脉右支短而粗,分布于右半肝,沿途发出的分支有:尾状叶支,1-2支,分布于尾状叶右半;前支,自右支前上缘发出,分为二支,分布于右前叶上部和下部;后支为右叶的缘支,分为上、下二支,分别至右后叶上段和下段。
(2)肝固有动脉的分支在肝门处分为肝左脉和肝右动脉入肝。
肝左动脉行向肝门左侧,一般先发出尾叶动脉,再分出内侧叶动脉和外侧叶动脉。外侧叶动脉又分为上段支和下段支。
肝右动脉行向肝门右侧,先发出尾叶动脉,继而发出前叶和后叶动脉,后叶动脉又分为上、下段支。
有时可见肝中动脉取代左内侧叶动脉分布于左内侧叶。存在由胃左动脉起始的肝左副动脉变异时,往往取代左外侧叶动脉或取代左外侧叶动脉的一个段支。
(3)肝管 肝细胞分泌的胆汁经胆小管流入叶间胆管,经多次汇集每半肝形成一条肝管,即左、右肝管,出肝后再汇成一个肝总管。
(二)肝的分叶、分段(图8-38)
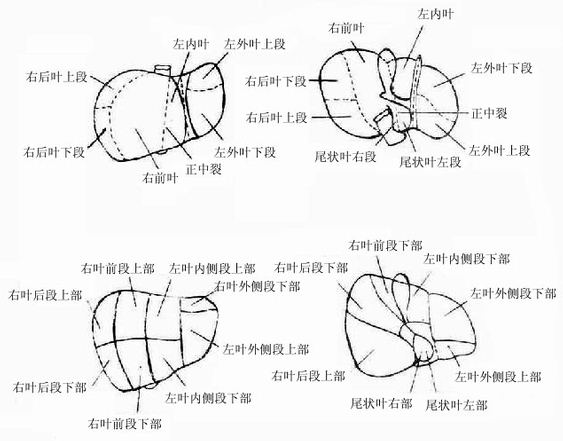
图8-38肝叶、肝段横式图
肝脏从表面划分的左叶、右叶、方叶和尾叶没有真正反映其内部管道系统的构造特征,因而不适应肝脏外科进行部分肝切除的需要。
通过对肝脏Glisson系统的研究,并以它的分支为基础对肝脏进行了分叶、分段。但各派学者的划分法有所不同。命名也有差异,至今尚无统一的意见。下面概要的介绍较为通用的划分法。
以正中裂为界,将肝划分为左、右两半,叫做左、右半肝。正中裂为一斜裂,前起自胆囊窝中点,向后延至下腔囊静脉左缘。经半肝以左叶间裂为界,划分为左内侧叶和左外侧叶,后者又分为上段和下段,左叶间裂为矢状位,相当于左纵沟。右半肝以右叶间裂为界划分为右前叶和右后叶,后者又分为上段和下段。右叶间裂后起下腔静脉右缘,前至肝右下角至胆囊窝中点连线的外、中1/3交界处,为一近水平位与冠状位之间的斜裂。
尾状叶恰为正中裂所经过,将之分为左、右两部。
综上所述,肝脏分为左、右两半,五叶,四段如下表。
(三)肝静脉系统(图8-39)
肝静脉系统包括肝左、中、右静脉和它们的属支。此外还有一些肝短动脉。(1)肝左静脉位于左叶间裂内,收集左外侧叶静脉血,开口于下腔静脉的左侧壁或左前壁,有时与肝中静脉汇合后注入下腔静脉。(2)肝中静脉主干位于正中裂的后半部,收集左内侧叶和右前叶的静脉血,汇入下腔静脉的左前壁。半肝切除时,为了保护肝中静脉,常于正中裂的一侧(拟切除侧)旁开1-1.5厘米处切开肝脏。(3)肝右静脉主干走于行右叶间裂内,收集右后叶上、下段的血液,开口于下腔静脉右侧壁。(4)肝短静脉为收集右后叶脏面和尾状叶的一些小静脉的总称,约3-10支,口径细(0.5-0.8厘米),在肝后面直接汇入下腔静脉,因此将它们的汇入处称第三肝门。肝静脉系统的特点是壁薄,没有静脉瓣,被固定于肝实质内管径不易收缩。在肝手术时需注意予以处理。
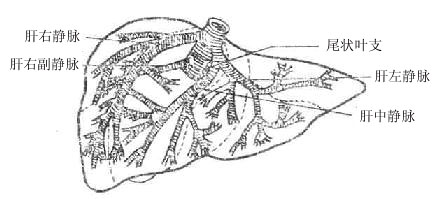
图8-39肝静脉
3.肝脏的淋巴和神经
肝的淋巴管分为浅、深两组。浅淋巴管位于肝被膜内,位于膈面中间后部的淋巴管经膈肌的腔静脉孔入胸腔,汇入膈上淋巴及纵隔后淋巴结,左侧部者注入胃左淋巴结,右侧部者注入主动脉前淋巴结。脏面的淋巴管汇入肝淋巴结。深淋巴管分为升、降二组。升组伴随肝静脉走行,经第二肝门、膈肌下腔静脉裂主入膈上淋巴结。降组伴门静脉的分支走行,大部分经肝门汇入肝淋巴结,小部分汇入胃左淋巴结或直接进入胸导管。肝淋巴结位于肝门,沿肝固有动脉和胆总管排列,其输出管注入腹腔淋巴结。由于肝的淋巴多经膈上淋巴结回流,故肝癌常转移至胸腔。
肝的神经来自腹腔丛和迷走神经前干的肝支,在肝固有动脉和门静脉周围形成肝丛,随血管分支而分布。
五、肝外胆道
肝外胆道由左、右肝管、肝总管、胆囊和胆囊管、胆总管组成(图8-40)
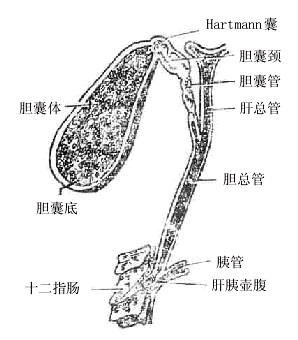
图8-40 肝外胆道
1.胆囊和胆囊管
胆囊gallbladder为长茄子状的囊状器官,长约8-12厘米,宽3-5厘米,容量约为40余毫升,位于肝脏脏面胆囊窝内,上面借疏松结缔组织与肝相连,其余各面均有腹膜包被。胆囊具有储存和浓缩胆汁的作用,并可调节胆道压力。
胆囊可分为底、体和颈等三部。底朝前,稍突出于肝前缘,其体表投影相当于右锁骨中线与右肋弓的交点。底部平滑肌层薄,弹性较小,是胆囊穿孔的好发部位。由于胆囊与肝脏一起呼吸而上下移动,故有时穿孔虽小,也不易粘连愈合。体部含量大量弹力纤维,有较大伸缩性。颈部弯曲且细,其上部膨出,叫哈特曼(Hartman)氏囊。胆囊下面邻接横结肠和十二指肠,因而胆囊炎时胆囊颈常与十二指肠上部粘连,左邻胃幽门部,前与腹前壁相贴。
胆囊管cysticduct 长约3-5厘米,在肝十二指肠韧带内,为胆囊颈向左下方的延续。在近胆囊颈的一端,粘膜内有螺旋形皱襞,叫做Heister氏瓣,而靠胆总管的一端粘膜平滑。Heister瓣使胆囊管不致过度膨大或缩小,有利于胆汁的的排出。但当胆道炎症时此瓣发生水肿或有结石嵌顿时,则可导致胆囊积液。胆囊管通常与肝总管以锐角相交,合成胆总管。
胆囊动脉常在胆囊三角起自肝右动脉。胆囊静脉多汇入门静脉主干或右支。
2.肝管、肝总管和胆总管
左、右半肝的胆汁导管各汇成一条肝管,左肝管left hepatic duct位置较,横行于肝门横沟中,细而较长(长2.5—4.0厘米),以近于直角汇入肝总管。在肝管结石时虽易于触及,但因与肝总管之间的汇角小,不易自行排石且切开胆总管取石时难度也较大。右肝管righthepatic duct位置深,较粗且短(仅2-3厘米),与肝总管的汇角为150°左右,因而有利于胆汗引流和自行排石。临床上所见肝管结石以左侧较多。
肝总管commonhepatic duct 长约3厘米,直径0.4-0.6厘米,其前方有肝右动脉,有时有胆囊动脉经过,末端与胆囊管汇成胆总管。
胆总管commonbile duct一般长约7-8厘米,直径0.6—0.8厘米。由于管壁富于弹性纤维,故结石或蛔虫阻塞时可扩张到相当程度。胆总管依其行程可分为四段。第一段为十二指肠上段,行于小网膜游离缘内;第二段位于十二指肠上部后面,叫十二指肠后段,居于门静脉右侧,下腔静脉前方;第三段为胰腺段,起初行于胰腺表面,继而表面覆以胰腺被膜或薄层腺组织,故胰头癌时可压迫胆总管而致梗阻性黄疸;第四段为十二指肠壁内段,仅1.5-2.0厘米长,在穿肠壁时与胰管汇合,汇合后略膨大叫肝胰壶腹或Vater壶腹。壶腹周围及附近有括约肌向肠腔内突出,使十二指肠后内壁粘膜隆起形成十二指肠乳头。乳头上有胆总管的开吕。肝胰壶腹括约肌又称Oddi括约肌,包括胆总管括约肌、胰管括约肌和壶腹括约肌三部分,具有控制和调节胆汁和胰液排放的作用。
六、胰腺
1.胰腺的形态、位置和毗邻
胰腺pancreas是横卧于腹后壁的蚕形腺体,右侧为头部,恰嵌于十二指肠肠襻内,中间为体部,横过第1-2腰椎的前方,左端为狭细的尾部,靠近脾门。全长约12-15厘米,宽3-4厘米,厚1.5-2.5厘米。除头部外其余部分横断面呈三角形。胰腺前面为腹后壁腹膜遮盖,隔网膜囊与胃后壁对,前面下部有横结肠系膜附着。后面为下腔脉、腹主动脉、腹空神经丛以及胸导管的起始部一乳糜池等结构。脾静脉行于胰腺的后方,脾动脉行于胰腺的上缘。
2.胰的分部
胰腺分为头、颈、体、尾四部。四部间无明显分界。头和颈部位于脊柱正中线右侧,体、尾部则位于左侧,从十二指肠上曲向肠系膜上血管划分一斜线,做为头与颈的分界。胰尾伸入脾肾韧带中,故各面均被腹膜包被。
胰头上、右、下三面均被十二指肠所环绕,有时十二指肠降部内侧也部分地胰腺组织所覆。胰头癌时可压迫十二指肠引起梗阻。X线检查时可见十二指肠窗开大或变形。胰头的下方有一钩形突出部叫做钩突。胰头前面被横结肠系膜根横过,后面有胆总管,并借疏松结缔组织与下腔静脉、右肾静脉等相连。
胰颈位于幽门和十二指肠球部的后下方,上宽下窄,上方有胆总管,后面有一沟,沟内有肠系膜上静脉经过,不久即与脾静脉汇合成门静脉主干。在汇入前肠系膜上静脉还接受胰十二指肠下静脉以及来自胰头和钩突的小静脉支。
胰体较长,横过第一腰椎前方至左季肋区。前面为网膜囊后壁的腹膜遮盖,隔网膜囊与胃后壁相对。后面有下腔静脉、腹主动脉,还有腹腔淋巴结和腹腔丛。脾静脉在胰后面从左向右横行,并接受肠系膜下静脉的汇入。胰体上级有脾动脉左行。
胰尾位于脾肾韧带内,尾端直抵脾门,下方与结肠左曲相邻,后面有左肾、左肾上腺,脾动、静脉从胰上缘和后面转至前面,与胰尾并行至脾门。
3.胰管
胰管pancreaticduct位于胰实质内。主胰管起自胰尾,横贯胰的全长,沿途收纳许多小支,其位置略偏后(约在中后1/3交界处),在胰头斜向右下方胆总管汇成壶腹,开口于十二指肠(大)乳头。副胰管短而细,位于胰上部,主要引流胰头上部分泌的胰液,左端连于主胰管,平行向右。开口于十二指肠小乳头。
4.胰的血管、淋巴和神经
胰腺的血液供给来自胰十二指肠上前、上后动脉、胰十二指肠下动脉及脾动脉的分支――胰背动脉、胰大动脉和胰支,在胰腺表面或实质内吻合成网。
胰腺的静脉回流胰头和颈部的静脉经胰十二指肠上、下静脉汇入肠系膜上静脉。胰体、尾部的静脉汇入脾静脉。
胰腺的淋巴注入十二指肠降部与胰头之间的十二指肠前、后淋巴结和脾淋巴结。它们的输出管汇入腹腔淋巴结。
胰腺的神经来自腹腔丛、肝丛、脾丛及肠系膜上丛的分支,在胰腺形成前、后神经丛。腹腔丛位于胰的后上方,故当胰腺炎或癌肿时可刺激或压迫该神经丛而引发背部的剧痛。
七、脾
脾spleen属于循环系统的淋巴器官,色红褐,质软而脆,受暴力冲击时易破裂。脾被腹膜包被,属内位器官。脾能产生淋巴细胞,具有破坏衰老的红细胞,吞噬微生物和异物的功能,在胚胎时期还是造血器官之一。它的主要机能是参与机体的免疫反应。
1.脾的形态、位置和毗邻(图8-41)
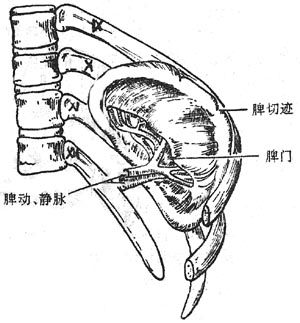
图8-41 脾(脏面)
脾形似蚕豆,位于左季肋区,为左肋弓所遮覆,斜卧于第9-11肋的内面,长轴与左侧第10肋一致重约150-250克。脾有上、下两极,前、后两缘和膈、脏两面。
膈面向外上方凸隆与膈相贴。脏面朝向内下方凹陷,近中央处明显凹入,叫做脾门,有脾血管、淋巴管和神经出入,为腹膜所包被,叫做脾蒂。脾下方邻胰尾和横结肠左曲,右前方与胃底部相邻,后下方为左肾和肾上腺。脾前缘有1-3个切迹,脾肿大时该切迹可明显触及,是鉴别脾与其它肿物的标志。脾的下极为膈结肠韧带承托。
2.脾的血管、神经和淋巴回流
脾动脉起自腹腔干,粗而迂曲,沿胰上缘左行,经脾肾韧带至脾门,发出2-3终支入脾。脾静脉在脾门处常由3支脾支汇成,管径粗大,一般较脾动脉粗一倍,行于胰腺后面,至胰颈部与肠系膜上静脉汇成门静脉。
脾脏的神经来自脾丛,主要接受腹腔丛的分支,也接受左肾丛等的分支。
脾的淋巴管汇入脾淋巴结,其输出管注入腹腔淋巴结。
八、空肠和回肠
空肠和回肠又叫系膜小肠,上端起自十二指肠空肠曲,下端在右髂窝续于盲肠,蟠曲形成许多肠襻,全长约6米,上2/5为空肠,下3/5为回肠。
1. 位置和形态
空肠和回肠位于横结肠下方的由结肠所围成的框圈内。一般认为空肠位于左腰部和脐部,回肠位于脐部和左髂窝部,还有一小部分伸入小骨盆腔内。
空、回肠均由肠系膜系于腹后壁,肠系膜的附着缘叫系膜缘,是血管神经出入肠壁处。该处与肠系膜之间形成一个三角形间隙,叫做系膜三角。空肠壁厚,肠腔口径较大,血管较丰富,活体色泽较红;回肠壁薄,肠腔口径较细,血管较少,色泽较浅。
2.肠壁的构造特点(图8-42)
小肠壁具有管状器官的四层结构。小肠粘膜和粘膜下组织向肠腔内突出形成许多环形或螺旋形皱襞,叫做环皱襞,空肠者高而密,回肠者则较低且略稀疏。环皱襞上还生有许多绒毛状小突起,叫做小肠绒毛。环皱襞和绒毛增大了肠粘膜的表面积,以利于小肠的消化和吸收。粘膜内有许多淋巴小结,突向粘膜表面,数个淋巴小结集聚形成孤立淋巴滤泡,约米粒大,分布于全小肠。在回肠末端20-30个淋巴小结聚集形成集合淋巴滤泡,叫做Peyer板,既向肠腔粘膜表面突出,又向粘膜下层侵入,多排列在系膜缘的对侧,是肠伤寒的易侵部位。
3. 空、回肠的血管、淋巴管、淋巴结和神经
空、回肠动脉发自肠系膜上动脉,行于肠系膜内,分支构成1-5级动脉弓,最后以直管动脉自系膜缘处进入小肠壁,与肠管纵轴呈垂直方向。肠系膜内丰富的血管弓保证小肠在处于不同位置时的血液供给,使血液能均匀地进入肠壁。但直管动脉间的吻合甚少。尤其是肠系膜缘的对侧肠壁血运较差,所以在行小肠部分切除术时除扇形切断肠系膜外,还应切除稍多的系膜相对缘的肠管,即在原扇形的基础上加大20°角左右切除小肠,以保证剩余小肠的系膜相对缘的血液供给。
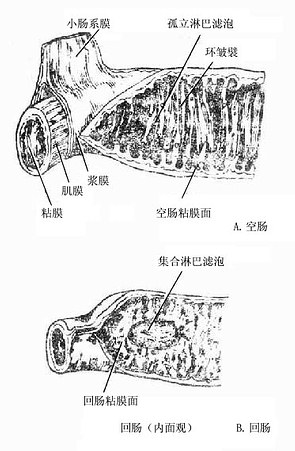
图8-42 肠粘膜
空、回肠的静脉与动脉伴行,最后汇入肠系膜上静脉。
支配空、回肠的神经纤维来自腹腔神经丛。它们在肠系膜上动脉壁的周围形成肠系膜上丛,并随动脉分支分布于肠壁。交感神经抑制肠的蠕动和分泌,副交感神经在肌间或粘膜下神经丛换神经元,节后纤维促进肠蠕动和腺体分泌。肠的感觉纤维分别伴随交感或副交感纤维将感觉冲动传至脊髓(T10-11节段)和脑干。
九、盲肠和结肠
大肠包括盲肠、结肠和直肠,全长约1.5米。盲肠在右髂窝处续于回肠,向上移行于结肠,结肠从右、上、左三面环绕小肠袢,分别叫做升结肠、横结肠和降结肠。在左髂窝降结肠移行于乙状结肠。乙状结肠末端于第3骶椎前面续于直肠。
1.盲肠
盲肠cecum位于右髂窝,全部为腹膜被覆,稍可移动。有人盲肠后面无腹膜,直接与腹后壁以结缔组织连接。盲肠有两个口。一个位于内后壁,是回肠通向盲肠的开口,叫做回盲口。回肠的环形肌从此口突入于盲肠腔,表面覆以粘膜,形成上、下各一个半月形皱襞,叫做回盲瓣ileocecalvalve,该瓣具有括约肌作用。回肠正向蠕动时瓣口开大,使小肠内容物进入盲肠。当盲肠内压增高时两瓣互相贴近,以防止盲肠内容物的逆流。在回盲口下约2厘米处有通向阑尾的阑尾口。
2.阑尾
阑尾vermiformappendix是自盲肠内后壁突出的细长盲管,形如蚯蚓,故又名蚓突。长度不一,平均5-7厘米,直径约0.5厘米。阑尾末端游离,根部较为恒定,是盲肠三条结肠带的汇集处,并延续为阑尾纵肌。手术中常以此做为寻找阑尾的标志。
阑尾借三角形系膜与小肠系膜相连。在阑尾系膜游离缘内有阑尾血管、淋巴管和神经走行。阑尾的位置变化较大(图8-43),常见的有盆位(41.3%),即阑尾越过骨盆上口入于盆腔,贴附于闭孔内肌表面或靠近盆腔脏器;盲肠或结肠后位(29.4%),阑尾位于盲肠或升结肠后面,尖端向上,可邻接腰大肌,为腹膜后位,阑尾炎时过度后伸大腿可引起疼痛。此外还有盲肠下位(17.4%),阑尾位于盲肠后面,尖端向右下;回肠前位(7.4%)位于回肠末段前方,尖端指向右上;回肠后位(4.4%)在回肠后方,尖端指向左上方。
>
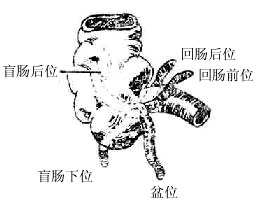
图8-43阑尾的常见位置
3.结肠
结肠colon可分为下列4部分。
(一)升结肠ascendingcolon是盲肠向上的延续,起自右髂窝,经腰方肌和右肾前方至肝右叶下方弯向左行,叫做结肠右曲,移行于横结肠,全长约15厘米。升结肠后面以结缔组织连于腹后壁,活动性小,属腹膜间位器官。
(二)横结肠transverse colon自结肠右曲至脾的下方转向下(结肠左曲)移行于降结肠,长约50厘米。全长均借横结肠系膜系于腹后壁。其两端较固定,中部系膜较长,活动度大,呈弧形下垂。一般在脐平面以上,但有时可垂至下腹甚至小骨盆腔。
(三)降结肠descending colon自结肠左曲起始,经左肾外侧缘和腰方肌前方下降,至髂嵴处移行于乙状结肠,长约20厘米,亦属于腹膜间位器官。
(四)乙状结肠sigmoid colon位于左髂窝,在髂嵴处续于降结肠,呈S形弯曲,至第三骶椎高度移行于直肠,长40-45厘米,借乙状结肠系膜系于左髂窝,属腹膜内位器官,活动度大,其长度和形态个人间差异甚大。有人系膜过长,可导致扭转。
4.盲肠和结肠壁的特点(图8-44)
盲肠和结肠具有消化管的典型结构层次。
粘膜生有半环形的皱襞,叫做结肠半月襞。每个半月襞约占肠管周长的1/3。皱襞上无绒毛。
粘膜及粘膜下组织内有大量的孤立淋巴滤泡。肌膜由内环、外纵两层平滑肌组成,但外纵层分布不均匀,主要集中于沿肠管纵行的三条带,叫做结肠带colicbands。一条位于横结肠系膜附着缘,叫系膜带。升、降结肠由于发生过程中系膜消失,故此带位于肠管外侧。一条位于大肉膜附着处,叫做网膜带。另一条位于二者之间,叫做独立带。结肠带在盲肠、升、横结肠非常明显,降、乙状结肠则逐渐变得不甚清晰。由于结肠带收缩、使结肠皱缩形成一个个向外突出的囊状,叫做结肠袋。袋与袋之间表面有横沟隔分,在钡餐灌肠时可借之区分大、小肠。浆膜层有脂肪组织聚集,形成大小不等的肠脂垂,即由脂肪组织突出物包以浆膜构成。
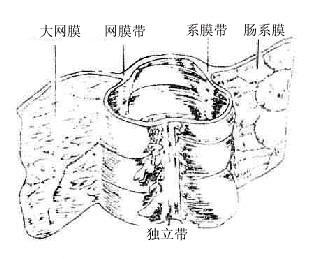
图8-44 横结肠
5.盲肠、结肠的血管、淋巴管和神经
盲肠、结肠的动脉有来自肠系膜上动脉的回结肠动脉,右结肠动脉和中结肠动脉;来自肠系膜下动脉的左结肠动脉和乙状结肠动脉。在靠近结肠边缘处它们的分支互相吻合成动脉弓(边缘动脉),再从弓发出分支分别行向肠管两侧,每支分成长、短支进入肠管壁。静脉与同名动脉伴行,分别汇入脉系膜上、下静脉。
盲肠和结肠的淋巴管可经4群淋巴结引流,即结肠上淋巴结,位于肠脂垂内或附近;结肠旁淋巴结,位于动脉弓与肠壁之间;中间淋巴结,伴于各结肠动脉周围;主淋巴结,位于肠系膜上、下动脉干根部。右半结肠汇入肠系膜上淋巴结,左半结肠汇入肠系膜下淋巴结。肠系膜上、下淋巴结和腹腔淋巴结的输出管共同组成肠干。但需注意部分结肠淋巴管经腰淋巴结汇入腰干,于结肠癌手术清扫时需予考虑。
盲肠和结肠的神经支配来自肠系膜上、下神经丛,迷走神经的副交感纤维仅支配结肠左曲以前的肠管;而降结肠和乙状结肠则由骶髓第2-4节段发出的副交感纤维支配。感觉纤维亦随交感和副交感纤维走行分别传入腰髓、脑干和骶髓。
腹腔器官的解剖步骤与方法
1.按本章第4节逐一观察腹腔各器官的形态、位置、毗邻。
2.胃的解剖方法
沿胃大弯将与胃相联属的大网膜和胃脾韧带及胃网膜左、右动脉向胃的分支剪断;再沿胃小弯将小网膜及胃左、右动脉的胃支剪断,注意勿切断胃左动脉食管支。将12指肠上部靠幽门处做双重结扎,在两结扎线之间将12指肠上部剪断。丙从贲门稍上方切断食管腹段及迷走神经发出的胃前、后支,将胃取出。
观察胃的外形及分部后,沿胃大弯纵行剪开胃壁,将胃内容冲洗干净。观察胃粘膜的皱襞及大小约1-6毫米走私的胃小区,并用放大镜观察胃小区内的胃小窝,胃小窝的底是胃腺的开口处。在幽门处观察环形的幽门瓣及其构成的基础-幽门括约肌。在切缘处的断面上分清胃壁的层次(粘膜、粘膜下层、肌层和浆膜)。
3.肝的解剖方法
在12指肠上部后方切断门静脉、肝固有动脉和胆总管。将肝向前上方抬起,同时向后将下腔静脉从腔静脉窝中推出,于近肝处切断肝静脉,注意勿将下腔静脉撕裂。在靠近腹前壁及膈下面剪断肝镰状韧带及肝圆韧带。将肝向下方拉,在膈与肝膈面之间切断肝冠状韧带前层及左、右三角韧带,并剥离肝裸区的结缔组织,再切断肝冠状韧带后层(如肝静脉未切断,此时则易于切断)。剥离肝与右肾上腺间的结缔组织,将肝取出。
清理肝门诸结构,用镊子剥离Glisson氏系统,直至各叶的分支(以门静脉系为主,剥离至右支分为前支后后支,左支分为内侧和外侧支)。也可在第二肝门剥离肝右、肝中及肝左静脉,观察它们的主干行径与叶间结构的关系。
4.12指肠和胰的解剖方法
在12指肠升部末端找到12指肠悬韧带(Treitz韧带),纵行切开腹膜,观察十二指肠悬肌。切开12指肠降部右缘和水平部下缘的腹膜壁层,将12指肠向左稍翻起,观察其后毗邻。
在观察胰的形态位置时,切断由胃12指肠动脉发出的胰12指肠上前、上后动脉和由肠系膜上动脉发出的胰12指肠下动脉的前、后支,双层结扎12指肠空肠曲,从两条结扎线间切断肠管,并剥离胰,切断脾动、静脉的胰支,将胰和12指肠一并取出。
解开十二指肠的结扎线,将12指肠上部及降部分别沿上壁和右壁剪开,冲洗干净。将标本翻置(即背面朝上),用剪刀尖和尖镊分离胆总管,直至其入于12指肠壁。顺胰腺长轴于后面中线作一横切口(勿过深),将切口两侧的腺实质修去,剥离出白色的胰管及汇入它的更细的小管。追踪胰管至胰头,可见其向后下方行,直至12指肠降部后内侧,与胆总管汇合。在胰头部还可找到另一较细的导管,其走行方向与胰体部的胰管一致,即副胰管。在12指肠降部中段后内侧壁的粘膜有一纵行的12指肠纵襞,即为胆总管和胰管斜穿肠壁所引起。其下端形成大乳头,乳头中央的小孔是胆总管和胰管的共同开口。副胰管开口处也有副(小)乳头。
5.小肠的解剖
自Treitz韧带向下约15厘米处,用线绳将空肠结扎两道,10厘米后再用线绳双层结扎,于两道结扎线间剪断空肠,并扇形剪断肠系膜,取下10厘米长的空肠。去除结扎线,将内容物冲洗干净。同法在距回盲部约10厘米处取下一段回肠。
将肠管沿肠系膜对侧缘剪开,观察并对比空、回肠的粘膜特征,在切缘处分离肠壁的层次。
6.大肠的解剖
依上法取横结肠一段(10厘米),冲洗干净后,纵行剖开,观察其粘膜特征。并对比大肠与小肠的不同。
第五节 腹部总结
一、腹前外侧壁层次
1.皮肤;2.Comper氏筋膜;3.Scarpa氏筋膜;4.腹外斜肌筋膜;5.腹外斜肌及腱膜;6.腹内斜肌;7.腹横肌;8.腹横筋膜;9;腹膜外脂肪;10.腹膜壁层
二、腹主动脉的分支





三、下腔静脉的属支
1.左髂总静脉汇成右
2.壁支 腰静脉4对

四、门静脉的主要属支及侧副循环
1.属支
(一)肠系膜上静脉
(二)脾静脉
肠系膜下静脉
(三)胃左静脉
(四)胃右静脉
(五)胆囊静脉
(六)附脐静脉
2.侧副循环
(一)门静脉→胃左静脉、食管支→ 食管静脉丛→食管静脉→半奇、奇静脉→上腔静脉。
(二)门静脉→脾静脉→肠系静脉下静脉、直肠上静脉→直肠静脉丛→

五、腹部的淋巴汇流
1. 腹壁
腹前壁脐以上浅淋巴管→腋淋巴结(胸肌淋巴结)
腹前壁脐以下浅淋巴管→腹股沟浅淋巴结
腹后壁深淋巴管→腰淋巴结→腰干→乳糜池
2. 脏器

六、腹部的神经
1. 躯体神经
(一)下6位胸神经前支——腹前外侧壁的肌肉、皮肤、腹膜壁层
(二)腰丛(T12前支的一部、L1-4前支)
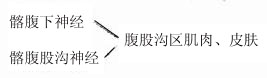
生殖股神经——提睾肌
肌支——腰大肌、腰方肌、髂肌
(三)膈神经——膈及筋膜。
2. 植物神经
(一)交感神经
内脏大神经
内脏小神经
腰交感干(节)
(二)副交感神经
迷走神经
骶髓副交感中枢——腹下神经部分纤维
(三)植物神经丛和节
腹腔神经丛(腹腔节、主动脉肾节)
副丛:膈丛、肝丛、胃丛、脾丛、肾丛、肠系膜上丛;
腹主动脉丛;
肠系膜下丛
上腹下丛。