第一节 喹诺酮类药物
第二节 磺胺类药
第三节 其他合成抗菌药
喹诺酮类quinolones是人工合成的含4-喹诺酮基本结构,对细菌DNA螺旋酶(DNA gyrase)具有选择性抑制作用的抗菌药物。目前发展迅速,临床广为使用。
一、喹诺酮类药物概述
(一)简史
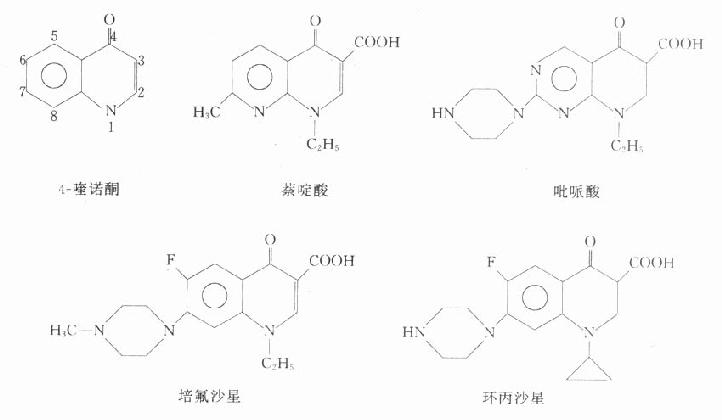
萘啶酸(nalidixic acid)是1962年用于临床的第一个喹诺酮类药(实是萘啶酮),抗菌谱窄,口服吸收差,副作用多,现已不用。吡哌酸(pipemidic acid)抗菌活性强于萘啶酸,口服少量吸收,不良反应较萘啶酸少,可用于敏感菌的尿路感染与肠道感染。1979年合成诺氟沙星(norfloxacin),随又合成一系列含氟的新喹诺酮类药,通称为氟喹诺酮类(fluoroquinolones)。
(二)化学结构与作用关系
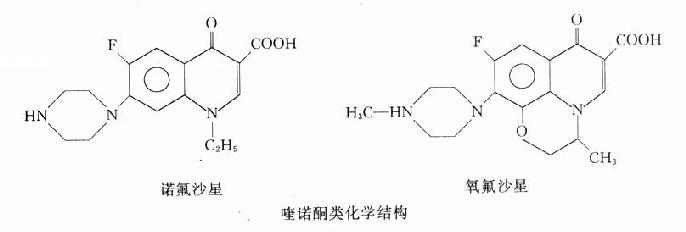
本类药物的构效关系研究表明:4-喹诺酮母核的3位均有羧酸基,6位引入氟原子可增强抗菌作用并对金葡菌有抗菌活性;7位引进哌嗪环可提高对金葡菌及绿脓杆菌的抗菌作用(如诺氟沙星),哌嗪环被甲基哌嗪环取代(如培氟沙星),则脂溶性增加,肠道吸收增强,细胞的穿透性提高,半衰期延长。在8位引进第二个氟原子,可进一步提高肠道吸收,延长半衰期(如洛美沙星等),N-1修饰以环丙基团(环丙沙星)或噁嗪基团(氧氟沙星)可扩大抗菌谱,增强对衣原体、支原体及分支杆菌(结核杆菌与麻风杆菌等)的抗菌活性,噁嗪环还可提高水溶性,使药物在体内不被代谢,以原形经尿排泄。
(三)抗菌作用机制
喹诺酮类通过抑制DNA螺旋酶作用,阻碍DNA合成而导致细菌死亡。大肠杆菌的DNA螺旋酶是四叠体结构的蛋白,由2个A亚单位与2个B亚单位组成,分子量分别为105kD与95kD(见图42-1)。细菌在合成DNA过程中,DNA螺旋酶的A亚单位将染色体DNA正超螺旋的一条单链(后链)切开,接着B亚单位使DNA的前链后移,A亚单位再将切口封住,形成了负超螺旋。根据实验研究,氟喹诺酮类药并不是直接与DNA螺旋酶结合,而是与DNA双链中非配对碱基结合,抑制DNA抑螺旋酶的A亚单位,使DNA超螺旋结构不能封口,这样DNA单链暴露,导致mRNA与蛋白合成失控,最后细菌死亡。
本类药体外对DNA螺旋酶的半抑制浓度(IC50)与其对细菌的MIC呈一定的平行关系。哺乳动物的细胞内也含有生物活性与细菌DNA螺旋酶相似的酶,称为拓朴异构酶Ⅱ(topoisomerase Ⅱ)。氟喹诺酮类药对人体细胞拓朴异构酶Ⅱ影响较小(见表42-1)。从该表可见氧氟沙星与环丙沙星对动物细胞内拓朴异构酶Ⅱ的作用明显比依诺沙星与萘啶酸小,IC50很高,选择指数很大。这可能是氧氟沙星与环丙沙星不良反应较少的原因。
图42-1 喹诺酮类药物-DNA结合抑制DNA螺旋酶活性的示意图
图中实心和斜线长方形示喹诺酮类药物分子,A、B为DNA螺旋酶的A、B亚单位。在DNA螺旋酶作用下,DNA双链打开,而药物分子嵌入双链。与非配对碱基结合,阻碍DNA双链封口
(四)细菌耐药机制
氟喹诺酮类药物广泛应用后,已出现细菌耐药性。耐药机理研究证实主要是染色体突变,不存在质粒介导的耐药性。耐药机制有二:①细菌DNA螺旋酶的改变,与细菌高浓度耐药有关;②细菌细胞膜孔蛋白通道的改变或缺失与低浓度耐药有关。耐药菌株DNA螺旋酶的活性改变主要由于gyrA基因突变所致。
(五)氟喹诺酮类药理学共同特性
①抗菌谱广,尤其对革兰阴性杆菌包括绿脓杆菌在内有强大的杀菌作用,对金葡菌及产酶金葡菌也有良好抗菌作用;某些品种对结核杆菌,支原体,衣原体及厌氧菌也有作用;②细菌对本类药与其他抗菌药物间无交叉耐药性;③口服吸收良好,部分品种可静脉给药;体内分布广,组织体液浓度高,可达有效抑菌或杀菌水平;血浆半衰期相对较长,大多为3~7小时以上。血浆蛋白结合率低(14%~30%),多数经尿排泄,尿中浓度高;④适用于敏感病原菌所致的呼吸道感染、尿路感染、前列腺炎,淋病及革兰阴性杆菌所致各种感染,骨、关节、皮肤软组织感染;⑤不良反应少(5%~10%),大多轻微,常见的有恶心、呕吐、食欲减退、皮疹、头痛、眩晕。偶有抽搐精神症状,停药可消退。
表42-1 喹诺酮类药物对大肠杆菌和哺乳动物细胞DNA旋转酶的选择作用
| 药物 |
IC50(mg/L) |
选择指数
B/A |
A
大肠杆菌KL-16DNA螺旋酶 |
B
胎牛胸腺局部拓朴异构酶Ⅱ |
| 氧氟沙星 |
0.76 |
1870 |
2461 |
| 环丙沙星 |
0.13 |
155 |
1192 |
| 依诺沙星 |
1.72 |
93 |
54 |
| 萘啶酸 |
23.0 |
385 |
17 |
二、各种喹诺酮类药特点
对革兰阴性菌的抗菌作用较萘啶酸强,对革兰阳性和部分绿脓杆菌有一定作用。口服400mg后血浓度达不到治疗效果,但尿中浓度高,可达900mg/L以上,主要用于治疗尿路和肠道感染。
是第一个氟喹诺酮类药,抗菌谱广,抗菌作用强,对革兰阳性和阴性菌包括绿脓杆菌均有良好抗菌活性,明显优于吡哌酸。口服吸收约35%~45%;易受食物影响,空腹比饭后服药的血浓度高2~3倍,血浆蛋白结合率为14%,体内分布广,组织浓度高,药物消除半衰期为3~4小时。主要用于尿路及肠道感染。
抗菌活性强,对革兰阳性菌(包括甲氧西林耐药金葡菌,MRSA)革兰阴性菌包括绿脓杆菌均有较强作用;对肺炎支原体,奈瑟菌病,厌氧菌及结核杆菌也有一定活性。对感染小鼠的保护效果明显强于诺氟沙星、依诺沙星。口服吸收快而完全,血药浓度高而持久,血浆消除半衰期为5~7小时,药物体内分布广,尤以痰中浓度较高,70%~90%药物经肾排泄,48小时尿中药物浓度仍可达到对敏感菌的杀菌水平,胆汁中药物浓度约为血药浓度的7倍左右。
抗菌谱和抗菌活性和诺氟沙星相似,对厌氧菌作用较差。口服吸收好,不受食物影响,血药浓度介于诺氟沙星与氧氟沙星之间,口服后约50%~65%经肾排泄,消除半衰期为3.3~5.8小时。副作用以消化道反应为主,偶有中枢神经系统毒性反应。
抗菌谱广与诺氟沙星相似,抗菌活性略逊于诺氟沙星,对军团菌及MRSA有效,对绿脓杆菌的作用不及环丙沙星。口服吸收好,生物利用度为90%~100%。血药浓度高而持久,半衰期可达10小时以上,体内分布广泛,尚可通过炎症脑膜进入脑脊液。
环丙沙星(ciprofloxacin)又名环丙氟哌酸
抗菌谱广,体外抗菌活性为目前在临床应用喹诺酮类中最强,对耐药绿脓杆菌,MRSA,产青霉素酶淋球菌、产酶流感杆菌等均有良效,对肺炎军团菌及弯曲菌亦有效,一些对氨基甙类、第三代头孢菌素等耐药的革兰阴性和阳性菌对本品仍然敏感。口服后本品生物利用度为38%~60%,血浓度较低,静脉滴注可弥补此缺点。半衰期为3.3~5.8小时,药物吸收后体内分布广泛。
抗菌谱广,体外抗菌作用与诺氟沙星、氧氟沙星、氟罗沙星相似,但比环丙沙星弱;体内抗菌活性比诺氟沙星与氧氟沙星强,但不及氟罗沙星。本品口服吸收好,生物利用度为85%,血药浓度高而持久,半衰期约7小时,体内分布广,药物经肾排泄。
氟罗沙星(fleroxacin)又名多氟沙星
抗菌谱广,体外抗菌活性略逊于环丙沙星,但其体内抗菌活性强于现有各喹诺酮药。口服吸收好,生物利用度达99%。口服同剂量(400mg)的血药浓度比环丙沙星高2~3倍,半衰期为9小时。体内分布广,药物经肾排泄,约为给药量50%~60%。
表42-2 几种常用氟喹诺酮类药的药代动力学参数
| 药物 |
单次口服剂量(mg) |
Cmax(mg/L) |
t1/2kel(h) |
绝对生物利用度(%) |
Vd(L) |
总清除率(L/h) |
原药尿中排泄率(%) |
粪便排泄率(%) |
| 诺氟沙星 |
400 |
1.58 |
3~4 |
35~45 |
>100 |
51.6 |
25~30 |
28 |
| 培氟沙星 |
400 |
3.80 |
7.5~11 |
90~100 |
139 |
8.94 |
11 |
|
| 依诺沙星 |
400 |
3.70 |
3.3~5.8 |
80~89 |
175 |
21.0 |
52 |
18 |
| 氧氟沙星 |
400 |
5.60 |
5.0~7.0 |
85~95 |
120 |
12.84 |
70~80 |
4 |
| 环丙沙星 |
500 |
2.56 |
3.3~4.9 |
38~60 |
307 |
39.12 |
29~44 |
15 |
三、应用注意事项
1.对幼年动物可引起软骨组织损害,故不宜用于妊娠期妇女和骨骼系统未发育完全的小儿。药物可分泌于乳汁,乳妇应用时应停止哺乳。
2.可引起中枢神经系统不良反应,不宜用于有中枢神经系统病史者,尤其是有癫痫病史的患者。
3.可抑制茶碱类、咖啡因和口服抗凝血药在肝中代谢,使上述药物浓度升高引起不良反应。产生上述相互作用最显著者为依诺沙星、其次为环丙沙星与培氟沙星,氧氟沙星无明显影响。因此应避免与有相互作用的药物合用,如有指征合用时,应对有关药物进行必要的监测。
4. 制酸药的同时应用,可形成络合物而减少其自肠道吸收,宜避免合用。
5.肾功能减退者应用主要经肾排的药物如氧氟沙星和依诺沙星应减量。
磺胺类药是三十年代发现的能有效防治全身性细菌性感染的第一类化疗药物。在临床上现已大部被抗生素及喹诺酮类药取代,但由于磺胺药有对某些感染性疾病(如流脑、鼠疫)、具有疗效良好,使用方便、性质稳定、价格低廉等优点,故在抗感染的药物中仍占一定地位。磺胺类药与磺胺增效剂甲氧苄啶合用,使疗效明显增强,抗菌范围增大。
【结构和分类】 磺胺类药是人工合成的氨苯磺胺衍生物。氨苯磺胺分子中的磺酰胺基上一个氢原子(R1)被杂环取代可得到口服易吸收的,用于全身性感染的磺胺药如磺胺嘧啶,磺胺异噁唑,磺胺甲噁唑等。如将氨苯碘胺分子中的对位氨基上一个氢原子(R2)取代则可得到口服难吸收的,用于肠道感染的磺胺药如柳氮磺胺吡啶等等。此外,还有外用磺胺药如磺胺嘧啶银等。
【药理学特点】 ①抗菌谱广,对金葡菌、溶血性链球菌、脑膜炎球菌,志贺菌属,大肠杆菌、伤寒杆菌,产气杆菌及变形杆菌等有良好抗菌活性,此外对少数真菌,衣原体、原虫(疟原虫和弓形体也有效);②细菌对各种磺胺药间有交叉耐药性;③磺胺药中有可供局部应用,肠道不易吸收及口服易吸收者,后者吸收完全血药浓度高,组织分布广;④磺胺嘧啶(SD)、磺胺甲噁唑(SMZ)脑膜通透性好,脑脊液内药物浓度高;⑤主要经肝代谢灭活,形成乙酰化物后溶解度低,易引起血尿,结晶尿及肾脏损害;⑥不良反应较多,常见有恶心、呕吐、皮疹、发热、溶血性贫血,粒细胞减少,肝脏损害、肾损害等。
【作用机制】 磺胺药是抑菌药,它通过干扰细菌的叶酸代谢而抑制细菌的生长繁殖。与人和哺乳动物细胞不同,对磺胺药敏感的细菌不能直接利用周围环境中的叶酸,只能利用对氨苯甲酸(PABA)和二氢蝶啶,在细菌体内经二氢叶酸合成酶的催化合成二氢叶酸,再经二氢叶酸还原酶的作用形成四氢叶酸。四氢叶酸的活化型是一碳单位的传递体,在嘌呤和嘧啶核苷酸形成过程中起着重要的传递作用。磺胺药的结构和PABA相似,因而可与PABA竞争二氢叶酸合成酶,障碍二氢叶酸的合成,从而影响核酸的生成,抑制细菌生长繁殖。
【各种磺胺药特点】
1.用于全身性感染的磺胺药 口服易吸收的磺胺药,可用于治疗全身感染,根据血浆t1/2长短将药物分为三类:短效类(<10小时)、中效类(10~24小时)和长效类(>24小时)。短效和中效磺胺药抗菌力强,血中或其他体液中浓度高,临床最为常用;长效磺胺药抗菌力弱,血药浓度低,且过敏反应多见,许多国家已淘汰不用。
磺胺异噁唑(sulfafurazole,sulfisoxazole,SIZ)又名菌得清
是短效磺胺药,血浆t1/2为5~7小时,乙酰化率较低。尿中浓度最高,可达1000~2000mg/L,适于治疗尿路感染。在尿中不易析出结晶。每日需服药4次,消化道反应多见。
中效磺胺药,口服易吸收,给药后3~4小时,血药浓度达峰值,血浆t1/2为10~13小时。抗菌力强,血浆蛋白结合率最低约25%,易透过血脑屏障,脑脊液浓度可达血浆浓度的40%~80%。是治疗流行性脑脊髓膜炎的首选药物,也适用于治疗尿路感染。但在尿中易析出结晶,需注意对肾的损害。
磺胺甲噁唑(sulfamethoxazole,sinomin,SMZ)又名新诺明
是中效磺胺药,血浆t1/2为10~12小时。抗菌作用与SIZ相似。蛋白结合率较高(60%~80%),脑脊液浓度不及SD,尿中浓度虽低于SIZ但与SD接近,故也适用于治疗尿路感染。在酸性尿液中可析出结晶而损害肾,需注意碱化尿液。
磺胺甲氧嘧啶(sulfamethoxydiazine,SMD)
是长效磺胺药,血浆t1/2为30~40小时。抗菌力较弱。在体内维持时间较长,可每日服药一次。乙酰化率低,尿中溶解度高,不易析出结晶。
磺胺多辛(sulfadoxine,SDM′)又名周效磺胺
是长效磺胺药,血浆t1/2为150~200小时。在体内维持时间最长,可每3~7日服药一次。抗菌力较弱,适于轻症感染及预防链球菌感染,对疟疾等也有效。
2.用于肠道感染的磺胺药
柳氮磺吡啶(sulfasalazine,salicylazosulfapyridine)
口服吸收较少,对结缔组织有特殊的亲和力并从肠壁结缔组织中释放出磺胺吡啶而起抗菌、抗炎和免疫抑制作用。适于治疗非特异性结肠炎,长期服用可防止发作。由于疗程长,易发生恶心,呕吐皮疹及药热等反应。
3.外用磺胺药
磺胺嘧啶银(sulfadiazine silver)
能发挥SD及硝酸银两者的抗菌作用,抗菌谱广,对绿脓杆菌抑制作用强大,尚有收敛作用,能促进创面的愈合,适用于二度或三度烧伤。
又名甲磺灭脓,是对位氨甲基磺胺药物,因此其抗菌作用不受脓液和坏死组织的影响。对绿脓杆菌、金葡菌及破伤风杆菌有效。能迅速渗入创面及焦痂中,并能促进创面上皮生长愈合及提高植皮成活率。适用于烧伤和大面积创伤后感染。
其钠盐水溶液(15%~30%)接近中性,局部应用几乎无刺激性,穿透力强。用于治疗沙眼,结膜炎和角膜炎等。
一、甲氧苄啶
又名磺胺增效剂,抗菌谱和磺胺药相似,但抗菌作用较强,对多种革兰阳性和阴性细菌有效。最低抑菌浓度常低于10mg/L。单用易引起细菌耐药性。
TMP的抗菌作用机制是抑制细菌二氢叶酸还原酶,使二氢叶酸不能还原成氢叶酸,阻止细菌核酸的合成。因此,它与磺胺药合用,可使细菌的叶酸代谢遭到双重阻断,增强磺胺药的抗菌作用达数倍至数十倍,甚至出现杀菌作用,而且可减少耐药菌株的产生,对磺胺药已耐药的菌株也可被抑制。TMP还可增强多种抗生素(如四环素、庆大霉素等)的抗菌作用。
口服吸收迅速而完全,血浆浓度高峰常在服药后1~2小时内达到。迅速分布全身组织及体液,肺、肾和痰液中。大部分以原形由肾排泄,尿中浓度约高出血浆浓度100倍,血浆t1/2约为10小时,和SMZ相近。
TMP常与SMZ或SD合用,治疗呼吸道感染、尿路感染、肠道感染和脑膜炎、败血症等。对伤寒、副伤寒疗效不低于氨苄西林,也可与长效磺胺药合用于耐药恶性疟的防治。
TMP毒性较小,不致引起叶酸缺乏症。大剂量(0.5g/日以上)长期用药可致轻度可逆性血象变化如白细胞减少、巨幼红细胞性贫血,必要时可注射四氢叶酸治疗。
二、硝基呋喃类药
本类药物抗菌谱广,且不易产生耐药性,对多种细菌的抑菌浓度为5~10mg/L,主要用于治疗尿路感染。
又名呋喃坦啶(furadantin),对大肠杆菌、金葡萄、表葡萄、腐生葡萄球菌和肠球菌属均具抗菌作用。口服吸收迅速而完全。在体内约50%很快被组织破坏,其余以原形迅速自肾排出。血浆t1/2约20分钟。血药浓度很低,不适用于全身感染的治疗。但尿中浓度高,一般剂量下可达50~250mg/L以上。主要用于敏感菌所致铁急性肾炎、肾盂肾炎、膀胱炎、前列腺炎、尿道炎等尿路感染。酸化尿液可增强其抗菌活性。消化道反应较常见。剂量过大或肾功能不全者可引起严重的周围神经炎。偶见过敏反应。
又名痢特灵,体外对沙门菌属、志贺菌属、大肠杆菌、肠杆菌属、金葡菌、粪肠球菌、霍乱弧菌和弯曲菌属均有抗菌作用。口服吸收少(5%),肠内浓度高,主要用于肠炎和菌痢。也可用于尿路感染、伤寒、副伤寒和霍乱。国内也曾试治溃疡病。不良反应同呋喃妥因。
制剂与用法
吡哌酸(pipemidic acid,PPA)成人1.5~2g/日,分2~4次服;儿童30~40mg/kg/日,分3次服。
诺氟沙星(norfloxacin,氟哌酸)成人0.4g/次,2次/日。静滴每次200mg,2~3次/日。
氧氟沙星(ofloxacin,氟嗪酸)成人0.3g/次,2次/日。静滴每次200mg,2~3次/日。
培氟沙星(pefloxacin,甲氟哌酸)成人0.4g/次,2次/日。
环丙沙星(ciprofloxacin,环丙氟哌酸)成人0.5g/次,1~2次/日。静滴每次100~200mg,2次/日。
依诺沙星(enoxacin,氟啶酸)成人0.1~0.2g/次,3次/日。
洛美沙星(lomefloxacin)成人0.2g/次,每日2次。
氟罗沙星(fleroxacin)成人0.4g/次,1次/日。
磺胺嘧啶(sulfadiazine,SD)成人1g/次,首剂加倍,2次/日,同服等量碳酸氢钠。治疗流脑小儿0.2~0.3g/kg/日,成人2g/次,4次/日。钠盐可深部肌内注射,或用生理盐水稀释,使浓度低于5%,缓慢静脉注射或静脉滴注。
磺胺甲噁唑(sulfamethoxazole,sinomin,SMZ,新诺明)成人1g/次,首剂加倍,2次/日,儿童25mg/kg/次,2次/日。复方新诺明片,每片含SMZ0.1g,TMP0.02g。成人2片/次,2次/日。
磺胺多辛(sulfadoxine,sulfadimoxine,SDM′,周效磺胺)0.5~1.0g/次,首剂1g,每3~7日服药1次。
柳氮磺吡啶(salicylazosulfapyridine,SASP)1~1.5g/次,3~4次/日,症状好转后减为0.5g/次。
磺胺醋酰钠(sulfacetamidesodium,SA)用10%~30%水溶液,滴眼用。
磺胺米隆(sulfamylone,SML,甲磺灭脓)5%~10%溶液湿敷或5~10%软膏涂敷,或用其散剂撒布。
磺胺嘧啶银(sulfadiazine siliver,SD-Ag)用1%~2%软膏或乳膏涂敷创面,也可用乳膏油纱布包扎创面。
甲氧苄啶(trimethoprim,TMP,磺胺增效剂)0.1~0.2g/次,2次/日,小儿5~10mg/kg/日,分2次服用。
呋喃妥因(nitrofurantoin)成人0.05~0.1g/次,4次/日;儿童5~10mg/kg/日,分4次服,连续服用不宜超过两周。
呋喃唑酮(furazolidone,痢特灵)成人0.1g/次,3~4次/日;儿童5~10mg/kg/日,分4次服,5~7天为一疗程。