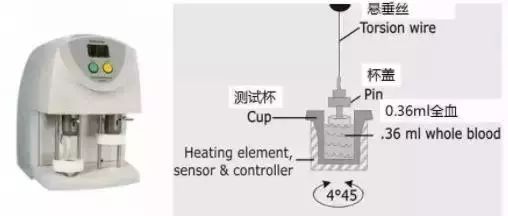
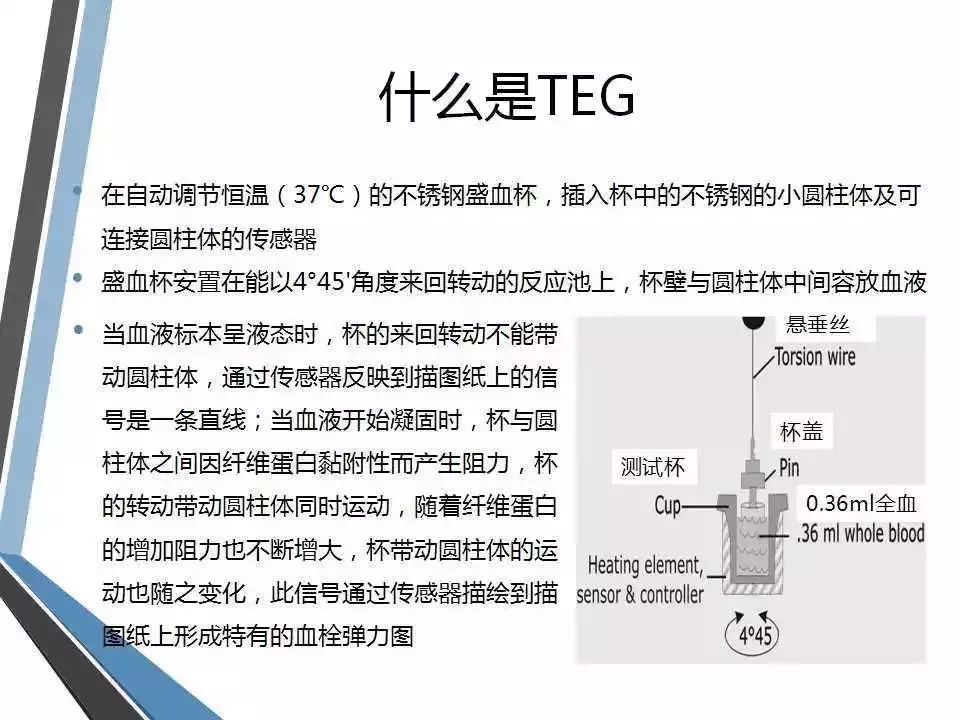
什么是 TEG
通过物理防范模拟人体内环境下整个凝血过程的检测系统在自动调节恒温(37度)的不锈钢盛血杯,插入杯中的不锈钢的小圆柱体及克连接圆柱体的传感器。








为什么要做血栓弹力图
凝血功能的异常在血液肿瘤患者中非常常见,如病初的高凝状态,门冬酰胺酶化疗后的低凝状态,以及骨髓抑制期的血小板缺乏状态,这些异常,我们通常通过监测凝血常规及血常规来发现并给予抗凝或者输血治疗。
但是,单纯凝血指标的异常并不能完全反映机体的凝血功能,就像血小板数量的减少并不代表其功能的相应低下,而凝血常规不能反映血小板和凝血级联反应的相互作用。基于此,血栓弹力图逐渐被广泛地应用到临床中来,这项检查可以更加全面、有效地判断患者的凝血功能。
了解血栓弹力图(thromboelastrography,TEG) 最早由Hartert研制,其设备通过一个恒定的旋转力促使少量血液形成黏弹性血块并将血块强度转换为输出信号,以全血黏弹性为基础产生扫描轨迹,完整地展现了凝血系统组成。
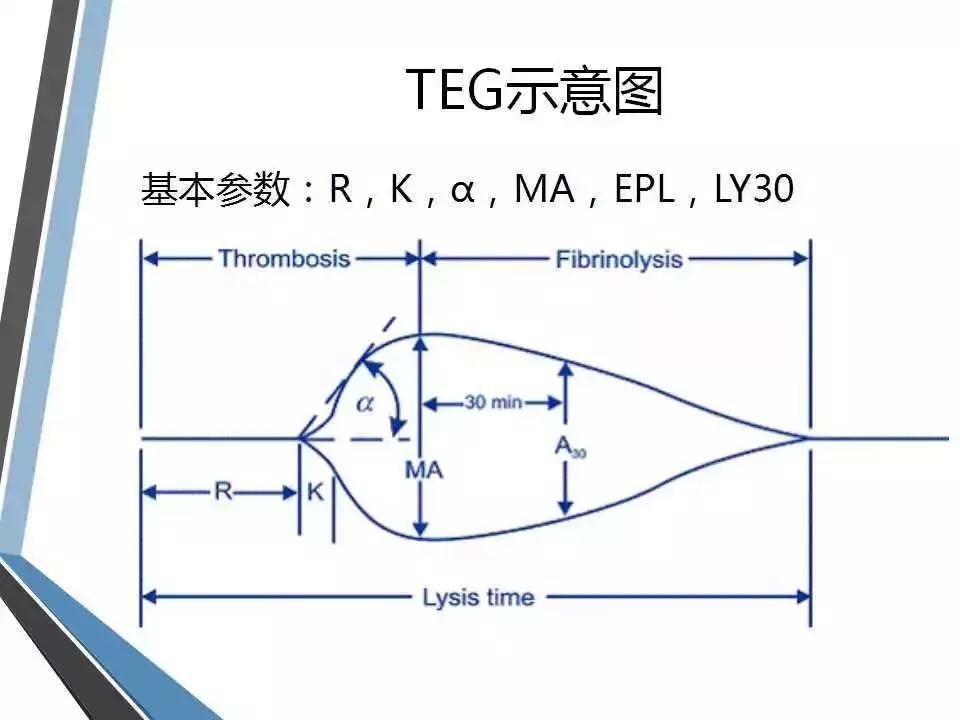
TEG图形描记过程中,主要参数如下。
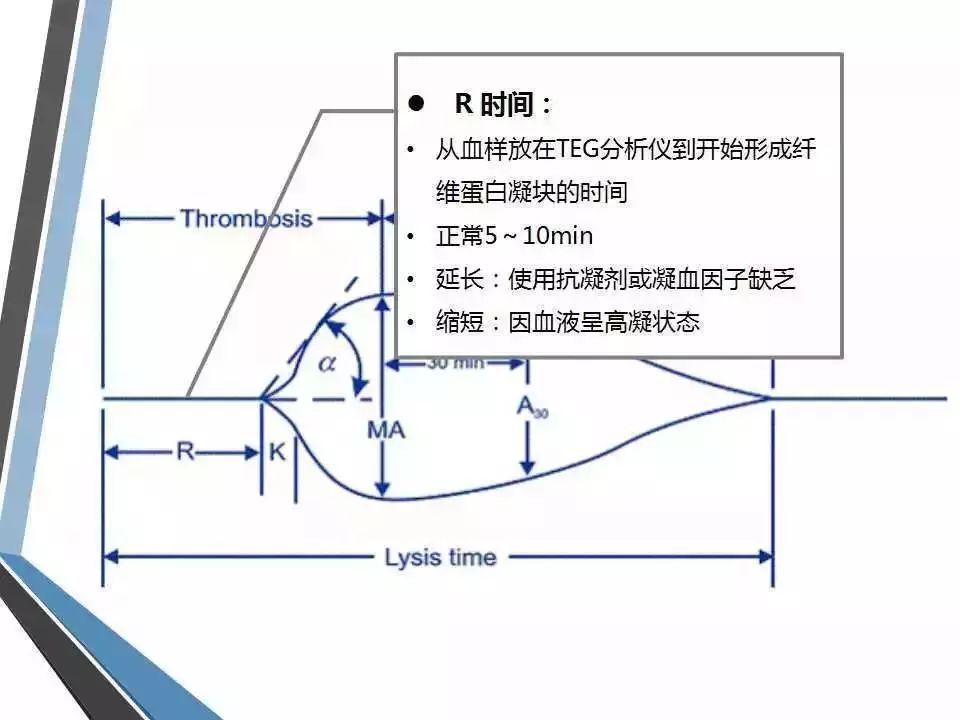
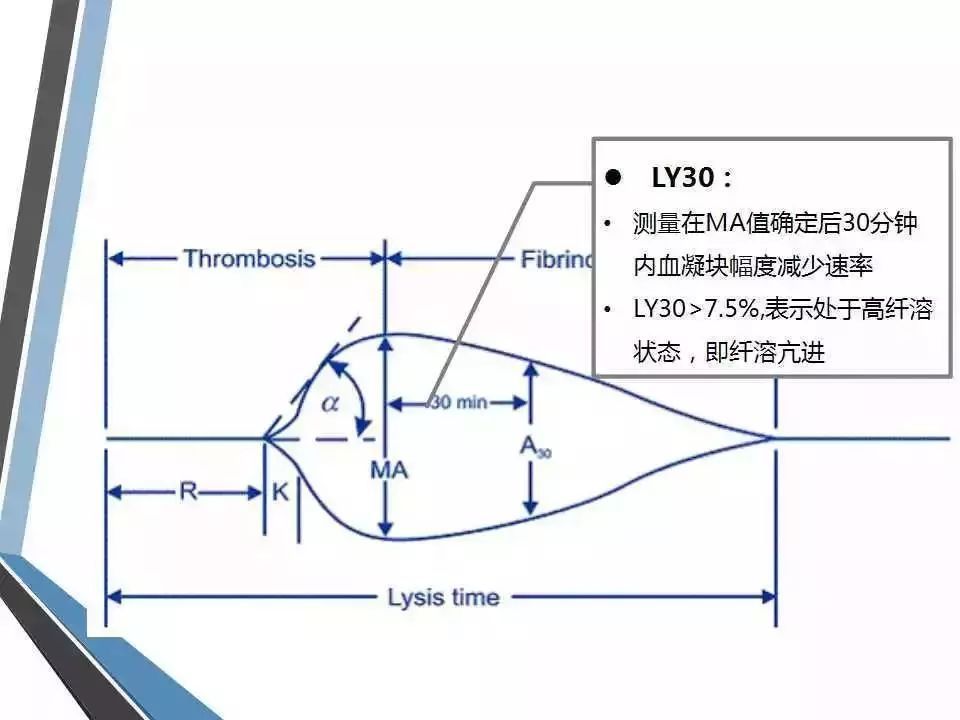
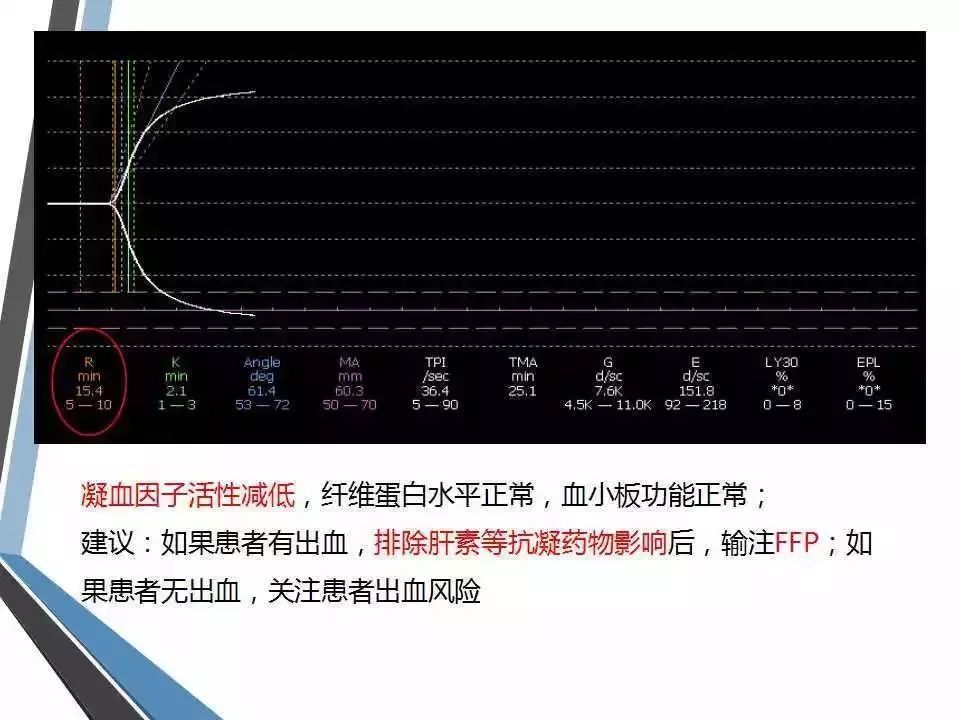
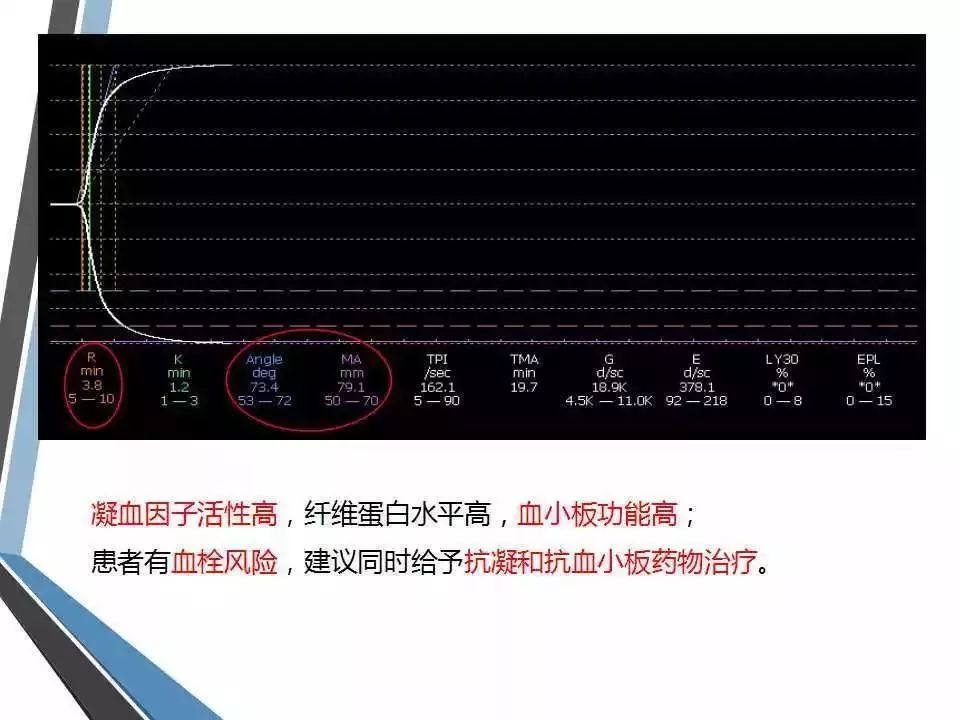
(1) 凝血反应时间(R,reaction time):指凝血系统启动到纤维蛋白凝块开始形成的时间,反映了凝血因子的综合作用,参考范围为5~10分钟。很大程度上反映了凝血因子的储备,类似于凝血常规中的凝血酶原时间和活化部分凝血活酶时间。若R值延长,提示凝血因子缺乏或者受抗凝剂的影响,呈低凝状态,出血风险大,相反则提示凝血因子活性增强,呈高凝状态,血栓形成风险大。
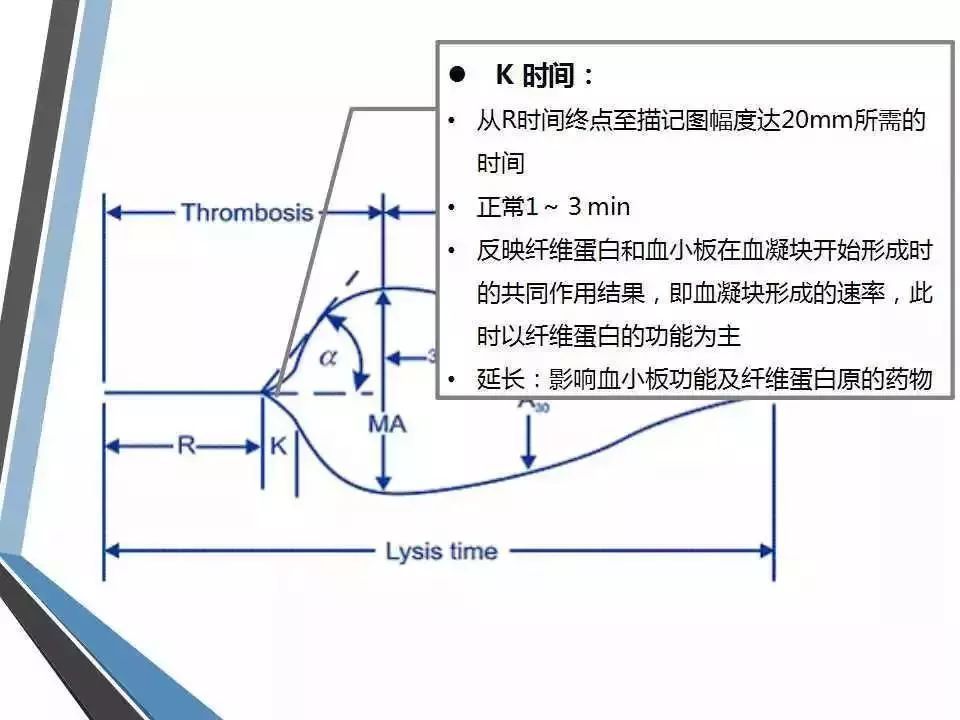
(2) 血液凝固时间(K):凝血开始至TEG描记图振幅达20mm所需的时间,参考范围为1~3分钟。
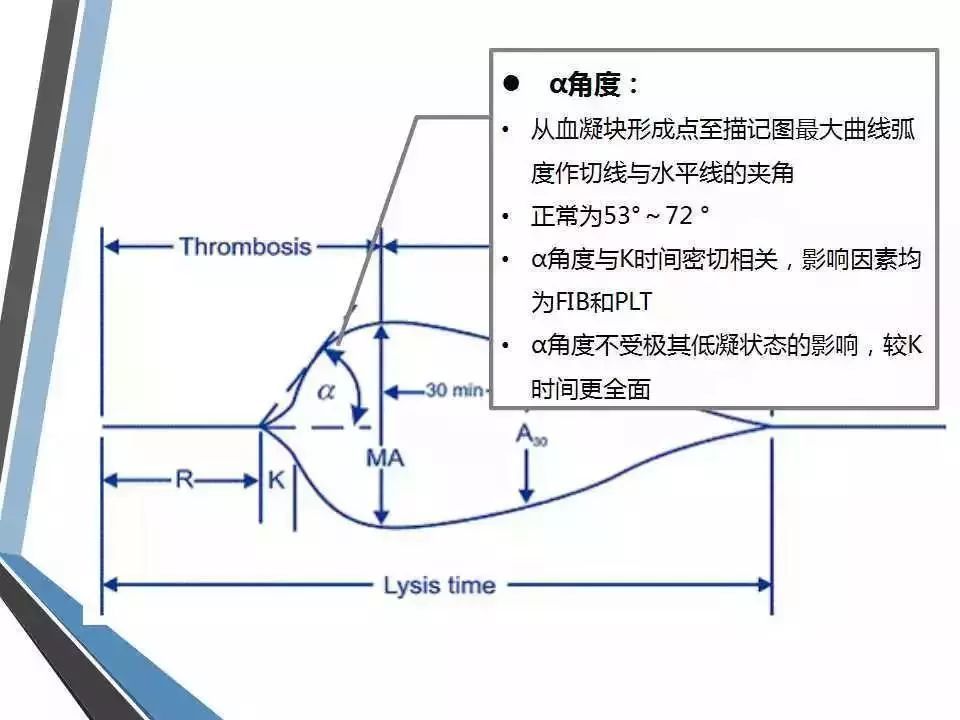
(3) 凝固角(α):血凝块形成点到曲线最大弧度作水平线和切线的夹角,与K值共同反映纤维蛋白水平和部分血小板的功能,参考范围为53°~72°。若K值延长、α角缩小,提示纤维蛋白水平或功能低下,可补充冷沉淀纠正;相反则提示纤维蛋白水平或功能增强,需行降纤治疗。
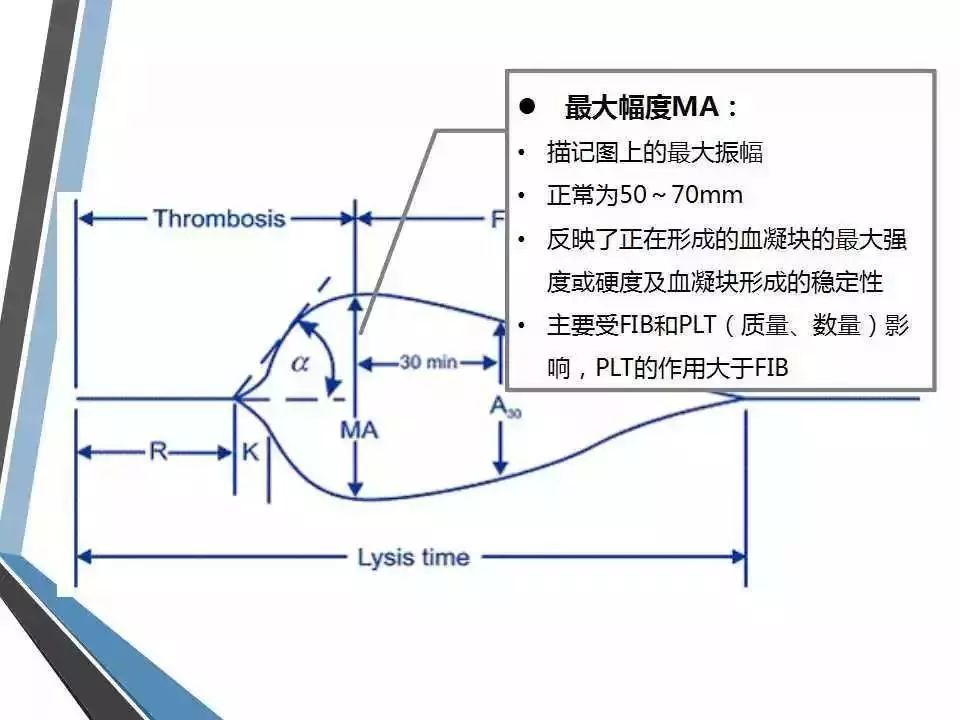
(4) 最大振幅(MA):血凝块的最大强度或硬度,主要反映血小板的数量及功能,参考范围为50~70mm。若MA值增大,提示血小板活性增高,相反则提示血小板活性低下,如有出血,可补充血小板纠正。
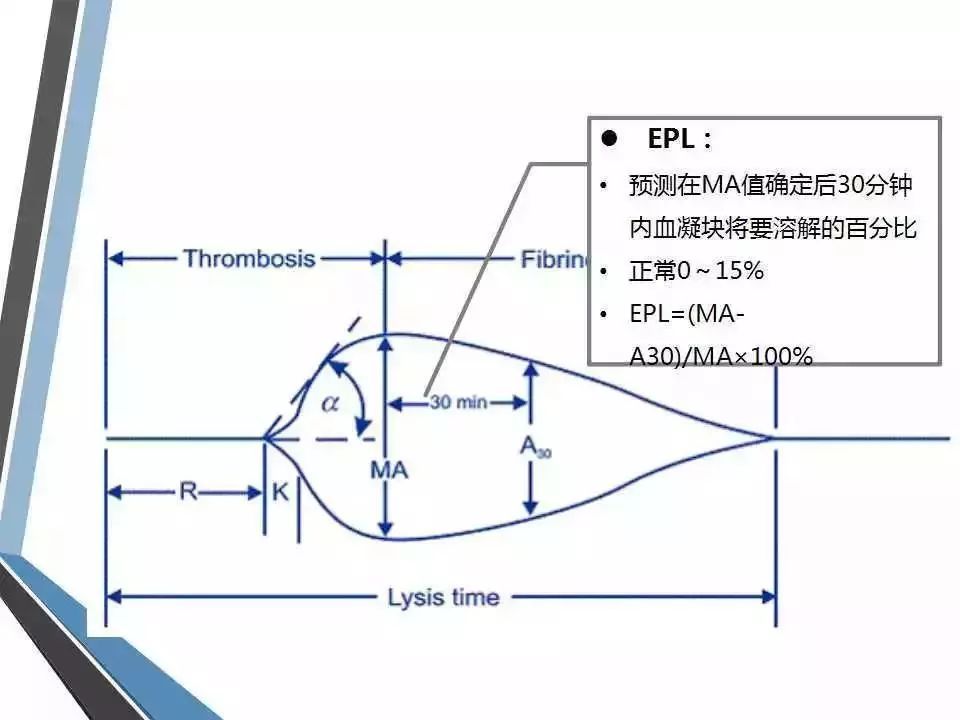
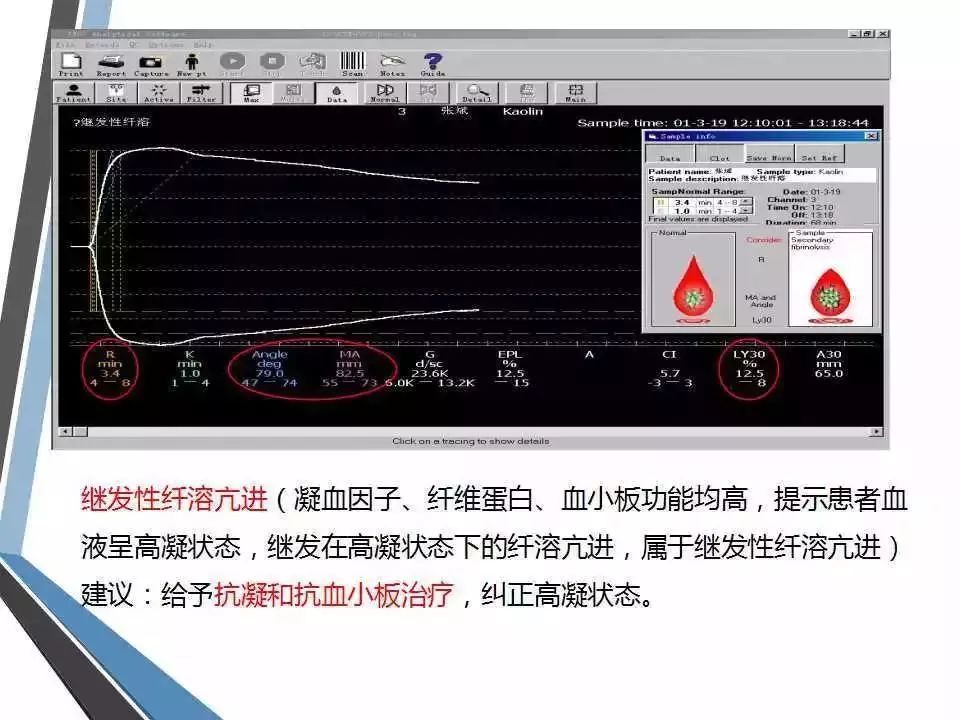
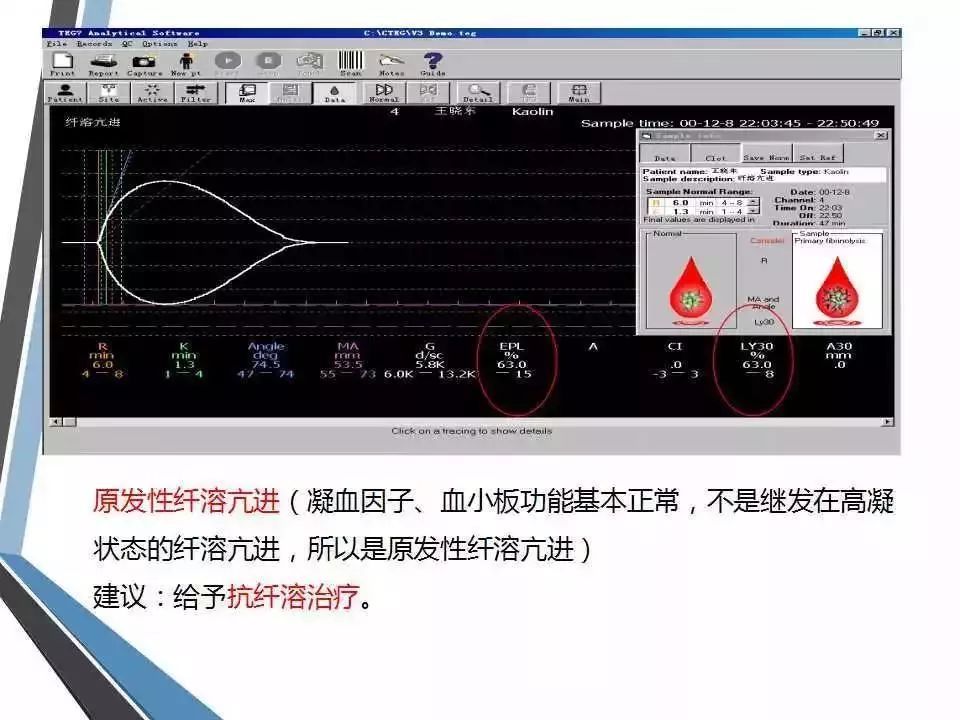
(5) MA后30min血凝块减少速率(LY30):指MA确定后30min内血块消融的比例,反映纤溶状态,参考范围为0~75%。若LY30增大,提示纤溶亢进。
(6) 综合凝血指数(CI):是由R、K、α角及MA结合推算出,反映凝血的综合状态,参考范围为-3~3。CI>3提示高凝,CI<-3提示低凝。
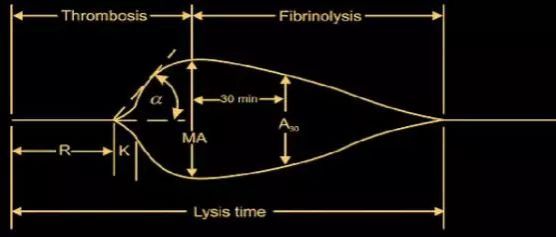
图 TEG相关参数(图片来源于网络)
TEG的优势
传统凝血指标主要为血小板计数、纤维蛋白原浓度、凝血酶原时间、激活部分凝血酶原时间和凝血时间,但这些方法只能反映凝血全过程中片段性、部分性变化,与临床的凝血功能障碍的相关性不佳,难以全面预测凝血和血栓风险,判断预后。而TEG能够对凝血因子、血小板聚集功能及纤维蛋白等进行综合评价,得出的结果更接近体内凝血的发生、发展。
传统凝血指标的实验室检测约45~60分钟,耗时较长,而TEG操作简便,并可在短时间内快速报告结果,医生可以在检验运行的同一时间观察到TEG描记曲线和对应的凝血功能异常,及早进行处理。
TEG的临床应用
(1)监测凝血功能。全面展现血凝块发生发展的全过程,描述患者凝血状况的全貌和血凝块形成的速率、强度、纤溶水平。比传统的凝血功能检查有更高的灵敏度及准确性。
(2)指导成分输血。单纯依据传统的凝血常规及血常规指标判定是否输血具有一定的局限性,如由于化疗药物引起血小板计数减低时,传统的方法无法准确地预测出患者是否有出血倾向,一般都只是简单依靠患者的血小板计数值来确定是否输注血小板,而通过TEG可以更好地反应机体的凝血功能状态,使临床输血更加合理,有效。
(3)评估肝素及抗血小板治疗效果。通过评估患者应用肝素或抗血小板药物后的疗效,预测其出血和血栓风险,指导治疗。
另外,在创伤失血、手术、病理产科、严重感染等多方面监测和指导凝血功能异常及防治。
TEG的局限性
1) 监测中的温度必须在37℃。
2) 正常值范围较大。
3) 在用于药物疗效评价时容易受到肝药酶P450系统的影响。
4) 无法监测到血小板和血管内皮所导致的凝血功能障碍。
血栓弹力图究竟能“弹”什么?
定义
血栓弹力图(thromboela-stogram,TEG)是反映血液凝固动态变化(包括纤维蛋白的形成速度,溶解状态和凝状的坚固性,弹力度)的指标。

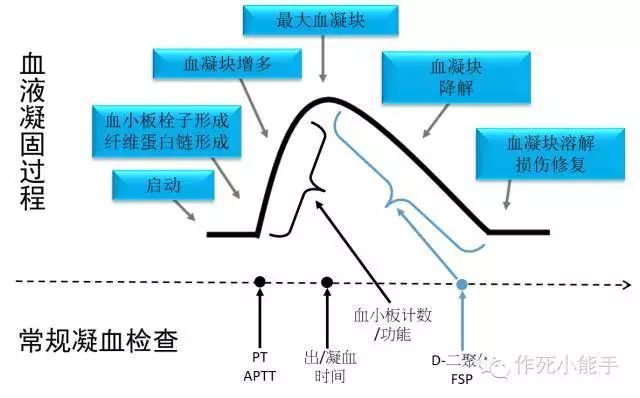
↓血液凝固过程和常规凝血检查的对应关系
↓血栓弹力图的原理
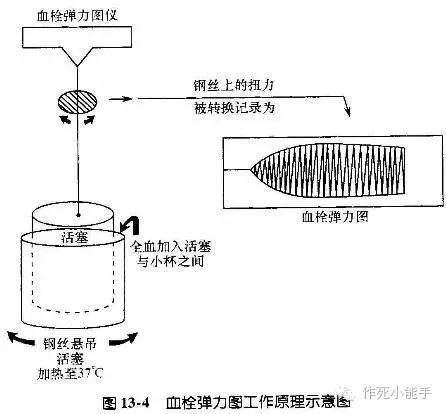
如图,...(省略一百字),根据钢丝/探针的振幅绘制出描记图,这个图的轮廓就是血栓弹力图。
本底
↓如果人为将凝血过程分为几个阶段,相对应的TEG是酱婶儿的:
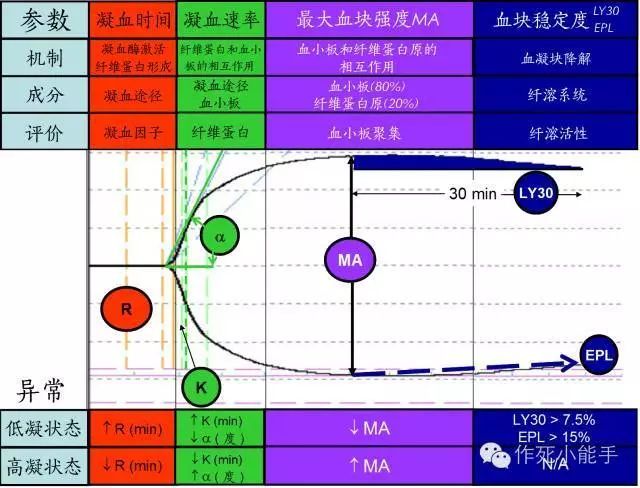
需要关注的参数就是中间最惹眼的几个圆圈圈。知道这几个参数是啥意思,就基本能看懂本底图。
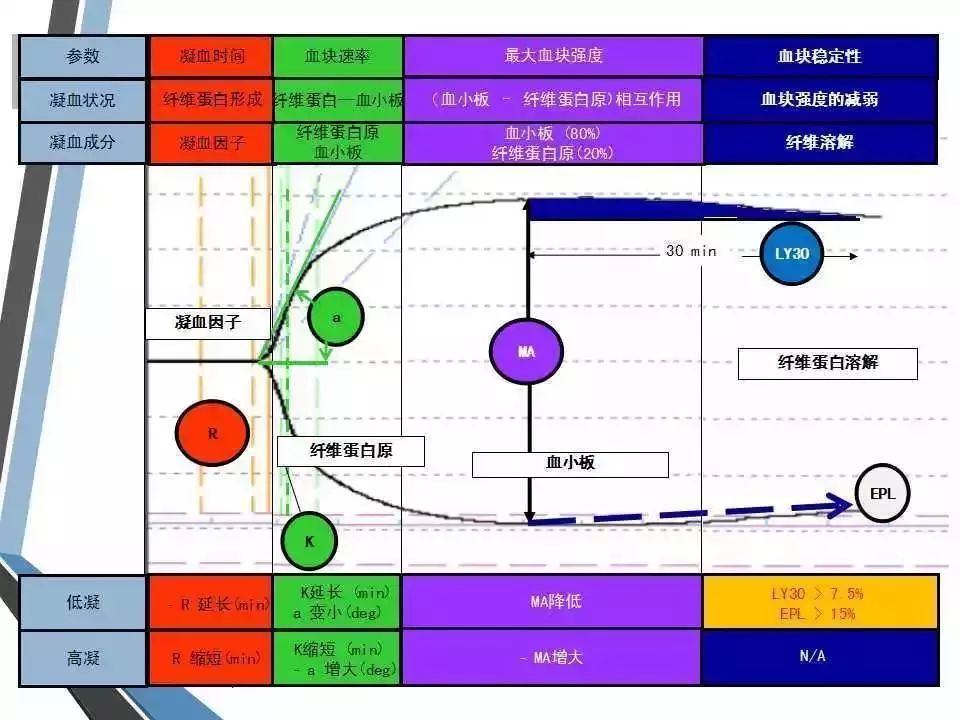
R=反应时间,代表凝血因子激活到形成纤维蛋白所需的时间,所以评价的是凝血因子的功能。这条线长说明凝血因子缺乏,反之同理。
K时间和α角:血凝块形成的速率。这个阶段纤维蛋白和血小板都有参与,但此时主要反应纤维蛋白的功能。当极度低凝状态时,K时间是测不出来的,这时看α角更靠谱些。角度越大,上图开口越大,血块形成越快。
MA值:这里同样纤维蛋白(20%)和血小板(80%)都有参与,但主要反应的是血小板的聚集功能。基线MA的高低对抗栓药抑制率有不同的要求,基线MA越高,抑制率也需要提高。
LY30和EPL:反应纤溶活性。评价有无DIC时需要看这里。
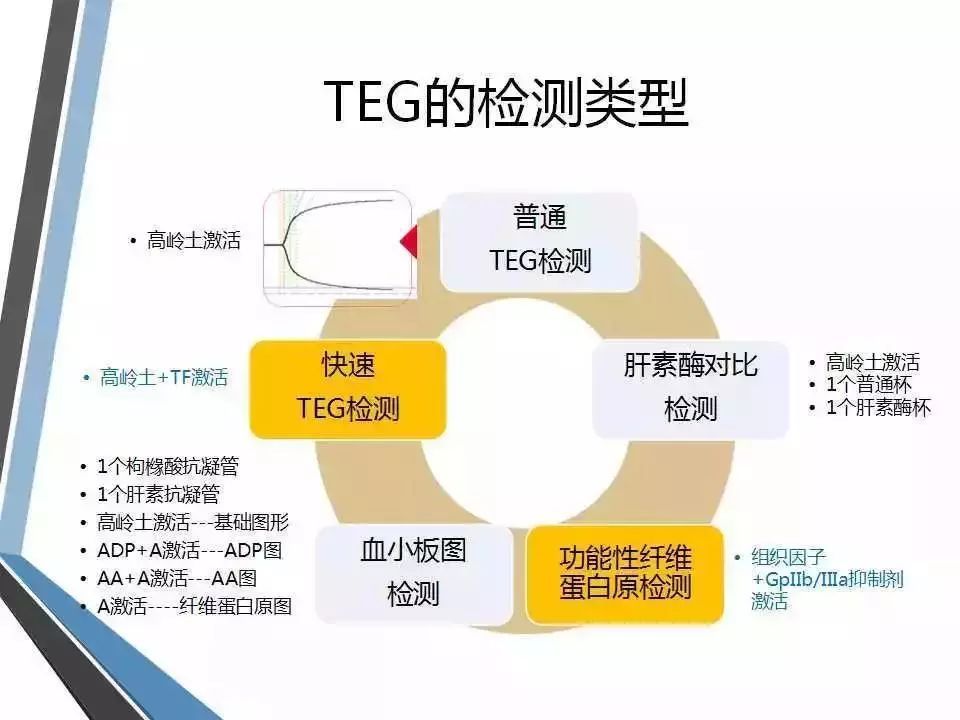
不同TEG图形的例子
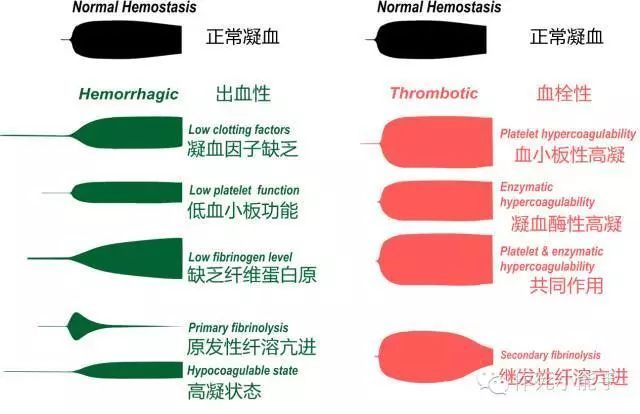
肝素对比检测
这个比较好理解,一组加肝素酶(去除肝素对血样的影响),一组不加,然后比较两组的R时间,如果差不多说明体内没有肝素影响,或者用了肝素还没起效;如果不加肝素酶组R时间明显延长,说明体内的肝素影响了凝血过程。
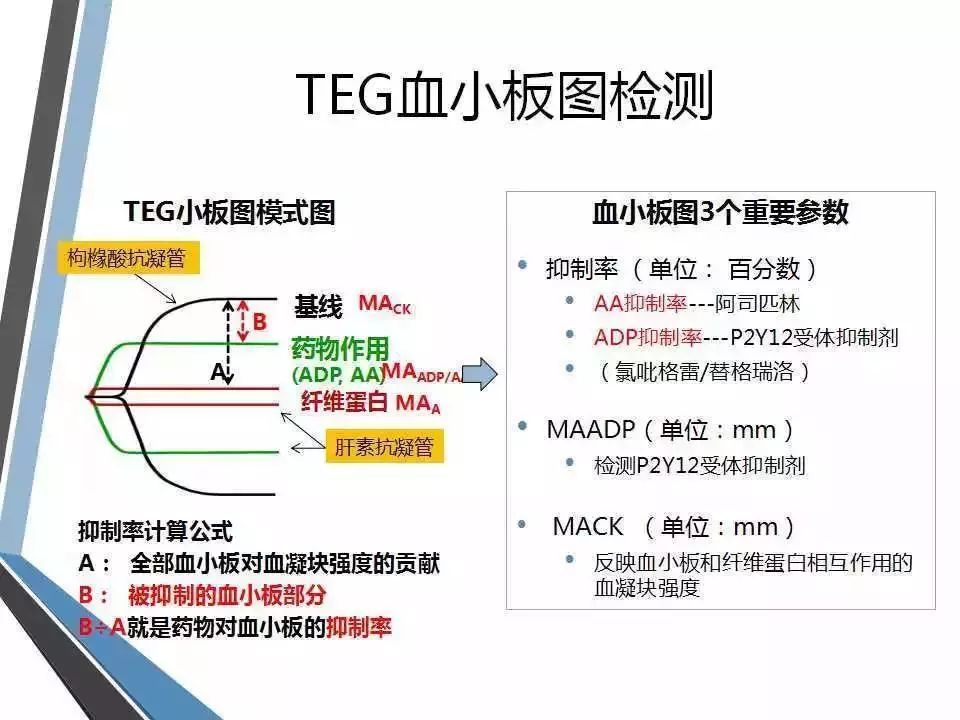
血小板抑制率
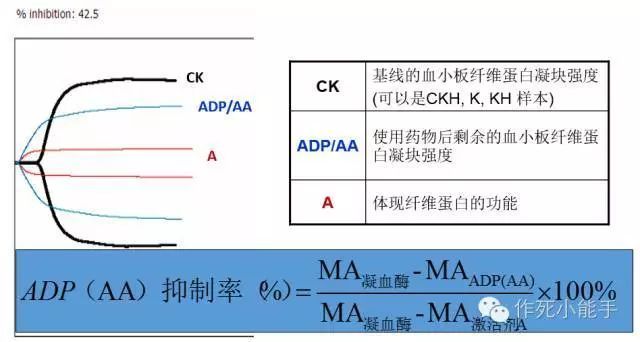
开口最大的(黑线)是基线水平,开口最小的(红线)是纤维蛋白的功能,所以黑线-红线是体内血小板的实际功能。蓝线代表服用抗栓药后血凝块强度,抑制率计算公式见上图。AA代表阿司匹林,ADP代表氯吡格雷或替格瑞洛。另外如果是替罗非班则可以把图形变为近似一条直线。具体药理机制可回复"抗栓"。

一般抑制率小于30%认为没起效;AA>50%、ADP>30%开始起效;50-70%达标;70%以上较强。如上文所述,抑制率需根据本底MA值个体化调整。
1.评价整体出血风险:
常规凝血检测(PT、APTT、FIB、PLT)评价出血风险的局限性在如婴儿、肝病患者中体现得尤为明显:肝功能不全导致凝血、抗凝、纤溶等成分的合成均降低,但往往能达成低水平的凝血再平衡。这类人群TEG结果大多正常,接近真实凝血状态;而仅反映凝血物质水平的常规凝血检测多为低凝结果,可能导致不必要的止血措施。 TEG中的MA参数受血小板数量与活性的共同影响,有助于免疫性、血栓性血小板减少性紫癜(ITP、TTP)这类血小板数量减少但活性可能显著升高的状况的综合评估,避免不必要的血小板输注(TTP往往为禁忌)。 异常纤维蛋白原血症中由于纤维蛋白原(FIB)含量基本正常而结构异常,生成纤维蛋白速率受影响。常规的CLAUSS法(凝血酶法)是利用纤维蛋白生成时间换算FIB水平,因此异常纤维蛋白原血症检测时往往结果减低,不能反映真实功能水平,TEG参数受纤维蛋白生成速率的影响较小,因此对异常纤维蛋白原血症的出血风险评价更为客观(TEG也有专用于检测FIB功能水平的试剂盒,可给出定量结果)。
2. 评价血小板功能障碍:
TEG中血小板的凝集、活化主要是凝血酶这一强诱聚物启动的,因此如血小板无力症、应用GPIIb/IIIa受体拮抗药所致血小板最终聚集路径障碍,才可能造成异常的TEG参数,其他单一路径所致血小板功能障碍如应用TXA2拮抗药(阿司匹林)、PDE3抑制药(西洛他唑)、P2Y12受体拮抗药(氯吡格雷)等不会造成TEG参数显著异常(可应用TEG的血小板图试剂盒评价这类药物)。
3.评价凝血因子缺乏症:
高岭土激活的TEG可反映除VII因子外的几乎所有因子水平,VII因子缺乏症可得到一个正常的CK-TEG结果。而快速(组织因子激活)TEG试验由于组织因子作用太强,不能反映内源凝血因子水平,血友病患者也会得到一个正常的Rapid-TEG结果。应予以注意。 其他凝血因子缺乏中,XIII因子缺乏可致TEG的MA降低及LY30增高,而常规凝血检查无法筛查XIII因子缺乏;血管性血友病(VWD)只有当显著影响到VIII因子水平时才会导致TEG参数异常,有意思的是,TEG也可用于VWD的筛查:将瑞斯托霉素和钙加入全血,正常标本将得到极低的血块图形(因血小板被瑞斯托霉素介导凝集而不活化),而VWD患者标本可得到接近正常的血块图形。 存在因子抑制物的血友病患者接受旁路制剂(如凝血酶原复合物、FVIIa)治疗时,常规凝血时间、凝血因子检测往往不适合用于监测,TEG有助于评估治疗效果,促进昂贵的旁路制剂的合理使用。
4.评价纤溶亢进:
TEG的LY30升高提示机体当前存在纤溶亢进,意义类似优球蛋白溶解时间;与纤溶产物(如FDP、D-dimer)及纤溶组分(如PLG、t-PA)水平变化可能并无相关性,应有区别。
5.不合格标本的影响:
HCT过高标本可不加入抗凝管、床旁直接检测TEG,因此也不需调整抗凝剂比例,这是TEG相对于常规凝血检测的又一优势。而作为全血试验,脂血、溶血对TEG的影响难以发现,我们的实验研究发现严重的脂血、溶血(体外机械性溶血)均可致显著的R缩短、K值延长、MA降低,因此当TEG结果与临床表现不符时,要考虑这些影响。 来源:检验星空综合整理自检验医学网、作死小能手、医脉通
❖
-End-
题图 | veer.com
本文转自“健康界”。